适应性领导策略对强直性脊柱炎患者自我管理及生活质量的影响
钱丽倩 孙迪
(复旦大学附属华山医院 1.肿瘤科 2.风湿免疫科,上海 201906)
强直性脊柱炎是一种与自身免疫相关的慢性结缔组织疾病,多发病于青壮年,后期常进展为脊柱及受累关节的顽固性疼痛和运动功能障碍[1]。因其病程长、反复发作、需终身服药,严重影响患者的身心健康,降低患者的生活质量[2]。强直性脊柱炎目前尚无根治手段,早期系统的干预措施能够延缓疾病进展,预防和改善功能障碍,缓解临床症状,达到较理想的治疗效果[3]。适应性领导策略是一种帮助患者识别和解决健康问题的新型医疗服务模式,即将患者的问题进行技术性和适应性的区分,技术性问题可由医护人员利用专业的知识、程序和技术路线解决,适应性问题则需要医护人员协助支持患者和家属适应新环境,采用积极的应对策略,以维持患者的最佳状态[4-5]。适应性领导策略最初应用于商业领域,2010年由美国学者将其引入慢病管理行业,现已在美国、英国和德国等国家广泛使用,并证实其可以改善慢病患者的生活质量和自我效能水平[6-8]。鉴于此,本研究将适应性领导策略应用于强直性脊柱炎患者,构建照护干预方案,探讨其对患者自我管理和生活质量的影响。现报告如下。
1 资料与方法
1.1一般资料 便利选取2019年12月-2020年12月在我院风湿免疫科住院的80例强直性脊柱炎患者,采用抛硬币法将患者按照病案号随机分为对照组40例和观察组40例。纳入标准:(1)经风湿免疫科医师确诊并符合美国风湿病协会修订的强直性脊柱炎的诊断标准[9]。(2)骶髂关节CT检查显示,病理学分期为Ⅰ~Ⅲ期。(3)年龄≥18岁。(4)意识清楚,有一定的自理和沟通能力。(5)知情同意参与本研究。排除标准:(1)有严重的精神和认知障碍者。(2)合并严重的心脑肺肾功能障碍或其他重症疾病的患者。(3)同期参与其他临床实验者。因意外妊娠、未按时复查等原因,对照组失访2例,观察组失访3例,最终完成本研究的患者为75例,对照组38例,观察组37例。2组患者的年龄、文化程度、经济水平等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
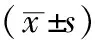
表1 2组患者一般资料比较 例(%)
1.2方法
1.2.1对照组 参照《强直性脊柱炎患者慢性病管理护理专家建议(2019版)》[10]实施干预方案。住院阶段主要涉及用药指导、康复治疗、健康宣教和生活照护,包括讲解强直性脊柱炎的疾病进展、治疗原则、药物的服用方法,发放《强直性脊柱炎健康教育手册》,示范运动锻炼的部位和内容,告知患者相关并发症的预防措施,并进行饮食宣教和适当的心理疏导。院外延续护理主要涉及出院访视、药物应用和功能锻炼的追踪,建立随访档案,指导患者康复计划的实施;电话随访每周1次,进行4次后,隔周1次,门诊复查3个月1次,直至出院后6个月。
1.2.2观察组 在对照组常规护理的基础上,组建由2名风湿免疫科医生和1名专科护士、1名药剂师、1名康复师、1名健康管理师及1名心理咨询师为主的适应性领导策略团队。医生和护士要求研究生以上学历、副高以上职称,需要具备强直性脊柱炎相关的诊疗知识和症状管理技能。药剂师根据患者的疾病阶段制定药物治疗方案,给予科学合理的用药指导。康复师负责制定和实施运动计划,指导患者进行脊柱、四肢等功能锻炼。健康管理师负责对患者生理、心理、社会等多方面障碍进行干预和指导。心理咨询师负责了解患者心理状态,及时疏解心理障碍患者,帮助患者建立康复的信心。观察组根据适应性领导理论的主要原则,通过查阅大量规范指南和文献资料制定干预方案,干预过程为自患者入院至出院后6个月。
1.2.2.1识别个性需求 小组成员与患者及家属充分沟通,建立协作关系,深入挖掘患者现存和潜在的护理问题,构建个体化护理需求。
1.2.2.2界定问题性质 依据现有的专业知识和技术是否能够解决的特征,将问题划分为技术性和适应性,并设立明确的护理目标。如功能锻炼需要团队成员给予示范指导,建立日常训练清单,每日记录反馈,定期进行效果评价,因此将其界定为技术性问题;精神情绪变化不仅需要团队成员的及时干预,更需要患者及家属不断改善错误认知和不良情绪,持续进行适应性调整,因此将其界定为适应性问题。
1.2.2.3规范具体措施 构建强直性脊柱炎患者的适应性领导策略,具体的干预方案,见表2。
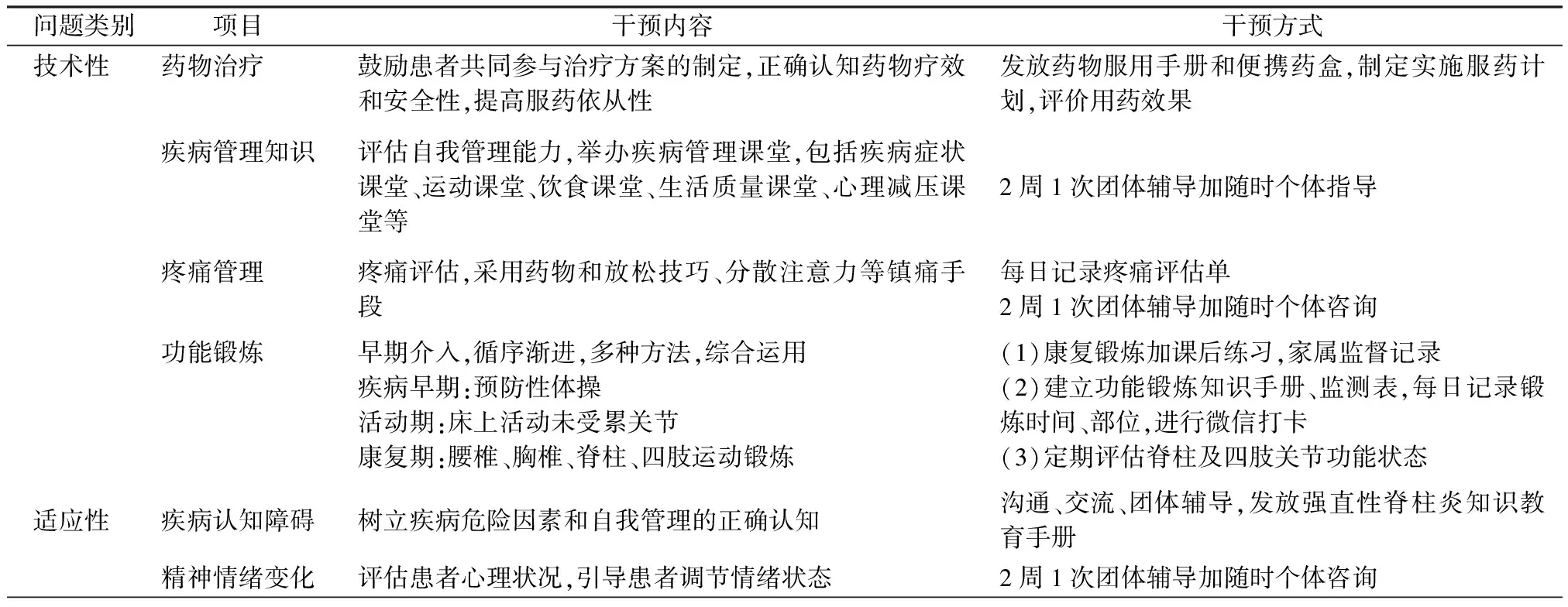
表2 适应性领导策略具体干预方案

续表2 适应性领导策略具体干预方案
1.3研究工具
1.3.1患者一般资料调查表 在文献回顾的基础上自行设计,包括性别、年龄、婚姻状况等共8个条目。
1.3.2躯体运动功能 采用Bath强直性脊柱炎功能指数(BASFI)进行测量,该量表是评估强直性脊柱炎患者躯体功能活动程度的常用指标[11]。BASFI包括穿袜、弯腰捡笔、触高、坐起站立、平卧站起、体能运动、登台阶、转身8个问题,平均分值为0~10分,分数越低,表明活动能力越好[12]。
1.3.3慢病自我管理研究测量表(chronic disease self-management study measures,CDSMS) 该量表是由美国斯坦福大学Lorig K等[13]教授在1999年编制,用于测量慢病患者自我管理能力。量表共21个条目,包括自我管理行为和自我效能2个分量表。自我管理行为分量表包括认知性症状管理实践(6个条目)、运动锻炼(6个条目)、医患沟通(3个条目)3个维度、15个条目;自我效能分量表共6个条目。该量表采用Likert 5级评分法,总分为21~105分,得分越高,代表自我管理行为越好。中文版CDSMS各维度的Cronbach′s α系数为0.72~0.75,重测信度系数在0.56~0.89[14]。
1.3.4强直性脊柱炎生活质量量表(AS quality of life questionnaire,ASQoL) 该量表由英国Keele University医学中心的Packham博士编制,用于测量强直性脊柱炎患者相关生活质量[15]。量表共18个条目,总得分0~18分,得分越低,代表患者的生活质量越高。中文版ASQoL的总Cronbach′s α系数为0.88[16]。
2 结果
2.12组患者干预前后躯体运动功能的比较 见表3。
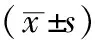
表3 2组患者干预前后BASFI得分比较 分
2.22组患者干预前后自我管理行为得分的比较 见表4。
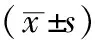
表4 2组患者干预前后自我管理行为得分比较 分
2.32组患者干预前后ASQoL得分的比较 对照组和观察组干预前ASQoL得分分别为(8.36±0.45)分和(8.95±0.94)分,差异无统计学意义(t=-0.439,P=0.518);干预后ASQoL得分分别为(6.72±0.67)分和(4.42±0.83)分,差异有统计学意义(t=9.659,P=0.000)。
3 讨论
3.1适应性领导策略能有效改善强直性脊柱炎患者的躯体运动功能 躯体功能障碍是强直性脊柱炎疾病发展的不良转归[17]。因此,本研究关注的重点之一为患者躯体运动功能的改善。本研究结果显示,干预6个月后,观察组BASFI得分提高,与对照组比较有统计学差异(P<0.05),说明适应性领导策略能够有效改善强直性脊柱炎患者躯体运动功能。分析原因可能是,适应性领导策略首先将患者面临的问题进行技术性和适应性区分,然后技术性问题由专业技术人员直接利用技术手段进行干预,适应性问题则主要由患者及家属在医护专家的指导下进行身心调整来逐步适应。本研究在其指导下,将功能锻炼界定为技术性问题,康复师和护士根据患者不同的疾病发展阶段,制定针对性的锻炼计划,包含运动部位、方法和频次,建立康复锻炼监测表,由家属监督日常训练任务,同时每日将运动视频打卡至微信群,由康复师定期进行追踪和反馈,对缓解患者的不适症状、较少畸形的发生发展、改善患者躯体活动能力有积极的促进作用。
3.2适应性领导策略能有效提升强直性脊柱炎患者的自我管理水平 自我管理能力的提升能够增强慢病患者的治疗依从性,对患者康复有明显的正性效果[18]。本研究发现,干预6个月后,观察组CDSMS得分提高,与对照组比较有统计学差异(P<0.05),说明适应性领导策略能够有效提升强直性脊柱炎患者的自我管理水平。究其原因可能为,患者自我管理属于适应性问题的范畴,解决问题的责任是由医护和患者共同承担的,需要患者和家属在医务人员的指导下,训练新的技能以适应疾病状态下的生活模式。通过干预团队提供的健康手册,组织的团体活动和个体咨询以及成功病友的分享,充分调动患者康复的信心和动机,帮助患者和家属系统地学习疾病的照护知识和技术,从而促进患者和家属改变健康行为、重组社会角色来适应疾病带来的变化,逐步提升自我管理水平。
3.3适应性领导策略能有效提高强直性脊柱炎患者的生活质量 生活质量是衡量强直性脊柱炎患者康复效果的重要指标和最终目标[19]。本研究结果显示,干预6个月后,观察组ASQoL得分降低,与对照组比较有统计学差异(P<0.05),说明适应性领导策略能够有效提高强直性脊柱炎患者的生活质量。在本研究中,干预团队全面负责患者面临的技术性问题,如服药、功能锻炼、饮食、睡眠等方面,通过讲解示范疾病的护理程序和干预内容的实际操作,与患者和家属共同达成护理目标,实现患者生理状态的稳定;适应性问题则主要通过调整患者的生活习惯、改变认知和性格等内在因素,不断提升患者的适应性技能,达到与疾病和谐共处的平衡的情绪状态;同时家属的全程参与、亲友的监测鼓励以及患者的团体活动,强化了患者家庭和社会的支持度,最终促进了患者康复结局的改善和生活质量的提高。

