神经内镜辅助显微手术对囊性脑肿瘤患者临床指标的影响
朱子煜 黑龙江省佳木斯市中心医院神经外科 154002
脑肿瘤包括转移瘤和原发性瘤两种类型,手术是临床治疗该疾病的主要手段,但大脑内细胞生长方式、组织、神经复杂,分布方式多样等因素,加大了手术大范围彻底清除脑肿瘤的难度。囊性脑肿瘤是一种颅内囊性肿瘤病变,属于脑肿瘤的一种,临床发生率不高,因特异性差,临床诊断难度大。囊性脑肿瘤常用手段为常规显微镜辅助显微手术,可在一定程度上控制病情。但临床实践应用显示[1-2],因治疗过程中明显视野死角,显微手术治疗的部分患者肿瘤切除不完全,且术后并发症发生率高。神经内镜辅助显微手术随着神经内镜技术的提升和微创理念的发展,被逐渐应用于囊性脑肿瘤的显微治疗中。医学界对神经内镜技术具有较高重视度和广泛关注,神经内镜辅助下视野更宽广,可有效减少视野盲区,避免盲目手术操作造成的风险,取得更优的手术效果。为探讨囊性脑肿瘤行神经内镜辅助显微手术治疗的效果及对临床指标的影响,本文选取84例患者为对象展开分析。
1 资料与方法
1.1 临床资料 选取2018年6月—2020年4月在我院诊治的82例囊性脑肿瘤患者为对象,采取随机双色球分组法分为两组,每组41例。对照组中男23例,女18例;平均年龄(41.23±3.26)岁;平均病程(4.13±0.18)年;平均肿瘤直径(4.32±0.27)cm;疾病类型:囊性脑胶质瘤8例,囊性脑转移瘤10例,囊性室管膜瘤13例,表皮样囊肿10例。观察组中男21例,女20例;平均年龄(41.36±3.10)岁;平均病程(4.21±0.12)年;平均肿瘤直径(4.43±0.18)cm;疾病类型:囊性脑胶质瘤10例,囊性脑转移瘤12例,囊性室管膜瘤10例,表皮样囊肿9例。两组一般资料对比差异不明显(P>0.05)。
1.2 入选标准 纳入标准:入院后经头部影像学检查方法(如MRI、CT等)确诊;符合囊性脑肿瘤诊断标准[3];年龄23~71岁;病程1~8年;肿瘤直径2~8cm;术前未接受相关临床治疗者;免疫系统正常者;精神或智力无障碍,能正常沟通者;无脑部手术史;临床资料完整且同意参与本项研究者。排除标准:合并脑血管性疾病者;凝血功能障碍者;合并重要躯体疾病者;存在手术禁忌证者;过敏性体质者;无法配合研究者;恶性肿瘤患者;无法耐受手术或麻醉者。
1.3 治疗方法 对照组行常规后颅窝显微手术,通过CT影像学检查明确患者肿瘤位置,并据此选择对应的入路途径。全麻后,采用皮骨瓣一体术进行开颅操作,根据定位线,将头皮、肌肉和骨膜一次性切开,并分离切口缘骨膜。将显微镜经硬膜部位的十字切口置入,调节倍数3~15倍,打开蛛网膜、脑池,放出脑脊液,使瘤体充分暴露,并在显微镜辅助下分离并切除肿瘤。肿瘤范围广泛的患者,给予联合入路方案;肿瘤范围小时,采取经后颅凹正中入路;患者属鞍区肿瘤时,采取翼点入路。手术过程中,因加强对脑组织的保护,防止对神经血管形成损伤。肿瘤切除后,用温生理盐水反复冲洗伤口,冲洗干净后,先缝合硬脑膜,放回骨瓣后,对头皮进行缝合。观察组显微手术切除肿瘤操作同对照组,将神经内镜置入肿瘤结节和包膜之间探查病灶盲区。在显微镜下,电凝干预肿瘤内部,分离瘤体的肿瘤结节和包膜,肿瘤周围空间充足时,通过神经内镜仔细观察瘤体和周边结构,在显微镜下切除肿瘤。手术过程中,应加强对脑组织的保护,防止对神经、血管造成损伤。瘤体完全切除后,后续瘤床清理和缝合操作均同对照组。
1.4 观察指标 (1)临床指标:包括肿瘤切除率(根据显微镜、MRI评估的肿瘤切除范围分为完全切除、部分切除、未切除)、手术时间、住院时间。(2)术后伤残程度[4]:采用格拉斯哥预后评分(GOS)对患者术后伤残程度进行评估,根据评分分为恢复良好(5分,能重新进入正常社交生活,并能恢复工作,可能有轻度持久性遗患)、中度残疾(4分,日常生活、家庭与社会活动上均能独立,但仍有残疾)、严重残疾(3分,有意识,但因认知行为或躯体上的残疾24h要人照顾)、植物状态(2分,反应性降低,有觉醒)和死亡(1分)5个等级。(3)术后并发症:脑水肿、脑膜炎、脑神经损伤、癫痫。(4)预后效果:复发(临床症状消失或减轻后再次出现)。(5)生活质量[5]:采用生活质量测量量表(QOL)评估患者术后1个月生活质量,该量表由心理领域、生理领域、环境领域、主观感受和社会关系领域共5个方面构成,采用1~5分的5级评分法,分值与生活质量呈正比。
2 结果
2.1 两组临床指标对比 与对照组相比,观察组肿瘤切除率升高,手术时间和住院时间均缩短,比较差异显著(P<0.05)。见表1。
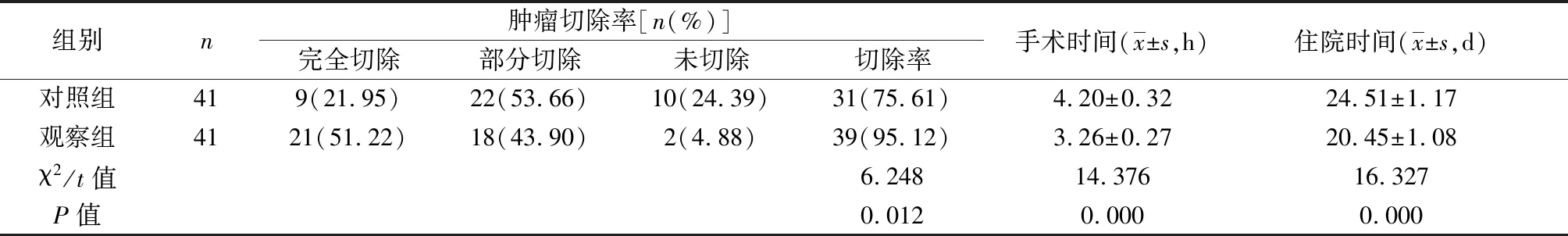
表1 两组临床指标对比
2.2 两组术后伤残程度对比 两组均未出现死亡患者;与对照组相比,观察组恢复良好率高,植物状态率低,比较差异明显(P<0.05)。见表2。

表2 两组术后伤残程度对比[n(%)]
2.3 两组并发症和复发率对比 观察组术后并发症发生率略低于对照组,但比较差异不明显(P>0.05);观察组复发率低于对照组,对比差异显著(P<0.05)。见表3。

表3 两组并发症和复发率对比[n(%)]
2.4 两组术后生活质量对比 术后1个月,观察组患者QOL量表各项评分均明显高于对照组,比较差异显著(P<0.05)。见表4。
表4 两组术后生活质量对比分)
3 讨论
目前,临床对尚不明确囊性脑肿瘤采用手术治疗。经典手术方式为显微神经术,但临床应用时,视野盲区范围大,影响手术对肿瘤审视的全面性和切除率[6]。神经内镜术和显微神经术具有优势互补的作用,神经内镜的多角度镜头,在深部术区的照明优势明显,切除肿瘤的同时,避免对小脑和脑干的牵拉,手术操作精准度提升,颅内感染、脑脊液渗漏等风险降低。同时30°镜更有助于观察非镜头前方病灶组织[7]。神经内镜提供的开阔视野,有助于清晰显露深部病灶和病灶周围解剖结构,从而提高病灶全切率,减轻手术对周围正常组织的损伤。本文中,联合治疗的患者肿瘤切除率高,手术时间和住院时间均缩短,究其原因,神经内镜术照明效果好,手术视野范围和清晰度高,有效避免了因盲区造成的未完全切除。张翼[8]指出,神经内镜是一种微创手术器械,可有效解决显微镜盲区,提高手术效果。
应用GOS评估患者术后伤残程度结果显示,联合治疗患者恢复良好率提升。安全性方面,患者囊性脑肿瘤术后常见并发症发生率略下降,即在神经内镜技术的辅助下,患者的并发症减少。这主要与神经内镜技术的微创性关系密切。同时与常规显微手术相比,联合治疗的患者复发率明显降低,提示患者预后效果良好。神经内镜可灵活观察肿瘤性质和其毗邻结构,避免在切除中损伤脑血管,并深入了解肿瘤周围解剖构造原理,从而降低神经功能损害风险[9]。神经内镜技术辅助下,囊性脑肿瘤患者的肿瘤切除率高,从而提高了预后效果。此外,术后1个月,联合治疗患者QOL量表各项评分均明显高于常规显微术治疗患者,即患者的生活质量得到显著提升,进一步佐证了联合治疗的效果。
综上所述,囊性脑肿瘤患者行神经内镜辅助显微手术,肿瘤切除率和恢复良好率提升,手术和住院时间缩短,术后并发症减少,复发率低,生活质量提升,预后效果良好。

