原发性痛风患者合并高脂血症对规律降尿酸药物治疗敏感性的影响
王雪娇, 李 娟, 焦凌梅, 陈 静, 陈玉雅, 符白玉, 李 珑
(1.海南医学院, 海南 海口 5711992.海南医学院第一附属医院风湿免疫科, 海南 海口 5701023.海南医学院第二附属附属医院, 海南 海口 5701024.海南医学院第二附属医院风湿免疫科, 海南 海口 570311)
原发性痛风是由长期血尿酸增高所致的一种临床常见且复杂的关节炎类型,发病人群中男性明显多于女性,发病关节主要包括第一跖骨、手部关节、膝盖和肘关节等部位,发病部位表现为明显疼痛、水肿、红肿和炎症。痛风病情缓解后易复发,若诊治不及时,随病程延长和病情进展,可引起关节畸形、肢体残疾、肾脏损害和生活自理能力明显下降等不良后果。积极接受规律降尿酸治疗是控制痛风病情的必要前提条件,相关指南推荐的达标治疗理念得到普遍认可,将尿酸水平稳定控制在360μmoL/L内能明显降低痛风发作频率和减轻发作程度,对合并痛风石或肾脏损害者的病情也有明显改善[1,2]。但临床实际显示,部分痛风患者对规律降尿酸的敏感性较差,实现达标治疗所需的降尿酸药物达标剂量更多,增加血尿酸水平长期不达标所致的并发症风险。既往有报道[3]发现,痛风患者易出现高脂血症,且体内血脂代谢异常可能与尿酸结石形成密切相关。高脂血症与痛风患者降尿酸治疗的敏感性结局有无内在关联尚不明确,相关报道缺乏。本研究对120例痛风患者进行资料回顾分析,探讨高脂血症与痛风患者降尿酸治疗敏感性的关系。
1 资料与方法
1.1临床资料:设计单中心回顾性分析研究,研究对象为2020年4月至2021年6月海南医学院第一附属医院风湿免疫科收治的120例原发性痛风患者临床资料。纳入标准:①符合2015年美国风湿病学会(American Society of Rheumatology,ACR)的原发性急性痛风关节炎诊断标准[4],既往痛风病史;②年龄18~70岁,治疗前血尿酸基线值>420 μmoL/L;③均谨遵医嘱接受规律降尿酸治疗并按时复诊,且临床资料保留完整。排除标准:①继发性高尿酸血症患者;②合并恶性肿瘤、心衰、呼吸衰竭等严重疾病患者;③哺乳期或妊娠期妇女。本研究得到海南医学院第一附属医院伦理委员会审核批准。
1.2方 法
1.2.1降尿酸治疗及分组:所有痛风患者治疗前均完善肝肾功能等相关检查,谨遵医嘱接受规律降尿酸药物治疗,降尿酸药物主要包括别嘌呤醇、非布司他和苯溴马隆,治疗剂量由小剂量循序增加,将血尿酸水平降至<360μmoL/L作为降尿酸目标值。记录将患者降尿酸药物达标剂量。依据降尿酸药物达标所需剂量评估降尿酸治疗敏感性并进行分组。敏感组:别嘌呤醇<300mg/d,苯溴马隆<100mg/d,非布司他<80mg/d,本组共78例,降尿酸治疗的敏感性较好。耐药组:别嘌呤醇≥300mg/d、苯溴马隆≥100mg/d、非布司他≥80mg/d或多药联合治疗才能达标,本组共42例,降尿酸治疗的敏感性较差。
1.2.2资料收集:采用Excel表格收集整理敏感组和耐药组的下列资料:性别、年龄、病程、痛风家族史、痛风发作频率(1年内发作次数)、血尿酸基线值(降尿酸治疗前检测值)、尿液PH值、痛风石(有或无)、高血压史、糖尿病史、C反应蛋白(C-reactive protein ,CRP)、血沉(Erythrocyte sedimentation rate,ESR)、Scr、血脂指标(TG、TC、LDL-C、HDL-C)等资料。其中血脂指标采用全自动生化分析仪检测,高脂血症参考《中国成人血脂异常防治指南》(2016年)[5]判定,高脂血症可分为高胆固醇血症、高甘油三酯血症、混合型高脂血症和低高密度脂蛋白胆固醇血症。统计两组高脂血症检出率。
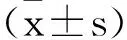
2 结 果
2.1敏感组和耐药组相关资料比较:两组性别、年龄、痛风家族史、尿液PH值、糖尿病史和CRP、ESR水平比较,差异无统计学意义(P>0.05)。耐药组病程、合并痛风石、痛风发作频率、高血压史、血尿酸基线值、Scr水平均大于或高于敏感组,差异有统计学意义(P<0.05)。见表1。
表1 敏感组和耐药组相关资料比较
2.2敏感组和耐药组血脂指标比较:耐药组血清TG水平和高脂血症检出率高于敏感组,HDL-C低于耐药组,差异有统计学意义(P<0.05),两组TC、LDL-C水平比较,差异未见统计学意义(P>0.05)。见表2。
表2 敏感组和耐药组血脂指标比较
2.3高脂血症与规律降尿酸治疗敏感性的关系:将原发性痛风患者规律降尿酸药物治疗的敏感性结局作为因变量(敏感=0,耐药=1),将上述组间P<0.2的指标(病程、痛风发作频率、血尿酸基线值、合并痛风石、高血压史、糖尿病史、Scr和高脂血症)作为自变量。多因素Logistic回归分析显示,较长病程、较高血尿酸基线值、合并痛风石、合并高血压史和合并高脂血症是痛风患者规律降尿酸治疗敏感性较差的独立危险因素(P<0.05)。见表3。
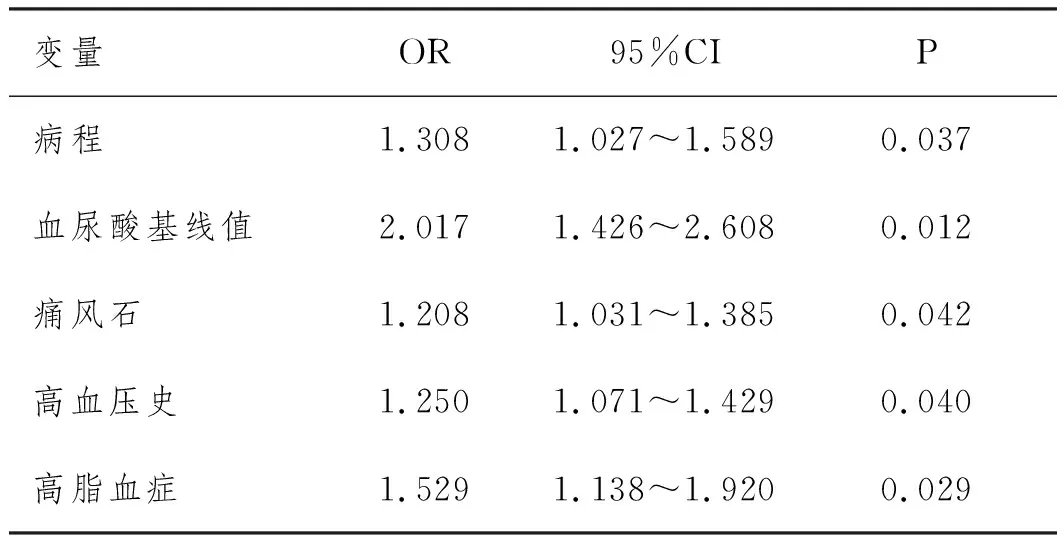
表3 痛风患者规律降尿酸治疗敏感性的多因素Logistic回归分析
3 讨 论
随着社会生活水平改善,高尿酸血症人群有逐渐年轻化趋势,临床就诊的年轻痛风患者明显增多。据流行病学报道[6]显示,我国痛风患者人数为8000万~1亿,且以9.7%的年增长率增加,社会疾病负担沉重。降尿酸治疗是痛风治疗的基石,临床多采用抑制尿酸合成或促进肾脏排泄的降尿酸药物治疗,对降低尿酸和减缓痛风症状的效果和安全性已得到临床证实。但痛风患者的降尿酸治疗敏感性存在较大个体差异,部分患者首次接受单药治疗,且剂量增至最大剂量时仍无法实现达标治疗,需联合药物治疗控制尿酸水平。治疗敏感性较差者不仅实现达标治疗的治疗时间明显延长,药物剂量和医疗费用负担明显增加,而且血尿酸长时间>360μmoL/L会加剧或加重痛风相关的生理病理过程,对此临床需引起高度重视[7]。
高脂血症和痛风均属于代谢相关疾病,二者患病高危因素存在诸多重叠。临床也发现,痛风合并高脂血症也并不少见。既往报道[8]指出,高脂血症是痛风发病的危险因素,高脂血症人群的痛风患病率明显高于自然人群。本研究从降尿酸治疗敏感性的角度思考,并探讨高脂血症与降尿酸治疗敏感性结局的关系,是本研究的创新点。本研究显示,耐药组在病程、痛风发作频率、血尿酸基线值、合并痛风石、高血压史、Scr水平方面明显高于敏感组,痛风随病程延长,体内尿酸负荷逐渐增多,表现为血尿酸基线值较高,加上病情易反复发作的特点,若尿酸控制不佳,痛风发作频率随之增加,且发作程度加重,缓解时间逐渐延长。Scr是评估肾功能的敏感指标,痛风患者合并慢性肾脏病比较常见,可表现为间歇性或持续性尿蛋白、水肿等症状。肾功能状况是指导临床选择降尿酸药物的重要依据。既往报道[9]认为,合并肾功能受损的痛风患者病情,肾脏排泄代谢功能减退,对降尿酸药物治疗的敏感性可能产生不利影响,但上述结论缺乏高证据等级的报道佐证。
本研究显示,两组血脂指标TC、LDL-C水平比较不显著,但耐药组TG水平和高脂血症检出率明显高于敏感组,HDL-C显著低于耐药组,与Albert J A[10]报道相符,提示血脂代谢异常与降尿酸治疗敏感性存在某种关联,敏感性较差的痛风患者存在更严重的血脂代谢紊乱。多因素Logistic分析显示,除外病程、血尿酸基线值、痛风石、高血压史等因素外,高脂血症也是痛风患者规律降尿酸治疗敏感性较差的独立危险因素(OR=1.529,95%CI:1.138~1.920),进一步证实了上述猜想。高脂血症与降尿酸治疗敏感性的具体机制尚不明确,猜测认为可能是:①高脂血症对血液流变学的影响明显,血流速度放缓和增加尿酸在关节处的沉积,不利于尿酸的代谢排出;②高脂血症患者黄嘌呤氧化酶(Xanthine oxidase,XO)的活性明显增加,可加速体内次黄嘌呤-黄嘌呤-尿酸的转化过程,造成血尿酸生成增加。这也解释了临床中使用黄嘌呤氧化酶抑制剂(Xanthine oxidase inhibitor,XOI)治疗可改善血脂代谢异常的现象[11]。③痛风与高脂血症是相互促进的关系,长期居高的血尿酸会加剧活性氧生成,破坏细胞内皮功能和造成脂质过氧化,加剧血脂代谢异常。耐药组血尿酸基线值明显高于敏感组,体内血脂代谢紊乱更明显,高脂血症反作用于痛风,通过影响血液流变学、促进尿酸生成等机制加重痛风病情,也可能是降低降尿酸治疗敏感性的重要原因[12]。
本研究不足在于:病例来源比较单一,不同地区原发性痛风患者的饮食习惯或生活健康意识存在差异,可能对研究造成一定干扰;样本量有待进一步丰富;未能探讨原发性痛风患者血尿酸水平与TG、TC、LDL-C、HDL-C的相关性,血尿酸与血脂指标的相互作用机制有待深入探究。总的来说,本研究论证了高脂血症与痛风患者规律降尿酸治疗敏感性的关系,因此临床中需重视痛风患者的血脂监测和调脂管理,对合并高脂血症的痛风患者需合理使用调脂药物和降尿酸药物,对实现持续达标治疗有益。

