子痫前期孕妇血清STOX1 可溶性Fms样酪氨酸激酶-1水平及意义
朱艳菊, 肖艳平, 付久园, 郭艳巍, 葛永梅
(承德医学院附属医院产科, 河北 承德 067000)
子痫前期是妊娠20周后,血压与蛋白尿异常升高的常见并发症,可逐渐进展导致抽搐、昏迷、全身小动脉痉挛等,目前的治疗只可控制病情,延长孕周[1]。但即便是延长孕周至成功分娩,产妇后期发生心血管事件的几率也会显著上升,并有婴儿体格与智力发育迟缓、体重低下、肾脏损伤等情况[2]。子痫前期的发病机制尚不清楚,且缺乏敏感的预测指标,有研究认为位于人类染色体10q22.1的STOX1是其易感基因,可随孕周的增长而增长,逐渐增加子痫前期的发生率或严重程度,且STOX1还可调控绒毛外滋养细胞的侵袭[3]。可溶性Fms样酪氨酸激酶-1(sFlt-1)可抑制胎盘生长因子(PLGF)的表达,引起血管生成障碍,加速内皮细胞的损伤,从而破坏血管壁的完整性,降低血管的通透性[4]。基于此,本文对孕妇血清STOX1、sFlt-1水平进行研究,为临床预测和控制子痫前期提供科学依据。
1 资料与方法
1.1一般资料:选择本院2018年2月到2020年2月90例子痫前期孕妇作为研究对象,根据病情分为轻度组45例和重度组45例。轻度组年龄22~43岁,平均(33.1±6.2)岁;孕周20+4~34+5周,平均(28.7±3.1)周;体重57~73kg,平均(65.2±4.8)kg;初产妇23例,经产妇22例。重度组年龄23~41岁,平均(32.8±6.0)岁;孕周21+2~34+3周,平均(29.3±3.4)周;体重59~71kg,平均(65.6±5.2)kg;初产妇20例,经产妇25例。经心电图、B超、血常规等检查另选择同期的40例健康孕妇作为对照组,年龄24~44岁,平均(33.6±6.5)岁;孕周20+5~35+1周,平均(29.6±3.5)周;体重56~70kg,平均(64.9±5.0)kg;初产妇19例,经产妇21例。三组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.1.1轻度子痫前期[5]:①孕周>20周;②收缩压(SBP)140~159mmHg、舒张压(DBP)90~109mmHg;③24h蛋白尿≥0.3g或随机蛋白尿(+)。
1.1.2重度子痫前期:在轻度子痫前期的基础上有下列任意一项即为重度子痫前期:①收缩压(SBP)≥160mmHgH、舒张压(DBP)≥110mmHg;②24h蛋白尿≥0.2g或随机蛋白尿≥(++);③持续性头痛或视觉障碍;④持续上腹部疼痛;⑤谷丙转氨酶(ALT)或谷草转氨酶(AST)明显升高;⑥血肌酐(Scr)>1.2mg/dL;⑦血小板<100×109L-1;⑧血清乳酸脱氢酶(LDH)明显升高,有溶血发生;⑨心力衰竭。
1.1.3纳入标准:①经本院伦理委员会审核批准,孕妇及其家属均知情同意,孕周>20周;②经血压、24h蛋白尿、心电图等检查,均确诊为子痫前期;③均为自然受孕、单胎妊娠;④妊娠前无高血压病史,妊娠后未使用过升压药物。
1.1.4排除标准:①合并心脏病、糖尿病、高血压、肝肾功能严重障碍等;②患有传染性疾病或存在吸烟、酗酒等不良嗜好;③存在贫血、妊娠期胆汁淤积或活动性出血、胎儿已停止发育;④患有精神疾病或神经功能障碍。
1.2评价方法:抽取孕妇5mL空腹静脉血,2500r/min离心处理10min(离心半径15cm),取上层清液冷藏于-20℃环境中备用,比较三组的:①血流动力学指标:心率、血压、平均动脉压(MAP)、脐动脉收缩末期峰值与舒张末期峰值比(S/D)。②24h蛋白尿、血小板计数。③血清指标:用酶联免疫吸附法和迈瑞BC-5180CRP全自动血液分析仪检查ALT、AST、Scr、PLGF、STOX1、sFlt-1。
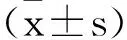
2 结 果
2.1三组血流动力学、24h蛋白尿、血小板计数、血清指标比较:对照组的心率、SBP、DBP、MAP、S/D、24h蛋白尿、ALT、AST、Scr、STOX1、sFlt-1显著低于轻度组和重度组,轻度组的心率、SBP、DBP、MAP、S/D、24h蛋白尿、ALT、AST、Scr、STOX1、sFlt-1显著低于重度组;对照组的血小板计数、PLGF显著高于轻度组和重度组,轻度组的血小板计数、PLGF显著高于重度组,差异均有统计学意义(P<0.05)。见表1。
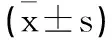
表1 三组血流动力学 24h蛋白尿血小板计数血清指标比较
2.2子痫前期孕妇血清STOX1、sFlt-1与各指标的相关性分析:经Pearson相关性分析,STOX1与心率、SBP、DBP、MAP、S/D、24h蛋白尿均呈正相关(P<0.05),与PLGF呈负相关(P<0.05),与血小板计数、ALT、AST、Scr均无相关性(P>0.05);sFlt-1与心率、SBP、DBP、MAP、S/D、24h蛋白尿均呈正相关(P<0.05),与PLGF呈负相关(P<0.05),与血小板计数、ALT、AST、Scr均无相关性(P>0.05)。见表2。

表2 子痫前期孕妇血清STOX1 sFlt-1与各指标的相关性分析(r)
3 讨 论
本研究结果显示,轻度组和重度组的血压、MAP、24h蛋白尿显著高于对照组。这是因为血压处于较高水平或不断升高可致肾小球过滤膜孔径增大、电荷屏障损伤,引起蛋白滤出超出肾小管重吸收能力,从而形成蛋白尿。随着病情的持续进展,患毛细血管内皮损伤,通透性增加,者还会出现肝、肾、颅脑等多器官功能损伤,血小板计数的降低和ALT、AST、Scr的升高,甚至发生急性心衰、肺水肿、围产儿死亡。在正常妊娠中,S/D随孕周的增长而下降,近足月妊娠时低于3,提示胎儿供血充足,而子痫前期的进展,会引起脐动脉供血量明显下降,S/D明显上升,从而增加胎儿宫内缺氧及胎盘功能不良风险,直接导致胎儿生长受限[6]。PLGF是分泌性同型二聚体糖蛋白,其碱基序列与血管内皮生长因子(VEGF)有高度同源性,主要由合体滋养层细胞合成,能通过与血管内皮细胞的酪氨酸酶受体结合,调节滋养细胞与内皮细胞的功能,促进血管内皮的生长,扩张血管,保证胎儿正常发育[7]。可见孕妇血清PLGF能够预测子痫前期的发生发展。
STOX1对胎盘发育、妊娠维持的影响,分析有以下几点:①STOX1 mRNA和蛋白在正常妊娠各阶段绒毛与胎盘中的含量,会随孕周的延长而升高,但表达过高时,就会促使细胞间的α-T-连接蛋白表达上调,对滋养细胞进行负性调节,从而引起滋养细胞浸润能力下降,导致胎盘前置、早剥,增加阴道出血、感染率,严重影响孕妇与胎儿健康[8];②STOX1在合体滋养层细胞亦有表达,随着负性调节作用的增强,STOX1会在一定程度上抑制细胞增殖、加重血管内皮损伤,促进子痫前期的进展[9];③STOX1与多种生长因子共同协调了神经祖细胞的分化,其病理性升高会影响细胞的进一步分化发育或神经祖细胞的自我更新,致细胞分化与自我更新失衡,影响胎儿组织器官的发育,或致胎盘功能紊乱[10];④STOX1可使胎盘血管网络慢性缺血、缺氧,管腔阻力升高,脐动脉供血量进一步下降,加之PLGF的降低使得胎盘绒毛膜血管的形成减少,子宫胎盘循环进一步受限,使胎儿营养吸收障碍,孕周延长难度加大[11]。对照组的STOX1显著低于轻度组与重度组,重度组的STOX1显著高于轻度组,这说明STOX1在子痫前期的评估中具有较高价值。
临床研究显示,sFlt-1是内皮细胞功能改变的标志物,是Flt-1经胞外域剪接后形成的物质,因保留了PLGF、VEGF的高亲和力,故而持续升高的过程中会使PLGF、VEGF的活性逐渐丧失,加速血管内皮损伤,阻碍胎盘绒毛血管的重建[12]。同时,sFlt-1在子痫前期孕妇的外周血循环中也有显著升高,可通过竞争酪氨酸酶受体收缩血管,致血压升高,加重头晕、视觉障碍等症状。对照组的sFlt-1显著低于轻度组与重度组。可见sFlt-1在子痫前期的病情及妊娠结局预测中具有较好的敏感性。经Pearson相关性分析,STOX1、sFlt-1与心率、SBP、DBP、MAP、S/D、24h蛋白尿、PLGF均有显著相关性。临床可据此,结合孕妇的实际情况采取治疗。值得强调的是,子痫前期的发生因素复杂,STOX1、sFlt-1是否还通过其他机制,参与了滋养细胞增殖、侵袭、分化及凋亡,而促进子痫前期及一系列并发症的发展,仍需深入研究。

