外周血LGR5、ALDH1对非小细胞肺癌化疗患者预后的预测价值及模型构建
王慧, 崔方博, 陈媛媛
肺癌是全球范围内常见的恶性肿瘤之一,发病率及死亡率居世界前列,其中85%为非小细胞肺癌(non-small cell lung cancer,NSCLC),多数患者在就诊时已为晚期,失去最佳手术时机[1-2]。针对此类患者多采取化疗、放疗及生物治疗等综合治疗方案,但即使是采取多种综合治疗方案,肺癌5年生存期仍较低[3]。寻找简单方便的血清生化标志物在对NSCLC化疗患者预后的预测具有重要临床意义。富含亮氨酸的G蛋白偶联受体5(leucine-rich repeat containing G protein-coupled receptor 5,LGR5)是一种结直肠癌干细胞表面标志分子之一,与肿瘤细胞的生长增殖、侵袭有关[4-5]。乙醛脱氢酶l(acetaldehyde dehy-drogenase1,ALDHl)是乙醛脱氢酶家族成员之一,可催化细胞内乙醛氧化为乙酸的一种细胞溶质酶,广泛参与正常组织的发育及机体内环境维持[6]。肿瘤干细胞往往导致肿瘤治疗效果不佳,有研究表明[7],NSCLC细胞株中可分离出干细胞样肿瘤细胞,ALDHl表达与患者预后情况有关。目前临床关于外周血LGR5、ALDH1在经化疗后NSCLC患者的预后预测的研究较少,鉴于此,本研究拟分析肺癌患者外周血LGR5、ALDH1对NSCLC化疗患者预后的预测价值及模型构建。现报告如下。
1 资料与方法
1.1 临床资料
选取马鞍山市人民医院2019年6月至2021年6月收治的50例NSCLC患者。纳入标准:①经细胞学或组织学证实为非小细胞肺癌;②入组前未经过放化疗及免疫治疗等抗肿瘤治疗;③化疗方案为含铂类基础的联合化疗,每2个化疗周期复查1次,以评估化疗效果;④无血液及肝性疾病者;⑤所有患者对于本研究均知情同意。排除标准:①合并其他恶性肿瘤;②合并肺部感染及全身感染者;③合并自身免疫性疾病或其他重要器官功能不全者。本研究已通过医院伦理委员会批准。
1.2 方法
1.2.1 检测两组外周血LGR5、ALDHl水平 分别在入院第2天收集NSCLC患者的空腹静脉血5 ml,检测患者外周血LGR5、ALDHl水平。LGR5检测:在血液标本中加入乙二胺四乙酸100 μl抗凝,随后将200 μl红细胞裂解液,收集上清液,采用蛋白质定量试剂盒(上海富雨生物科技有限公司)检测蛋白浓度,十二烷基硫酸钠-聚丙烯酰胺凝胶电泳(SDA-PAGE),垂直电泳分离,待胶凝固后,拔去梳子,采用电泳缓冲液清洗上样孔,上样量为30 μg/孔,将蛋白质转移至聚偏二氟乙烯膜,再采用含5%脱脂牛奶的Tris-HCI缓冲盐溶液及Tween溶液制成的封闭液室温封闭聚偏二氟乙烯膜1 h。加入抗体溶液为5%脱脂奶粉的LGR5单克隆抗体(上海群己生物科技有限公司)室温孵育4 h,采用TTBS洗涤,随后加入二抗(采用封闭液稀释后),室温下孵育聚偏二氟乙烯膜1.5 h,采用TTBS洗涤,显色,定量采用Image Quant TL软件进行。ALDHl检测:采用酶联免疫吸附法检测患者ALDHl水平。酶联免疫吸附试剂盒由上海恒远生化试剂有限公司提供。
1.2.2 资料收集 收集患者的性别、年龄、吸烟史、病理类型、TNM分期、肿瘤大小、肿瘤分化程度、淋巴结转移情况等基本资料。
1.2.3 疗效评价 参考实体瘤疗效评价标准1.1版[8],对患者的临床疗效进行评估:疾病稳定(stable ddisease,SD)、疾病进展(progressive disease,PD)、部分缓解(partial response,PR)、完全缓解(complete response,CR)。
1.2.4 随访 通过电话或门诊方式对受试对象进行随访,随访内容为病情复发、转移及死亡等,随访至2022年6月30日,记录患者总生存时间(overall survival,OS)。OS定义为开始化疗时间至全因死亡或随访截止时间,以月为单位进行计算[9]。
1.3 统计学方法
2 结果
2.1 外周血LGR5、ALDHl临界值的判断及对NSCLC化疗患者的预后预测价值
随访至2022年6月30日,中位随访时间25个月,死亡28例(56.00%)。根据ROC曲线图结果显示,外周血LGR5及ALDHl最佳截断值分别为0.65 μg/L、7.26 μg/L,外周血LGR5、ALDHl及二者联合曲线下面积(AUC)分别为0.721、0.758、0.836,灵敏度分别为71.43%、64.29%、86.31%,特异度分别为62.65%、73.46%、82.33%。AUC比较结果显示,二者联合预测优于单一指标预测(P<0.05)。见图1及表1。
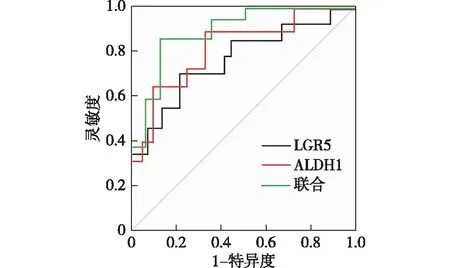
图1 外周血LGR5、ALDHl预测NSCLC化疗患者的预后价值ROC曲线图

表1 外周血LGR5、ALDHl对NSCLC化疗患者的预后预测价值比较
2.2 NSCLC组患者外周血LGR5、ALDHl与患者临床特征的关系
以外周血LGR5、ALDHl最佳截断值将患者进行分组,其中LGR5≥0.65表示为高LGR5组,LGR5<0.65 μg/L表示为低LGR5组;ALDHl≥7.26 μg/L表示为高ALDHl组,ALDHl<7.26 μg/L表示为低ALDHl组。结果显示,低LGR5组和高LGR5组的病理类型、TNM分期、肿瘤大小、淋巴结转移、疗效,差异均有统计学意义(P<0.05),而年龄、性别、吸烟史、肿瘤分化程度,差异无统计学意义(P>0.05)。低ALDHl组和高ALDHl组的病理类型、TNM分期、肿瘤大小、淋巴结转移,差异均有统计学意义(P<0.05),年龄、性别、吸烟史、肿瘤分化程度及疗效,差异则无统计学意义(P>0.05)。见表2。

表2 NSCLC组患者外周血LGR5、ALDHl与患者临床特征的关系[例(%)]
2.3 NSCLC组患者外周血LGR5、ALDHl与患者生存时间的关系
生存曲线图结果显示,高LGR5组、低LGR5组中位OS分别为:10个月(95%CI:7.62~12.33)、15个月(95%CI:8.25~18.69),组间差异有统计学意义(P<0.05),高ALDHl组、低ALDHl组中位OS分别为9个月(95%CI:5.78~11.75)、13个月(95%CI:8.10~17.64),组间差异有统计学意义(P<0.05)。见图2。
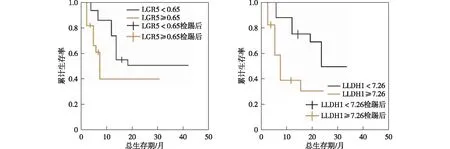
图2 NSCLC患者外周血LGR5、ALDHl与患者生存时间的关系
2.4 影响NSCLC化疗患者预后的因素
Cox比例风险回归模型分析结果显示,高LGR5与低LGR5患者相比,HR为2.324(95%CI:1.175~5.085)(P<0.05),高ALDHl与低ALDHl患者相比,HR为2.258(95%CI:1.235~4.625)(P<0.05)。校正混杂因素(年龄、性别、吸烟史等)后,高LGR5与低LGR5患者相比,校正HR为2.236(95%CI:1.123~5.054)(P<0.05),高ALDHl与低ALDHl患者相比,校正HR为2.210(95%CI:1.102~4.837)(P<0.05),表示外周血LGR5及ALDHl均是影响NSCLC化疗患者预后的危险因素。见表3。根据Cox多因素分析筛选出来的6项指标为,建立Cox生存预测方程得到:h(t,X)=h0(t)exp(0.457X1+0.562X2+0.485X3+0.574X4+0.712X5+0.479X6),因此预后指数(PI)=0.457X1+0.562X2+0.485X3+0.574X4+0.712X5+0.479X6,χ2=98.75(P<0.01),其中X1为LGR5,X2为ALDH1,X3为病理类型,X4为TNM分期,X5为肿瘤大小,X6为淋巴结转移,PI指数越大,患者风险越大,预后越差。

表3 影响NSCLC化疗患者预后的因素
3 讨论
肿瘤干细胞具有自我更新及分化能力,对放化疗具有一定抵抗力,可引起肿瘤进展及复发[10]。因此,靶向定位及杀伤肿瘤干细胞可能成为肺癌治疗的一种新思路。随着分子核医学的发展及其在肿瘤治疗中的应用,探索分析NSCLC的肿瘤干细胞特异性标志物,对临床了解肿瘤转归及患者预后具有重要作用。LGR5在人体正常组织中表达具有局限性,但其在胶质母细胞瘤、胃肠道、卵巢及肝脏等肿瘤组织中,LGR5存在表达程度不同的改变[11-12]。Cox多因素分析结果显示,外周血LGR5、ALDHl均为NSCLC化疗患者预后的危险因素。表示LGR5在NSCLC的发生及发展中亦具有重要作用。多项研究显示,LGR5可在多种肿瘤组织中呈现高表达[13-14]。Chen等[15]研究中表示,LGR5在肝细胞癌组织中表达水平较高,且可能与肝细胞癌患者预后不良有关,故推测LGR5可能是肝细胞癌临床治疗中的潜在靶向指标。ALDHl不仅可调节醛类代谢,还在细胞分化增殖及转移中具有关键性作用。在不同的实体瘤环境下,表达ALDHl的癌细胞可因其自身的自我更新及高克隆等特性表现出肿瘤干细胞特性[16-17]。一项Meta分析显示[18],ALDHl可作为结直肠癌、乳腺癌及头颈部肿瘤预后患者的一项生物标志物。本研究中发现LGR5与病理类型、TNM分期、肿瘤大小、淋巴结转移、疗效相关,ALDHl与病理类型、TNM分期、肿瘤大小、淋巴结转移相关,低LGR5与低ALDHl组OS较高LGR5与高ALDHl更长,表明外周血LGR5、ALDH1与NSCLC化疗患者预后有关。
Wnt信号通路作用于人体生长发育过程中,参与至人体胚胎发育干细胞分化增殖及肿瘤形成[19]。LGR5是一种Wnt信号通路中的靶向基因,当此通路被异常激活时,LGR5水平可能影响癌组织中上皮细胞的恶性转变。本研究中亦得到低水平LGR5患者生存时间更长这一结论,再次表明LGR5与NSCLC化疗患者预后相关。分析原因可能是过度表达的LGR5增强了肿瘤干细胞的活性,加速肿瘤干细胞的多向分化及自我更新,可能加速了肿瘤细胞由起始部位向周围正常组织侵袭的过程,促使细胞恶性转化加快,预后较差。
综上,外周血LGR5、ALDHl可作为有效预测NSCLC化疗患者预后的指标,其表达与患者预后不良有关,有望成为NSCLC靶向治疗的新靶点。本次研究存在一定不足之处,由于本次获取得外周血标本较少,加之随访时间不长,在进行统计学处理时可能结果会有偏倚性,后续还需开展大样本及多中心的临床研究以进一步证实本次研究观点。

