改良NUTRIC评分预测重症监护患者死亡率的应用研究
夏丽娟,王庆华
(1.滨州医学院,山东 滨州 256603;2.寿光市人民医院,山东 寿光 262700)
营养支持是重症监护病房(ICU)患者健康管理不可缺少的元素。营养不良与ICU患者肌无力、急性呼吸窘迫综合征、肾衰竭、高感染风险、伤口愈合减慢、恢复期延长、死亡率增加相关[1],有效评估ICU患者营养状况并给予针对性的营养支持治疗有助于改善重症患者预后[2-3]。重症患者营养风险评分(NUTRIC)是专门针对重症患者开发的营养状况评分系统,由年龄、急性生理学与慢性健康状况评分(APACHEⅡ)、序贯器官衰竭评分(SOFA)、合并症数量、入ICU前住院时间及IL-6共6个部分组成,可通过量化评分发现可能通过积极的营养治疗而改善结局的人群[4]。但因IL-6检测普及性较差,有学者对NUTRIC评分进行修改,仅保留其余5项,形成改良NUTRIC(mNUTRIC)评分[5]。既往研究显示,mNUTRIC评分较高的高营养风险患者更能从高热量的营养支持中获益[5]。但目前对基于mNUTRIC评分的低营养风险评分患者的营养支持策略及mNUTRIC评分在高营养风险患者白蛋白治疗中的指导意义尚不明确。为进一步明确以上疑问,开展了此项大样本的回顾性队列研究。
1 资料与方法
1.1 一般资料
研究使用的患者数据来源于重症医学数据库(Critical Care Database-Ⅲ,MimicⅢ)回顾性分析2001年6月至2012年10月间住院的重症患者临床信息。排除18岁以下患者后,共收集ICU住院患者38 509例,其中男性21 793例,女性16 716例,平均年龄(63.85±17.48)岁,住院期间死亡患者4 416人,其中4 191人接受白蛋白静脉注射治疗。MimicⅢ数据库已对患者的身份信息进行脱敏化处理,以保证患者隐私安全。
1.2 方法
提取患者年龄、性别、诊断、死亡时间、血清白蛋白、血红蛋白、SOFA评分等信息,计算出患者mNUTRIC评分值,见表1。mNUTRIC评分0~4分为低营养风险,mNUTRIC评分5~9分为高营养风险。以mNUTRIC评分为变量,比较不同营养风险情况下总体ICU住院患者住院死亡率差异。分析冠心病、糖尿病、凝血功能障碍、肾功能不全患者住院期间的死亡率与mNUTRIC评分的关系。根据是否接受白蛋白治疗,进一步对不同疾病、不同营养评分患者进行分组,治疗组接受白蛋白静脉注射治疗,剂量、疗程不限,对照组未接受白蛋白治疗,探索治疗组与对照组之间患者住院死亡率的差异。

表1 患者mNUTRIC评分值
1.3 统计方法
2 结果
2.1 人群特征
与存活组比较,死亡组年龄更大、男性比例低、mNUTRIC评分较高、白蛋白治疗比例较高(P<0.01),见表2。与低营养风险组相比,高营养风险组患者死亡率更高、男性比例低、接受白蛋白治疗比例更高(P<0.01),见表3。
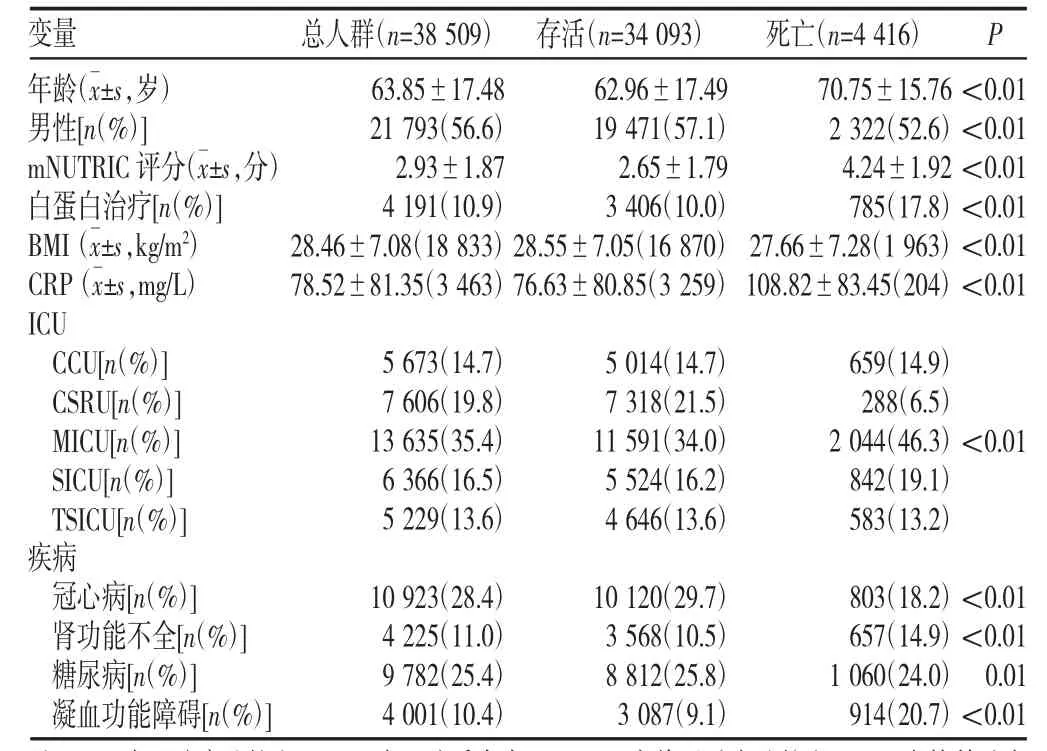
表2 不同结局人群基本特征
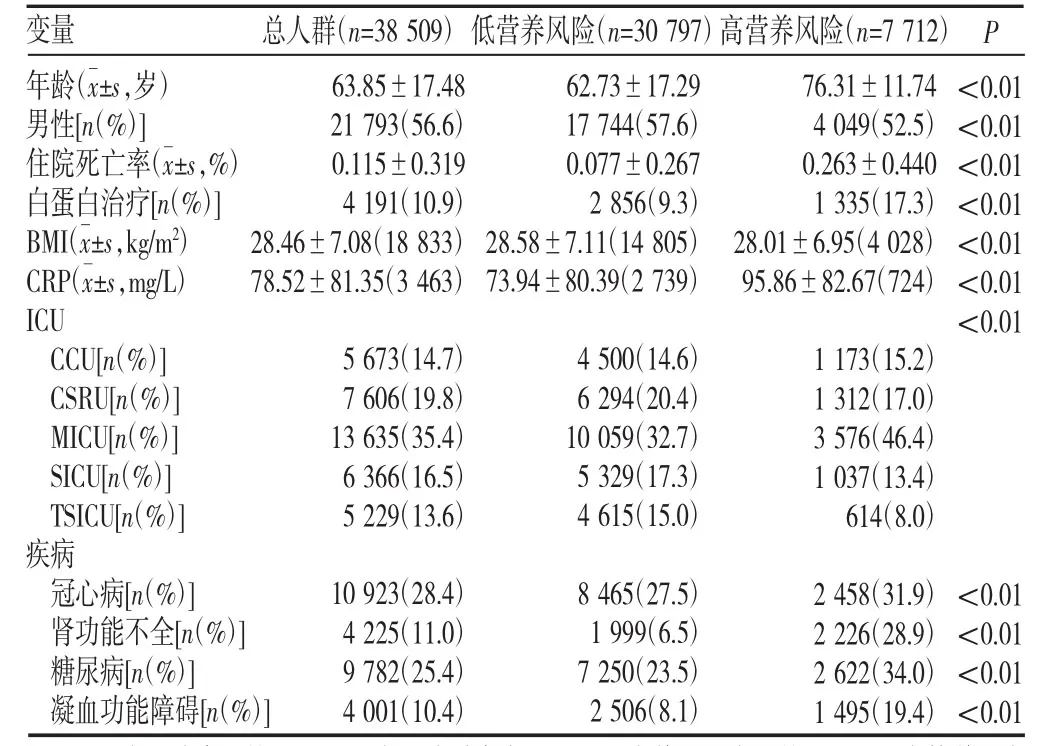
表3 不同营养风险人群基本特征
2.2 mNUTRIC评分与重症患者死亡率的关系
根据mNUTRIC评分分值对所有患者进行分组,观察不同营养风险患者死亡率的差异。结果发现,随着mNUTRIC评分增加,重症患者平均住院死亡率总体呈上升趋势。进一步分析了冠心病、凝血功能障碍、肾功能不全、糖尿病4类疾病患者mNUTRIC评分与死亡率的关系,结果显示,4种疾病患者死亡率均随mNUTRIC评分增加而升高。冠心病患者中,高营养风险(mNUTRIC评分7~9分)患者接受白蛋白治疗后死亡率显著低于对照组(P<0.05)。凝血功能障碍患者中,低营养风险(mNUTRIC评分1~4分)和高营养风险(mNUTRIC评分5分)患者接受白蛋白治疗者死亡率显著增加(P<0.05)。肾功能不全患者中,低营养风险(mNUTRIC评分2~4分)和高营养风险(mNUTRIC评分5分)患者接受白蛋白治疗死亡风险更高(P<0.05)。糖尿病患者中,高营养风险(mNUTRIC评分7分)患者接受白蛋白治疗后死亡率低于对照组(P<0.05),而低营养风险(mNUTRIC评分1~3分)患者接受白蛋白治疗死亡风险更高(P<0.05)。见图1。
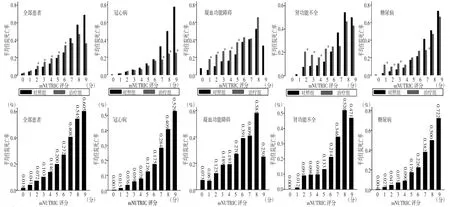
图1 mNUTRIC评分与重症患者总体和不同疾病死亡率的关系及白蛋白治疗对死亡率的影响
2.3 mNUTRIC评分对重症监护患者死亡率的预测作用
绘制ROC曲线评价mNUTRIC评分对重症监护患者死亡率的预测作用,见图2。结果显示,在全部重症监护患者中,ROC曲线下面积(AUC)为0.724 8,具有一定的预测价值。mNUTRIC评分在冠心病(AUC=0.735 7)及糖尿病(AUC=0.733 6)中的诊断性能可能略优于凝血功能障碍(AUC=0.668 7)及肾功能不全(AUC=0.670 1)。

图2 mNUTRIC评分对重症患者总体及不同疾病患者死亡率的预测作用
2.4 mNUTRIC评分对死亡率影响的Logistic回归分析
为进一步分析mNUTRIC评分对死亡率的影响,将mNUTRIC 评分分为 3组,分别为 0~3分、4~6分、7~9分,并以 0~3分为参照,行Logistic回归,结果见表4。由模型1结果可见,营养风险、白蛋白治疗与否、C反应蛋白(CRP)异常、入住ICU类别均是影响患者死亡率的危险因素(P<0.05),而体质量指数(BMI)和性别对死亡率无影响(P>0.05)。调整变量构建模型2,结果显示,高营养风险(mNUTRIC评分7~9分)患者死亡风险显著高于低营养风险(mNUTRIC评分0~3分)患者(OR=11.42,P<0.001)。为分析影响高营养风险患者死亡率的危险因素,构建模型3,结果显示,白蛋白治疗对高营养风险患者的总体死亡率无显著影响(P>0.05),而入住ICU类别可能对患者预后有影响(P<0.05),提示病种可能是影响患者预后的因素。由图1可见,高mNUTRIC评分的冠心病患者接受白蛋白治疗后死亡率显著下降,为明确白蛋白治疗对高营养风险的冠心病患者死亡率的影响,我们构建了模型4,由模型4结果可见,仅有白蛋白治疗因素被纳入最终模型,白蛋白治疗可降低高营养风险冠心病患者的死亡率(OR=0.41,P<0.001)。
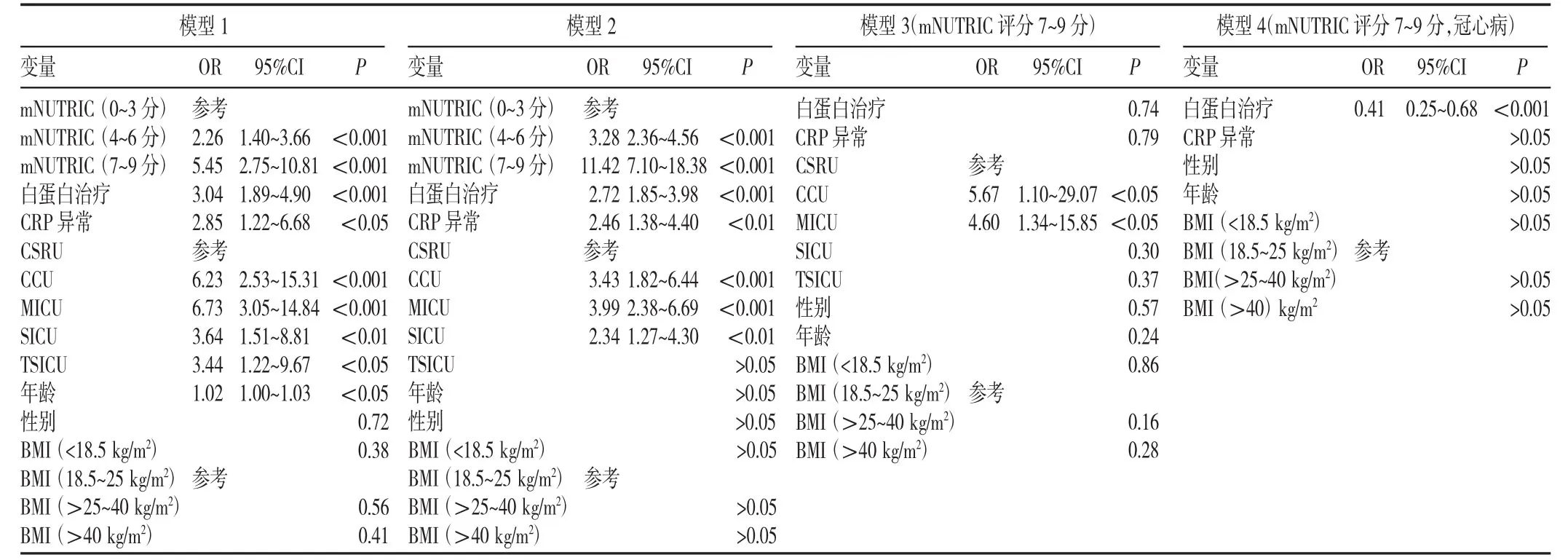
表4 mNUTRIC评分及白蛋白治疗对重症患者平均住院死亡率影响的Logistic回归分析
3 讨论
3.1 mNUTRIC评分对于重症患者死亡率有预测价值
营养不良在ICU患者中很常见,超过一半的ICU患者在开始ICU护理的前两周存在严重营养不良[6],早期识别对可能受益于营养治疗的有营养风险的患者至关重要。到目前为止,关于营养支持的最佳用法仍存在争议[7]。营养风险评估在很大程度上决定了营养支持治疗的方案。NUTRIC评分是第一个专门评估危重患者营养风险的工具,NUTRIC评分的变量均是从患者的常规医疗记录中获得的客观数据,它的优势在于适用于患者不能口头回应的情况。此外,NUTRIC评分不仅结合了重症患者的疾病危重程度和脏器功能等因素,还综合考虑了患者的年龄和住院时间,能更全面地反映重症患者的病情特点。我们的研究检验了基于mNUTRIC评分的不同营养风险患者死亡率的差异,并观察了白蛋白治疗在不同营养风险患者中的获益。结果显示,随mNUTRIC评分升高,患者住院死亡率上升;mNUTRIC评分对于重症患者的预后具有一定的敏感性和特异性;在ICU患者中,mNUTRIC评分2~6分的患者接受白蛋白治疗,死亡率反而上升,与这些患者相比,mNUTRIC评分较高的患者(7~9分)更有可能从白蛋白治疗中受益,这与既往的研究结果一致[4]。提示mNUTRIC评分对于重症患者的预后具有很好的预测作用,且对白蛋白治疗在重症患者中的使用有一定的指导价值。我们还进一步观察了在不同疾病患者中mNUTRIC评分与死亡率的关系,结果显示,mNUTRIC评分增加与患者死亡率上升均呈现了较好的一致性,但对白蛋白治疗的反应却不完全一致。冠心病、糖尿病患者中,高营养风险患者接受白蛋白治疗后死亡率显著低于对照组(P<0.05),而在凝血功能障碍患者中则未观察到该效果。回归分析结果显示,对于高营养风险的冠心病患者,白蛋白治疗可能降低死亡风险,而在总体患者中并未观察到相似的结果。提示在临床治疗时不应单纯根据评分结果选择治疗措施,而应综合考虑患者的情况确定治疗方案。
3.2 低mNUTRIC评分患者使用白蛋白治疗可能增加死亡风险
本研究结果显示,对于低营养风险的患者,给予白蛋白治疗反而增加死亡率。既往一项Meta分析也得出了相似的结论,低mNUTRIC评分的患者采用高能量营养支持可显著增加患者死亡风险(P=0.03),高蛋白营养支持有增加死亡风险趋势。这提示在低营养风险的ICU患者中使用白蛋白治疗需慎重。尽管以ICU患者为基础的研究的主要终点是住院期间死亡率,然而死亡率并不是ICU患者唯一的结局指标。但由于本研究采用回顾性设计,方案中未能涉及多个其他临床结局指标,可能存在通过对低营养评分患者提供营养支持而得到改善的情况。最近的一项研究表明,在ICU的第一周增加热量供应,可以改善长期机械通气患者ICU出院后3个月的身体生活质量评分(SF-36衡量),加速其恢复,并延长生存期。因此,后续研究中可采用前瞻性研究设计,进一步观察营养支持治疗对低营养风险患者多种结局指标的影响,以获得针对不同患者的最佳获益方案。此外,在冠心病患者中给予低营养风险患者白蛋白治疗并未增加死亡率,可见病种差异也是临床医生确定营养支持方案需要考虑的因素。
3.3 不足与展望
本研究有一些不足之处。首先,患者来源于国外,与中国患者有一定的种族差异,研究结果还需在中国人群中做进一步的验证。其次,本研究仅对白蛋白的使用与否对患者结局的影响做了探讨,而未探索不同营养风险情况下白蛋白的用量差异对患者死亡率的干预作用,未来研究中可进一步探索,以期为白蛋白临床使用提供参考。

