腹腔镜辅助阴式全子宫切除术在巨大子宫肌瘤治疗中的效果分析
贺丽丽
(阜新市第二人民医院(阜新市妇产医院)妇产科,辽宁 阜新 123000)
子宫肌瘤属于一种常见妇科良性肿瘤,在性激素的影响下极易转变为巨大子宫肌瘤,导致子宫异常出血,对患者的生育能力造成影响[1-2]。现阶段,巨大子宫肌瘤在临床上通常采用手术治疗,但传统开腹手术的创伤较大,并发症发生率较高[3-4]。因此,腹腔镜辅助手术在临床上成为治疗此病的常用方法[5]。为了探究巨大子宫肌瘤采用腹腔镜辅助阴式全子宫切除术的治疗效果,选取本院于2018年3月至2019年4月这一期间收治的巨大子宫肌瘤患者96例,分为两组分别予以传统开腹手术治疗、腹腔镜辅助阴式全子宫切除术治疗,并比较治疗后的有效性与安全性,报道如下。
1 资料与方法
1.1 一般资料 于2018年3月至2019年4月这一期间,选取本院收治的巨大子宫肌瘤患者96例为分析对象。基于随机数字表法的分组规则,将以上患者分为两组,对比组48例患者中,年龄31~63岁,平均(47.26±16.52)岁;肌瘤直径4.80~10.40 cm,平均(7.60±3.20)cm;生育次数1~3次,平均(1.52±0.27)次;9例为多发子宫肌瘤,39例为单发子宫肌瘤。试验组48例患者中,年龄32~63岁,平均(47.42±16.74)岁;肌瘤直径4.90~10.40 cm,平均(7.70±3.40)cm;生育次数1~3次,平均(1.51±0.25)次;10例为多发子宫肌瘤,38例为单发子宫肌瘤。纳入标准:①症状表现及体征均符合子宫肌瘤诊断标准,且经B超检查确诊。②均实施手术治疗,基本耐受,未存在手术禁忌证或过敏史。③心、肺、肝、肾等脏器未患有严重器质性疾病。④经患者及家属同意,医院伦理委员会批准。排除标准:①患有精神疾患,不能正常沟通。②存在子宫内膜病变。③患有感染性疾病或血液性疾病等。④中途退出研究者。⑤临床资料不全者。分析两组患者的临床资料,如年龄、肌瘤直径及生育次数等,数据指标的差异不具有统计学意义(P>0.05)。
1.2 方法 全部患者入院后均做好相关检查,对病灶大小与位置充分了解,按照检查结果制订针对性的手术治疗方案。
1.2.1 对比组 患者选择平卧位,实施连续硬膜外麻醉,在麻醉起效后进行消毒与铺巾。于腹壁上作手术切口,长度为10 cm,将皮肤与皮下组织逐层分离,使子宫充分显露。对子宫供血的动脉血管进行结扎,将子宫切除,对腹腔有效清理,缝合切口。
1.2.2 试验组 患者选择平卧位,实施气管插管全身麻醉,麻醉起效后进行消毒与铺巾,选择膀胱截石位,于肚脐上做手术切口,长度为1 cm,将腹腔镜慢慢置入,于下腹两侧分别做两个穿刺孔,直径为5 mm,于耻骨与下腹交界处建立操作孔,用二氧化碳建立人工气腹,气腹压在12~14 mmHg范围内,与腹腔镜下对盆腔内组织密切观察,用电凝刀将子宫两侧圆韧带切断,将子宫膀胱腹膜反折处打开,避开膀胱,使子宫充分显露,对子宫静脉血管进行缝合,经阴道纵行切开子宫并将其取出,有效清理后缝合切口。
1.3 观察指标 记录两组患者手术时间、术中出血量、排气时间、下地活动时间、住院天数以及并发症(包括腹腔脏器损伤、切口感染与皮下气肿)发生率;并根据免疫组化法对两组患者切除肌瘤组织的雌激素、孕激素、表皮生长因子受体阳性细胞百分比进行检测。
1.4 统计学分析 用统计软件SPSS21.0处理,计数资料(如并发症)与计量资料(如排气时间)分别表示为(%)、(),行χ2、t检验,P<0.05提示差异有统计学意义。
2 结果
2.1 两组患者的相关指标分析 试验组手术时间(118.19±7.39)分,长于对比组的(73.19±6.56)分,组间差异具有统计学意义(P<0.05);试验组出血量少于对比组,且在肛门排气、下地活动、留置导尿及住院方面,试验组的所用时间也短于对比组,组间差异具有统计学意义(P<0.05)。见表1。
表1 两组患者的相关指标分析()
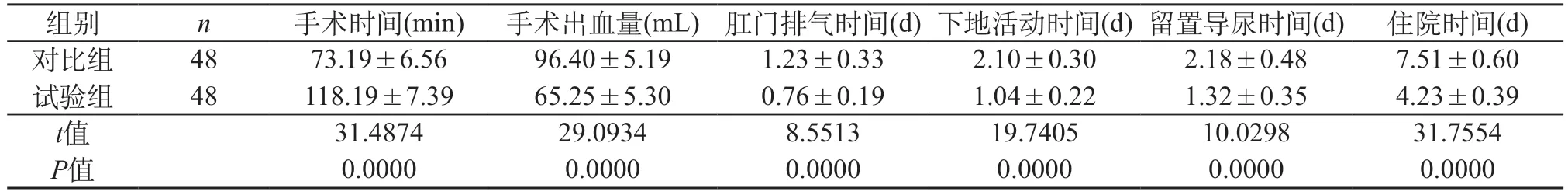
表1 两组患者的相关指标分析()
2.2 雌激素、孕激素、表皮生长因子受体阳性细胞百分比 治疗后两组患者雌激素、孕激素、表皮生长因子受体阳性细胞百分比均比治疗前少(P<0.05)。试验组治疗后的雌激素、孕激素、表皮生长因子受体阳性细胞百分比分别为(1.26±0.36)%、(1.46±0.25)%、(1.17±0.35)%,对比组患者治疗后的雌激素、孕激素、表皮生长因子受体阳性细胞百分比分别为(1.48±0.47)%、(1.63±0.37)%、(1.68±0.53)%。见表2。
表2 雌激素、孕激素、表皮生长因子受体阳性细胞百分比(%,)

表2 雌激素、孕激素、表皮生长因子受体阳性细胞百分比(%,)
2.3 两组患者的并发症发生率 试验组未有患者出现腹腔脏器损伤,切口感染、皮下气肿各1例,并发症发生率4.17%(2/48),低于对比组的16.67%(8/48),组间差异具有统计学意义(P<0.05)。见表3。

表3 两组患者的并发症发生率[n(%)]
3 讨论
子宫肌瘤是妇科常见疾病,而巨大子宫肌瘤的出现,会导致女性发生阴道出血或不孕表现,对患者健康造成不利影响[6-7]。手术是治疗巨大子宫肌瘤的关键有效举措,但专家表示,巨大子宫肌瘤的压迫导致患者盆腔内的脏器和结构发生不规则变化,传统开腹手术极易造成输尿管损伤,加之瘤体的体积较大、血管怒张,且血供丰富,使手术中出血的危险性成倍增加。同时,传统开腹手术对患者造成的创伤较大,术后也遗留严重瘢痕,很难达到预期的治疗效果[8]。在此情况下,如何保证手术视野的清晰度、完整度,完整切除肿物的同时,又极力降低对盆腔周围组织的损伤风险,是当前治疗巨大子宫肌瘤的研究方向之一。最近几年,腹腔镜辅助阴式全子宫切除术在临床上被广泛运用,是一种以腹腔镜手术为开端,以阴道手术为终结的全子宫切除术式,在治疗巨大子宫肌瘤方面发挥出显著优势[9-10]。经临床实践总结,腹腔镜辅助阴式全子宫切除术具有创伤性小、恢复时间短以及安全性高等优势,治疗过程中不需要将腹腔脏器显露出来,手术视野较大,可有效止血,将血肿与血块彻底清除,使术后肠道粘连等情况明显减少[11]。其还可以防止对输尿管等脏器造成损伤,使患者的治疗依从性明显提高,可将大部分子宫切除术取代[12]。另外,此种术式对巨大子宫肌瘤治疗,可将激素水平有效阻断,使机体内环境得以维持,进而对排卵有效抑制,防止病情加剧[13]。在临床中具有极大程度的推广意义。多项研究[14-15]结果表明,相较于传统开腹手术而言,腹腔镜辅助阴式全子宫切除术治疗巨大子宫肌瘤,能取得更为理想的治疗效果,帮助患者改善激素水平的同时,缩短患者住院时间,降低术后并发症发生率。本研究显示:试验组手术时间长于对比组;试验组患者出血量少于对比组,且肛门排气时间、下地活动时间、留置导尿时间及住院天数均短于对比组,组间差异具有统计学意义(P<0.05);试验组治疗后的雌激素、孕激素、表皮生长因子受体阳性细胞百分比少于对比组,组间显著(P<0.05);试验组患者并发症发生率4.17%,低于对比组的16.67%,与相关研究结果一致。
总之,与传统开腹手术相比,巨大子宫肌瘤采用腹腔镜辅助阴式全子宫切除术的治疗效果更明显,恢复时间较短,并发症发生率较低,可降低患者的激素水平,为广大女性患者提供了更优质的治疗策略,值得临床重视和推广。

