Endo-ULBD与PLIF治疗多节段中央型腰椎管狭窄症的早期临床疗效对比
曾祥旭,申延清,许德荣,贾宝欣,刘厚辰,韩佳骆,马学晓,周传利
(1.青岛大学附属医院脊柱外科,山东青岛266000;2.青岛大学医疗集团脊柱外科,山东青岛266000)
腰椎管狭窄症(lumbar spinal stenosis,LSS)主要由构成椎管的骨性及纤维结缔组织退变引起,其病理过程多与椎间盘退变、关节突关节退变、黄韧带增生肥厚、椎管内静脉迂曲等相关,压迫相应节段马尾神经或神经根,导致以神经源性间歇性跛行为主要临床表现[1]。根据狭窄部位,腰椎管狭窄症可分为中央管狭窄、神经根管狭窄或侧隐窝狭窄、椎间孔狭窄等;而根据狭窄范围,可分为单节段狭窄及多节段狭窄,后者约占24.1%[2]。
既往多节段腰椎管狭窄症的经典手术方式之一为后路腰椎椎体间融合术(posterior lumbar interbody fusion,PLIF),该术式经后路全椎板或者部分椎板切除,减压充分,融合确切,临床疗效好[3-4],但需广泛剥离椎旁肌,大量切除脊柱后柱结构,术后丢失运动节段,且切口深部感染风险、邻椎病等发生率增加[5]。随着微创技术、理念与器械的发展,尤其内镜技术的发展,适应证不断扩大,目前在多节段腰椎管狭窄症的手术治疗中也得到了良好应用,为治疗该病提供了另一种可行选项[6-7]。本回顾性研究以多节段中央型LSS患者为研究对象,分析比较内镜下单侧椎板间入路双侧椎管减压(endoscopy-unilateral laminectomy for bilateral decompression,Endo-ULBD)与经后路腰椎椎间融合术(PLIF)早期治疗效果及安全性,现详细报告如下。
1 资料与方法
1.1 研究对象的选择
回顾性选择青岛大学附属医院脊柱外科2019年10月到2020年10月间符合纳入标准的手术患者68例,根据手术术式分为2组,其中33例患者采用Endo-ULBD,所用器械为Unin-Tech生产的Endo-Surgi Plus工具(图1);35例患者采用PLIF手术治疗,两组患者均采用气管插管全身麻醉。以上所有手术均由同一主刀医生完成。
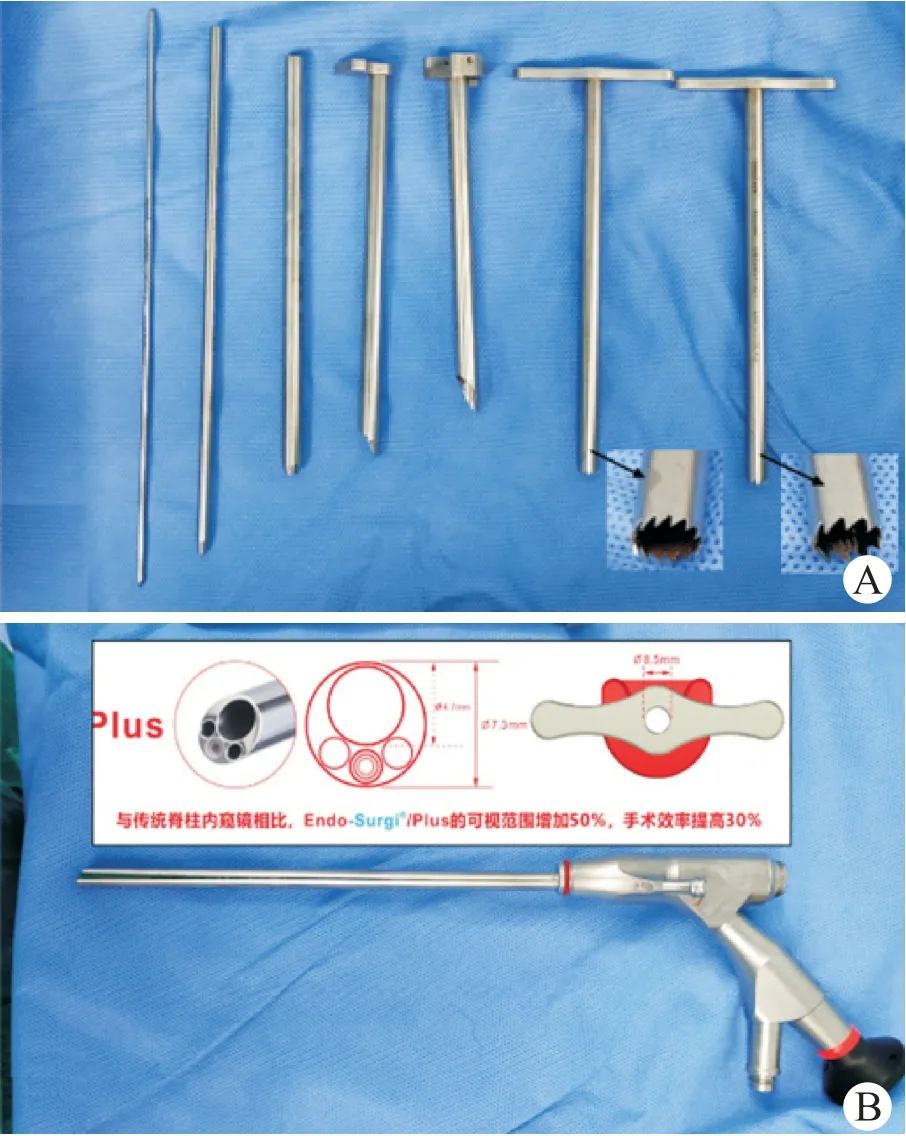
图1 Endo-Surgi Plus内镜系统Fig.1 Endo-Surgi Plus endoscopic system
纳入标准:①影像学资料显示腰椎具有明确的两节段及以上的椎管狭窄表现,无节段性不稳;②临床症状有明显的腰腿痛和间歇性跛行,经单节段脊神经根阻滞后症状缓解不理想或部分缓解,则确定多个狭窄节段均为责任节段;③都具有双侧下肢症状或以单侧症状为主;④都经过至少3个月的保守治疗无效或反复发作;⑤麻醉方式均为气管插管全身麻醉;⑥随访时间至少3个月。
排除标准:①单节段腰椎管狭窄症患者;②腰椎动力位片提示有节段不稳或峡部裂滑脱者;③有明显马尾神经综合征者;④合并有腰椎骨折、肿瘤、手术区或全身活动性感染者;⑤手术节段既往有腰椎手术史;⑥严重的神经系统、免疫系统、血液系统疾病,及其他因身体条件差难以耐受手术者。
1.2 手术方法
1.2.1 Endo-ULBD①全麻成功后,患者取俯卧位,轻度屈髋屈膝,腹部悬空,C型臂X光机正侧位透视定位多个责任椎板间隙水平,选择棘突中线向主症状侧旁开约1 cm为穿刺标志点(椎板间隙外下缘处);2.5%碘伏消毒术区皮肤,铺无菌巾、单,贴护皮膜;②进针点处应用肾上腺素氯化钠稀释液(1∶500)于筋膜层及肌层浸润注射以减少软组织出血量,作直径约1 cm横切口,依次切开皮肤及腰背筋膜,选择Endo-Surgi Plus内镜工具(镜头工作长度171 mm,外径7.3 mm,器械通道4.7 mm;U套管外径9.5 mm,内径8.7 mm;T套管外径8.6 mm,内径7.6 mm;环锯外径8.5 mm,内径7.5 mm),应用一级扩张导杆探及上位椎板的下缘、关节突及下位椎板的上缘,将导杆垂直固定于下关节突内缘水平,黄韧带表面;依次放入扩张通道逐层扩张并钝性剥离下关节突及黄韧带表面肌肉,安放U套管,C臂透视正位位于椎板间隙外缘,侧位位于下关节突下缘水平(图2);连接内镜,调试至最佳状态,连接3L生理盐水及射频;③内镜下第一视野清理软组织,电凝止血,识别下关节突内缘、深层黄韧带、下位椎板上缘及上位椎板下缘,应用可视环锯行同侧椎板间成型,依次去除下关节突内缘、上位椎板下缘及下位椎板上缘骨质,接着再处理棘突根部骨质,暴露对侧黄韧带。调整U套管角度,于对侧上下椎板腹侧去除部分骨质,此时可完整暴露黄韧带头尾止点及同侧外侧缘,应用蓝钳和弯钳将视野内黄韧带揭除,扩大中央椎管,暴露同侧走行神经根、硬膜囊及部分对侧走行神经根背侧;④先显露同侧走行神经根肩部,如关节突内聚增生明显,可应用椎板咬骨钳或镜下半齿环锯去除下关节突骨质至上关节突内缘,完全显露走行神经根肩部,探查并松解椎弓根上隐窝;于硬膜背侧自棘突根部向对侧调整U套管角度,同法去除对侧下关节突腹侧骨质,去掉增生黄韧带,显露对侧走行神经根肩部,最后探查减压范围为上下至黄韧带的头尾端止点,左右至双侧上关节突内侧缘,视腹侧有无椎间盘突出决定是否行同侧椎间盘切除,镜下探查见双侧椎管扩大满意,受压的硬膜囊及神经根恢复搏动(图3);⑤射频刀头充分止血,清点器械无误,退出手术工具,切口无明显出血,组织胶水密封切口。同法处理其余责任节段。典型病例见图4。
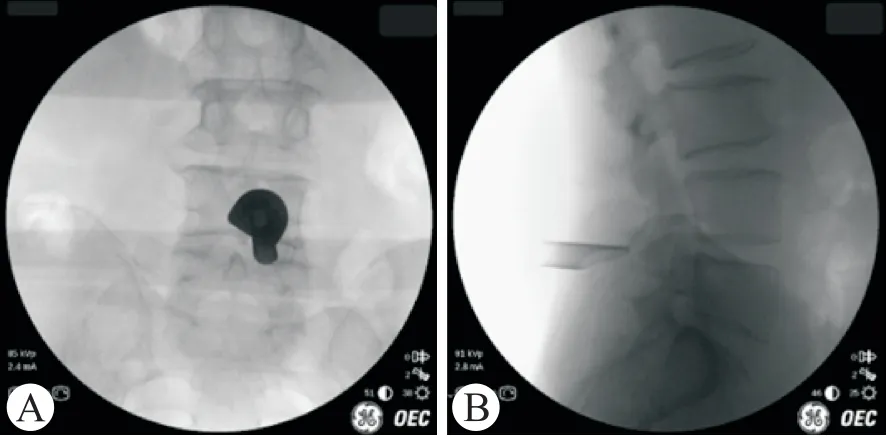
图2 通道位置Fig.2 The location of sleeve
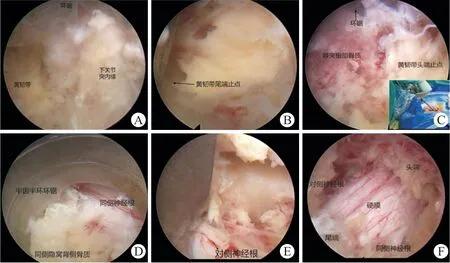
图3 Endo-ULBD镜下操作Fig.3 The operation of Endo-ULBD
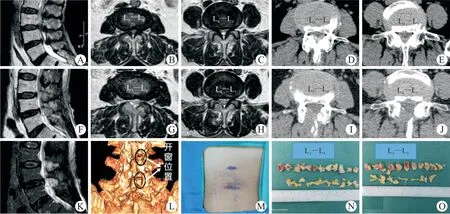
图4 Endo-ULBD典型病例Fig.4 An Endo-ULBD typical case
1.2.2 PLIF①全麻成功后,患者取俯卧位,轻度屈髋屈膝,腹部悬空,C型臂X光机正侧位透视定位手术节段并标记,2.5%碘伏消毒手术区,铺无菌巾、单,贴护皮膜,连接自体血回输装置。②以手术节段为中心作腰部后正中切口,一般长10~12 cm,依次切开皮肤、皮下组织及腰背筋膜,自棘突开始行骨膜下剥离两侧椎旁肌肉,充分暴露双侧椎板、关节突关节外缘,于双侧人字棘标志点处常规开口、开路、攻丝后置入长度及直径合适的椎弓根螺钉,C臂透视证实节段无误、椎弓根钉位置良好。③两个单齿拉钩牵开椎旁肌,棘突咬骨钳咬除相应棘上韧带、棘突及棘间韧带,应用超声骨刀、椎板咬骨钳等切除对应双侧全椎板、下关节突及增生内聚部分上关节突内缘,切除肥厚黄韧带,扩大中央椎管及神经根管。④神经根拉钩向对侧将硬膜囊轻轻牵开,小圆刀切开纤维环,切除对应椎间隙内的椎间盘,刮除上下终板软骨至新鲜渗血,探查并松解双侧走行根及出口根;分别在对应椎间隙植入咬碎的自体骨块和填充自体骨的椎间融合器,打入器敲实,透视位置满意。再次探查神经根活动度满意,椎管内无残留髓核组织及骨块。⑤双侧椎弓根钉用预弯后的纵棒相连,轻度加压固定。清理手术野无出血,清点纱布和器械无误,冲洗切口,放置引流管,逐层缝合关闭切口;术中术野出血应用自体血回输装置过滤后予以回输。典型病例见图5。
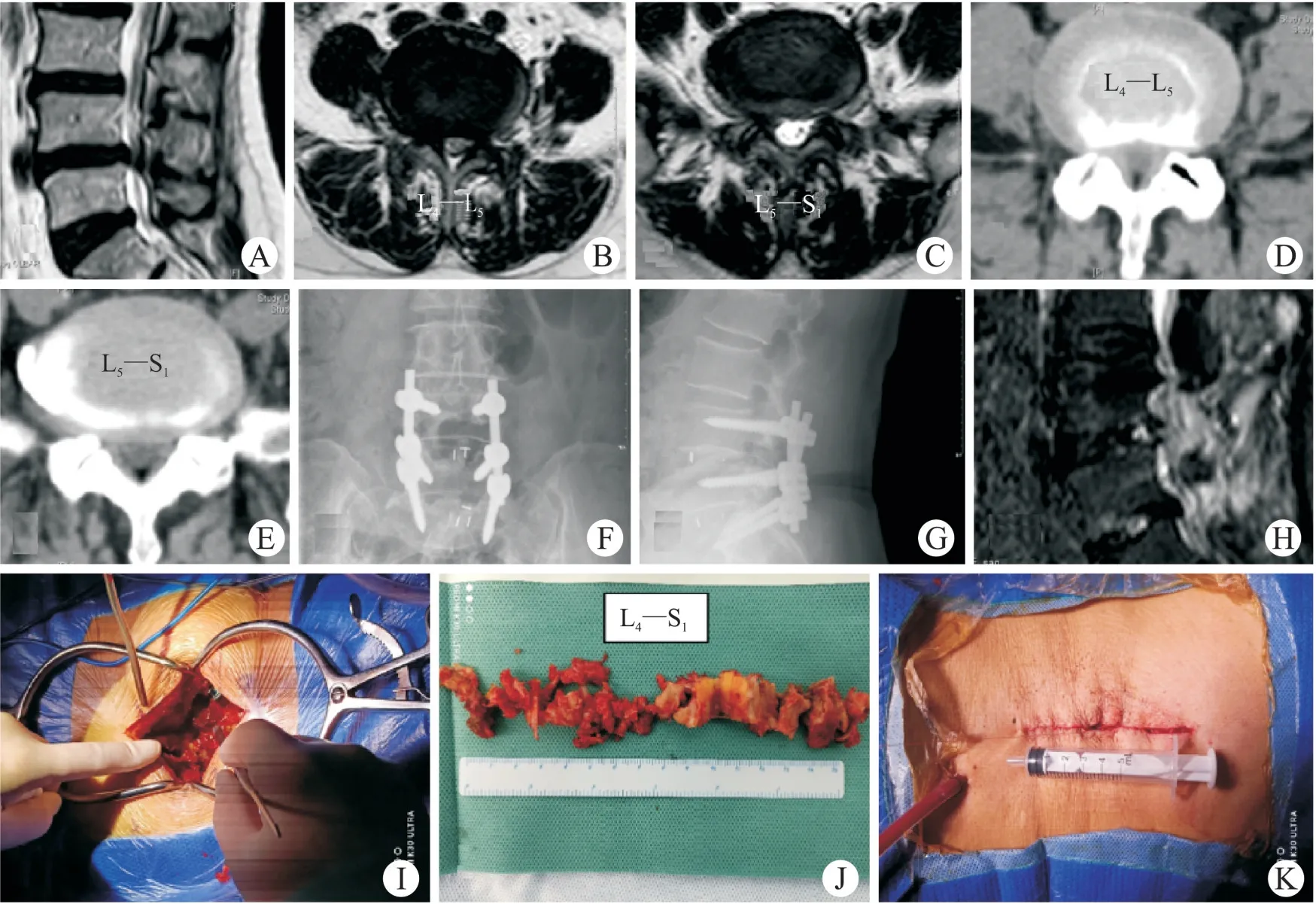
图5 PLIF典型病例Fig.5 A PLIF typical case
1.3 术后处理
两组术后2~3 d均给予激素、甘露醇、非甾体类抗炎药减轻神经根水肿及术后早期镇痛;Endo-ULBD组均不用引流管,手术前后不使用抗生素;PLIF组均需术中放置引流管,术后每天观察引流量,引流量少于50 mL/d时予以拔除,常规于术前切皮时应用抗生素至术后拔除引流管;两组患者均术后24 h内指导其行下肢直腿抬高功能锻炼,术后1周开始腰背肌功能锻炼;Endo-ULBD组患者需术后卧床24 h,之后佩戴腰围适当下地活动,腰围佩戴6周;PLIF组患者需术后卧床至拔除引流管,之后佩戴腰背部支具开始适当下地活动,支具佩戴3个月;术后3个月内均嘱两组患者避免腰部剧烈活动、弯腰负重、久坐久蹲。
1.4 疗效观察及方法
比较两组患者的手术时间、术中透视次数、术中出血量、切口长度、术后下床时间、术后住院天数、手术并发症;通过门诊、电话或微信随访等方式,收集两组患者术前、术后1 d、术后1个月、术后3个月腰、腿痛视觉模拟评分(VAS)、Oswestry功能障碍指数(Oswestry disability index,ODI)评分、日本骨科协会评估治疗分数(Japanese Orthopaedic Association Scores,JOA)等资料;术后3月按照改良MacNab评分标准评估术后疗效。
1.5 统计学处理
采用SPSS 25.0统计软件进行统计分析,计量资料表示为平均值±标准差,作独立样本t检验;计数资料以例(%)表示,作卡方检验,P<0.05为差异有统计学意义。
2 结 果
2.1 2组患者一般资料的比较
2组患者性别、年龄、BMI指数、平均病程、手术节段等指标比较差异无统计学意义(P>0.05,表1),具有可比性。
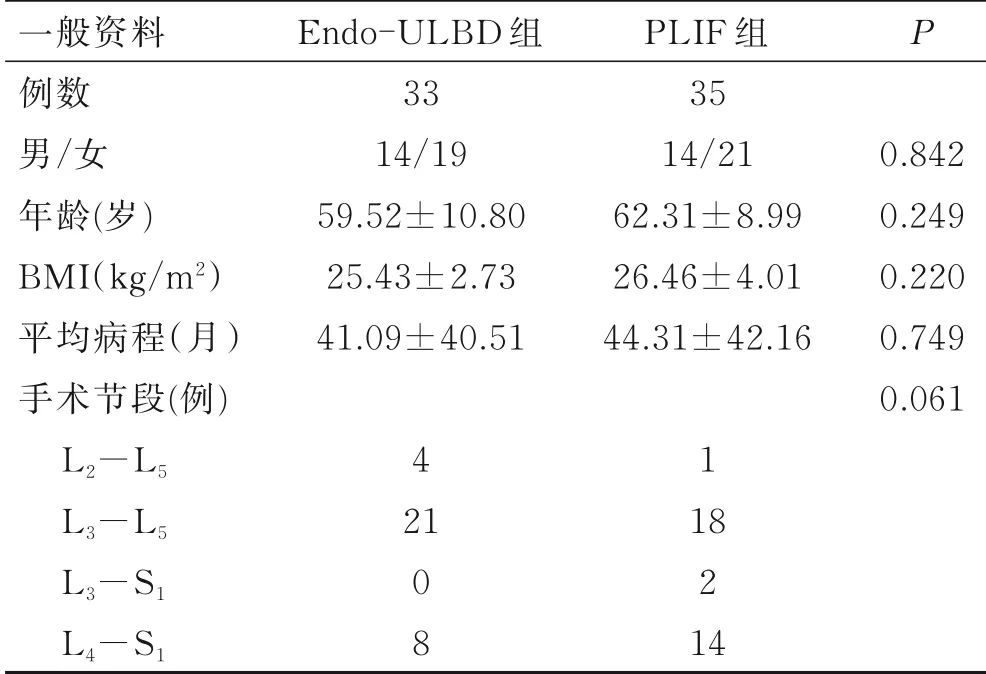
表1 两组患者一般资料比较Tab.1 Comparison of general data between the two groups
2.2 2组患者围术期指标的比较
Endo-ULBD组手术时间、术中出血量、切口长度、术后下床时间、术后住院天数明显少于PLIF组,但术中透视次数多于PLIF组,差异有统计学意义(P<0.05,表2)。
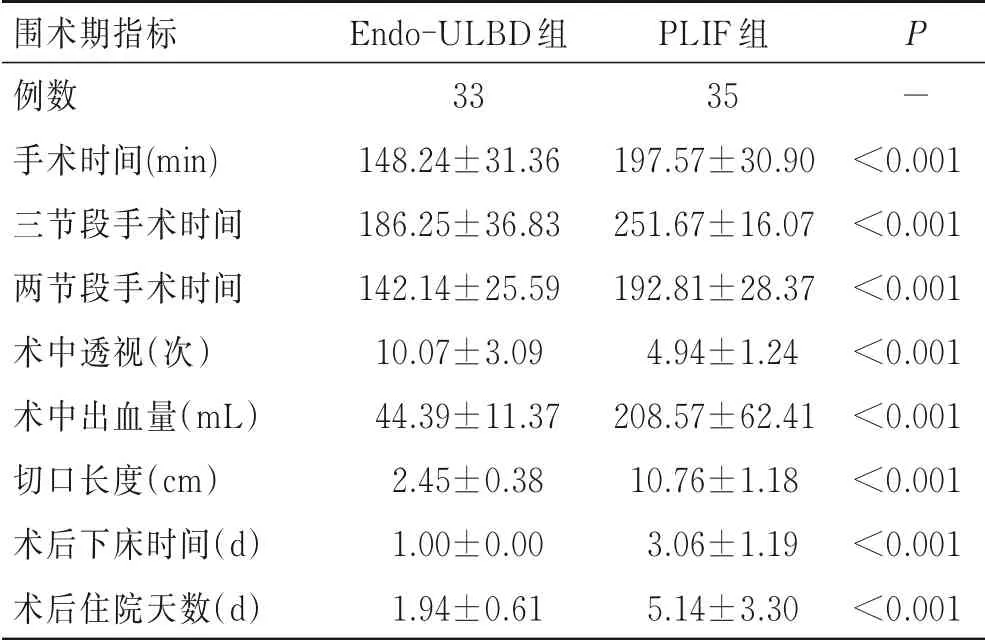
表2 两组患者围术期指标的比较Tab.2 Comparison of perioperative indexes between the two groups
2.3 两组患者并发症情况的比较
两组患者均顺利完成手术,均未改变手术方式,术中均无明显血管损伤,术后均未出现因严重并发症所致二次手术;Endo-ULBD组出现神经根牵拉伤1例,并发症发生率为3.03%;PLIF组出现硬膜囊破裂脑脊液漏2例,神经根牵拉伤1例,顽固性腰骶痛2例,刀口感染1例,并发症发生率17.14%,Endo-ULBD组并发症明显低于PLIF组,组间差异有统计学意义(P<0.05,表3)。
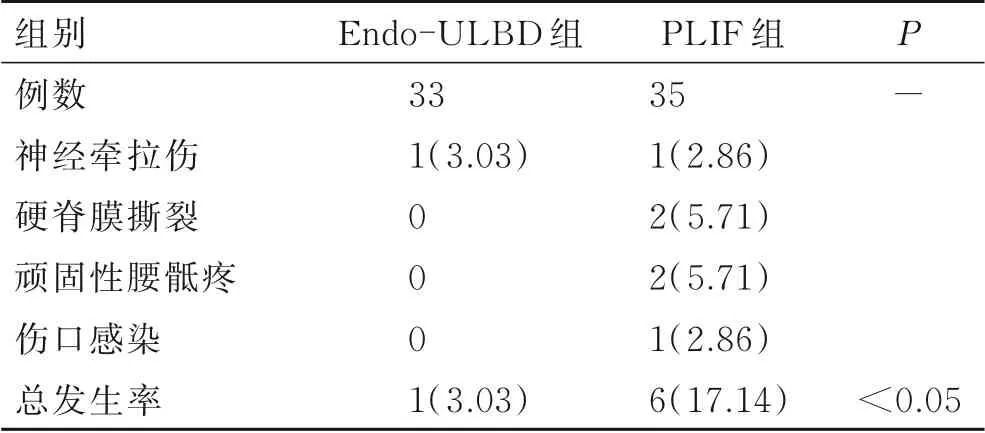
表3 两组患者手术并发症分析比较Tab.3 Comparison of surgical complications between the two groups [n(%)]
2.4 两组患者手术前后VAS评分、ODI评分、JOA评分及手术满意度的比较
相较于手术前,两组手术后VAS评分、ODI评分、JOA评分明显改善(P<0.05);手术后两组间腿痛VAS评分无统计学差异(P>0.05),Endo-ULBD组 腰 痛VAS评 分、ODI评 分、JOA评分 均 明显 优 于PLIF组(P<0.05,表4、表5)。术后3个月随访时两组优良率Endo-ULBD组为81.82%,PLIF组为71.43%,Endo-ULBD组优良率高于PLIF组,两组差异有统计学意义(P<0.05,表6)。
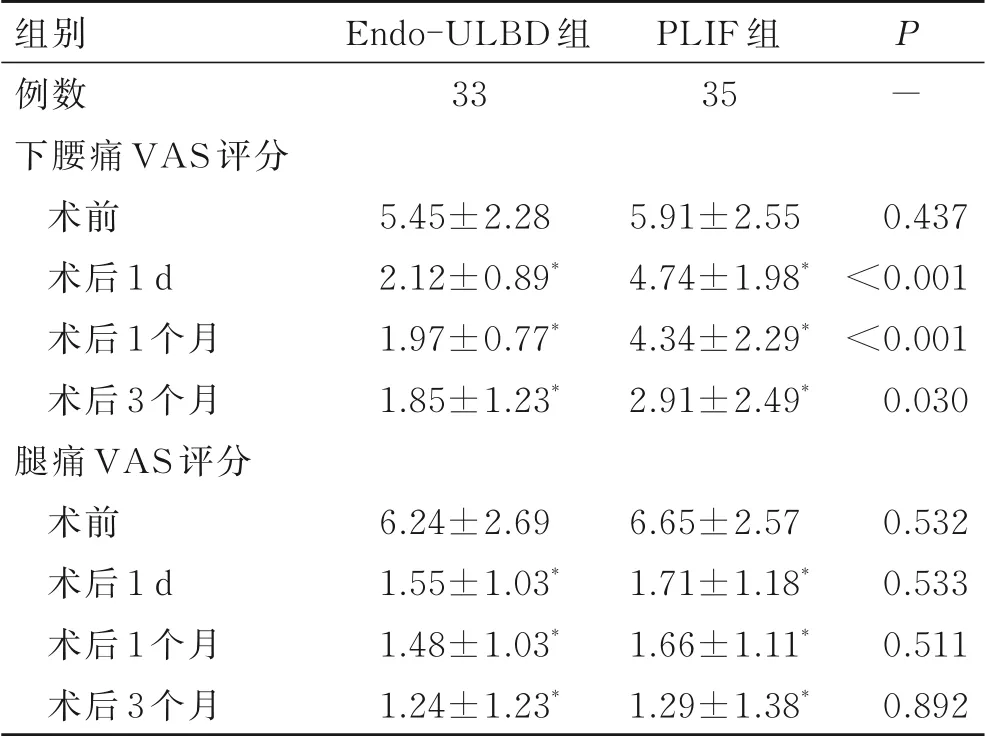
表4 两组患者手术前后腰痛与腿痛VAS评分比较Tab.4 Comparison of VAS scores for leg and lower back pain between the two groups before and after operation
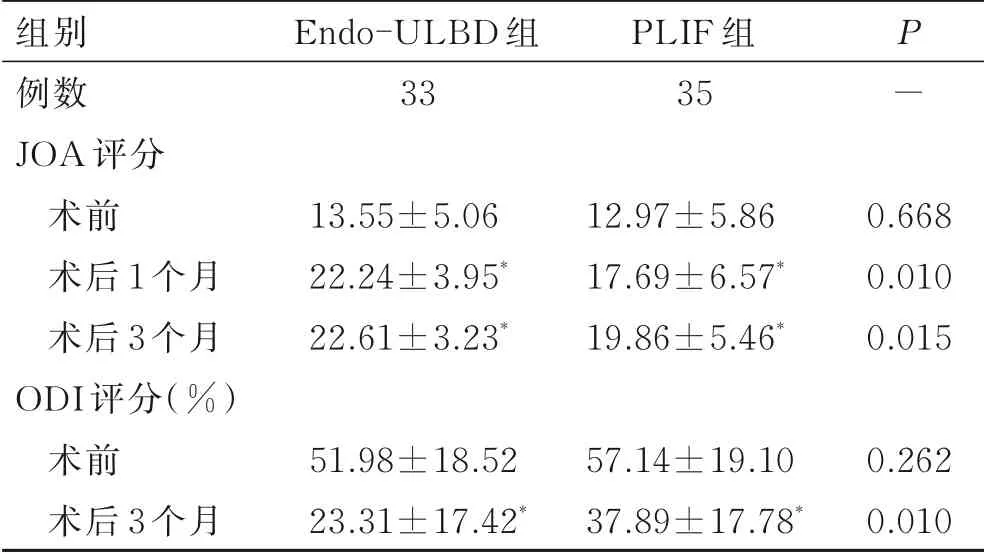
表5 两组患者手术前后JOA与ODI评分比较Tab.5 Comparison of JOA and ODI scores between the two groups before and after operation
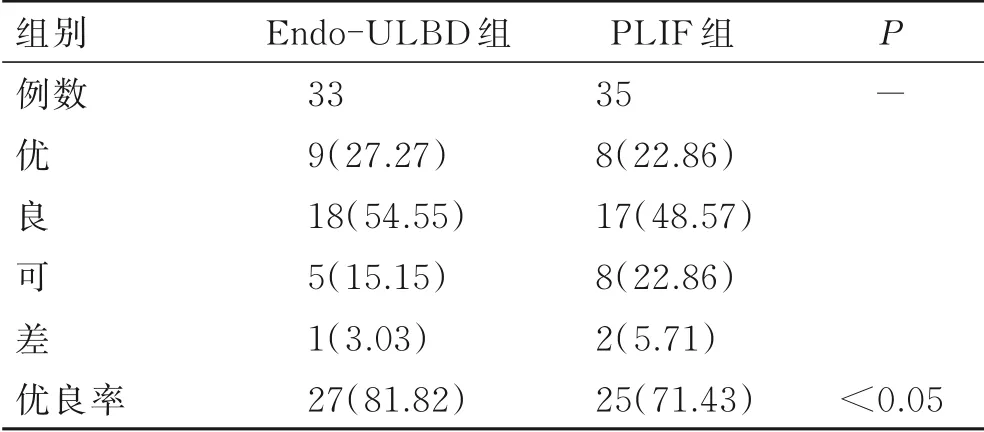
表6 两组患者手术后满意率比较Tab.6 Comparison of clinical effects between the two groups[n(%)]
3 讨 论
腰椎管狭窄症的手术目的是对受压的马尾和神经根进行充分、有效减压,扩大椎管容积[8]。中央型腰椎管狭窄症占有较大的比例,临床以神经源性间歇性跛行为主要表现,手术重点是对双侧椎管进行充分减压,经典的手术方法是经后路腰椎椎间融合术(PLIF),术中可去除全部椎板、增生关节突、黄韧带,将椎管完全暴露,前方间盘组织也可去除,神经、硬膜可完全松解,可达到椎管360°减压,同时通过椎弓根螺钉植入、椎间植骨及Cage植入可重建腰椎稳定性,对合并椎体滑移、腰椎不稳及双侧椎间孔狭窄者效果明显[9],且因视野开阔,操作简单,效果可靠,易于为广大脊柱外科医生掌握,是脊柱外科的基本术式,临床疗效确切[3-4]。随着外科技术微创理念的引入,对椎管致压物的精准、有效减压成为指导手术的标准,全椎板切除逐步被部分椎板切除或者半椎板切除所替代。但其缺点亦非常明显,作为开放术式,长切口(如图5I)不可避免,本次统计双节段开放手术平均切口长度为(10.76±1.18)cm,而内镜组切口(如图4M)仅为(2.45±0.38)cm;而且PLIF手术需对责任节段多裂肌行广泛骨膜下剥离(图5H),术中长时间极度牵拉,对支配多裂肌的腰神经后支内侧支多有损伤,可引起术后多裂肌去神经变化,导致其萎缩、僵硬、稳定性功能下降,可引起术后顽固性腰骶疼[10];大面积切除棘上韧带、棘突、棘间韧带对后柱稳定性破坏巨大[11],有研究表明,PLIF术后临近节段前屈时运动幅度增加85%,后伸时增加62%,侧弯时增加26%[12],YANG等[13]随 访 发现 单 节 段、双 节段、三节段腰椎融合术后患者,其临近节段退变发生率分别为11.64%、14.5%和16.3%。全椎板切除后椎管完全暴露,马尾神经失去骨性覆盖,形成半环形瘢痕组织可能导致神经再次受压,值得警惕[14];而关于腰椎管狭窄症术后是否需要植入内植物固定目前仍存在争议,FÖRSTH等[15]发现,对于不合并腰椎不稳的腰椎管狭窄症患者,固定融合减压并不比单纯减压获得更好的临床结果,且内固定术后丢失运动节段,存在内植物移位,固定融合失败等风险[16]。
Endo-ULBD充分体现了开放经验+微创理念+精确诊断+精准手术+精细器械技术理念,目前随着脊柱内镜技术的逐渐成熟,手术器械的不断改良,特别是大通道可视化环锯、镜下动力磨钻、超声骨刀等的应用,使其在腰椎管狭窄的治疗中逐步成熟[6-7,17]。本回顾性研究证明其在多节段中央型腰椎管狭窄症治疗方面疗效明显。与PLIF手术相比其创伤小,对深筋膜及多裂肌剥离范围小,肌肉附着点保留完整,对其仅为有限损伤(图4K);术中水流持续冲洗,出血少,肌肉软组织无长时间牵拉,血运保留较完整,感染率低,文献报道脊柱内镜术后感染率仅为0.12%,且多与手术器械污染、术中反复穿刺、器械进入腹腔等因素相关[18];全程可视,视野放大20倍以上,可直视下精确有限切除组织,操作顺序、思路遵循开放手术原则,逐层去除骨质、黄韧带,显露椎管,可对椎管进行270°甚至360°减压,保证减压效果的同时尽量保留了脊柱后方韧带复合体的完整性,对腰椎稳定性影响小[19-20],同时视野放大,如果仅为背侧受压则工作管道全程在神经、硬膜背侧操作,对神经、硬膜干扰小;术中不需要放置内植物和引流管,次日即可佩戴腰围下地活动,可早期进行康复功能训练,术后腰痛VAS评分明显低于PLIF组(P<0.05),恢复更快[21]。
Endo-ULBD学习曲线陡峭[22],对镜下操作要求技术扎实,需熟练掌握镜下环锯、磨钻、咬骨钳的应用,对镜下视野解剖分辨明确,通常对于腰椎管狭窄镜下操作建议初学者独立完成一定数量的普通内镜手术时再尝试,而多节段椎管狭窄症对镜下操作要求更高。本次回顾性分析中,Endo-ULBD组中两节段平均手术时间142.14 min,远较开放手术时间192.81 min低,节省了50 min;另外的4例三节段病例,其中2例需同时处理椎间盘,手术平均时间为186.25 min,而开放PLIF术则为251.67 min,节省了65 min。充分显示出微创手术在多节段手术中的优势。当然这与手术者同时具有开放手术和内镜手术的丰富经验有关。
对于多节段椎管狭窄的内镜手术,如何提高手术效率是重点和难点。本组病例采用了多种方案。为了减少出血及保证术中视野清晰,本研究中均采用全身麻醉,并将收缩压控制在110 mmHg左右;同时使用了肾上腺素混合液全程注射在责任节段所对应的软组织内,来减少椎管外的出血;另外,逐级扩张导管在椎板表面的钝性剥离能够大大减少局部出血,良好的骨性减压必须保证表面软组织的充分清理。为了减少透视,将C臂机调整到垂直责任间盘,多枚5 mL注射针头放置到责任节段皮肤定位点,术中仅需正位透视即可确定责任节段。另外,为了保证术中位置准确,在这里引入工作套管“原点”概念,即在C臂机最后一次透视时套管所处的位置即为原点,理想的位置是放置到上位椎板下缘及下位椎弓根内缘,连接内镜后首先要处理的是软组织即寻找椎板间隙,将椎板下缘作为第一锯入点,依次向头端去除椎板下缘至显露黄韧带头侧止点,向尾侧去除下关节突内缘、下位上关节突内缘显露黄韧带外侧止点,去除下位椎板上缘骨质显露黄韧带尾侧止点,向中线去除下位棘突椎板结合部及上位棘突椎板结合部骨质显露黄韧带中线及对侧[23]。对侧处理技巧是难点,本组病例首先使用全齿可视化环锯进行对侧椎板内缘预处理,然后采用半齿环锯、镜下动力、椎板钳等处理对侧侧隐窝。骨窗处理充分后尽力整体切除黄韧带;对于靠近神经根的骨性减压,全齿环锯可能切破黄韧带伤及其下硬膜,此时应用镜下半齿环锯或磨钻较为安全(图3D)。
关于并发症问题,PLIF手术主要是长节段固定问题、硬膜及神经根无意损伤、切口深部感染等;本组内镜手术仅1例出现神经根损伤病例,考虑与术者有13年开放脊柱外科及8年内镜手术经验有关,此患者在处理对侧侧隐窝时,多次使用了椎板钳,造成了对侧L5行走根损伤,术后出现足下垂,经过积极保守治疗,3个月后完全恢复。对于椎板间隙狭窄、关节突增生内聚明显、神经根管狭窄者,镜下对关节突关节的破坏有时不可避免,应尽量避免切除关节突关节面超过50%[24];对侧椎管减压通常在椎板腹侧潜行进行,对于对侧椎间孔狭窄者单侧后路减压难以实现,需要经过双侧入路进行减压者,未纳入本组研究。
综上所述,对于多节段中央型腰椎管狭窄症患者,采用Endo-ULBD治疗能获得优于PLIF手术的早期临床疗效,而且出血少、手术时间短、术后康复更快、并发症更少。本研究的不足之处是回顾性病例分析,病例数少,随访时间短,需要通过长期随访验证Endo-ULBD的远期临床效果。

