经喉罩支气管镜异物取出术临床应用分析
翁斌 王世彪 张智楠 欧霖洪 郭仁铭
1 福建省妇幼保健院 (福建 福州 350001)
2 福建省儿童医院 (福建 福州 350001)
内容提要: 目的:分析经喉罩下支气管镜异物取出术的临床应用情况。方法:对2015年7月~2019年12月于福建省妇幼保健院就诊的226例气管支气管异物患儿的临床资料进行分析。所有患儿行喉罩下纤维支气管镜检查,明确有异物者行异物取出术,对术中、术后并发症的原因和处理方法进行总结。结果:1~3岁(64.60%)是儿童异物高发人群;男女比例约为2:1,异物以坚果类(83.18%)尤其花生为主;异物位置为支气管(87.17%)较多;咳嗽(93.81%)、气喘(59.73%)是其主要临床表现。本组患者中有39例(17.26%)患儿曾被误诊为支气管肺炎或其他呼吸系统疾病。224例患儿在经喉罩支气管镜异物取出术均1次成功,2例进行第2次手术后取出。并发症最常见为呼末CO2增高及低氧血症,在操作过程中3例行心肺复苏术,术后应因喉水肿气管插管机械通气4例。结论:经喉罩支气管镜异物取出术为相对安全的手术方式,但应注意相关并发症并做好应急预案。
气管支气管异物是儿童常见的意外伤害原因之一。临床上婴幼儿无目击者气管支气管异物常以肺炎或哮喘长期治疗无效或反复加重,迁延不愈,严重者导致相应肺段损毁而需外科手术切除,较大异物阻塞中心气道可导致意外死亡,或长时间窒息至脑缺血缺氧,导致严重的神经系统后遗症而使家庭背负沉重负担。为此,本文回顾性分析226例气管或支气管异物患儿的临床资料,探讨儿童气管支气管异物的发生原因和临床特点,分析经喉罩下支气管镜异物取出术的应用效果及并发症。具体报道如下。
1.资料与方法
1.1 临床资料
选取2015年7月~2019年12月于福建省妇幼保健院就诊的226例气管支气管异物患儿为研究对象,其中男童153例,女童73例,年龄4个月~9岁,平均(2.35±1.87)岁。对患儿一般资料、影像学资料、支气管镜检查报告等资料进行整理和系统分析。纳入资料均由支气管镜异物取出术证实存在气道异物。
仪器设备:视新电子支气管镜或奥林巴斯电子支气管镜,各型号喉罩,各型号异物钳、异物网篮、活检钳等工具。
1.2 方法
1.2.1 术前准备。术前完善血常规、凝血功能、心电图、乙肝两对半、输血前常规等检查,签署经支气管镜异物取出术知情同意书以及麻醉知情同意书。病情稳定患儿术前禁食,禁食时间为固体食物禁食6~8h,液体食物禁食3~4h,开通两路静脉输液备用。
1.2.2 手术过程。依据患儿年龄体重选用相应大小的喉罩:1.5号用于体重5~10kg的患儿;2号用于体重10~20kg的患儿;2.5号用于体重20~30kg的患儿。喉罩连接呼吸机三通管。喉罩对位以镜下可见声带为佳,选用,2.0mm通道的支气管镜(支气管亚段深部异物可选用1.2mm通道的支气管镜)经喉罩进入气管,检查异物所在位置,如有大量肉芽组织覆盖无法看清异物,可以使用活检钳清除肉芽组织暴露异物,并局部喷注1:10000肾上腺素0.5~1mL止血。依据异物位置、大小、性质:较大且圆滑异物可用异物网篮取出;稍小或稍扁平可钳夹受力时可用异物钳取出异物;较小异物可用活检钳钳夹取出;或持续负压吸引将异物吸在支气管镜活检通道口随支气管镜撤出后取出。异物钳或活检钳钳夹时应注意力度,避免将异物夹碎,取出过程中异物如较大卡在喉罩通道里,可将喉罩撤出,清除异物后再次置入,取出异物后气道内分泌物较多,行支气管肺泡灌洗术,灌洗至回收液清亮,最后用2.8mm支气管镜探查所有支气管亚段,确认无异物残留。术中常规行心电及脉搏氧饱和度监测,呼末二氧化碳监测及无创血压监测。
2.结果
2.1 病例特点
支气管异物发生年龄为4个月~9岁,平均(2.35±1.87)岁,1~3岁(64.60%)是儿童异物高发人群;男女比例约为2:1,异物以坚果类(83.18%)尤其花生为主;异物位置为单侧支气管(87.17%);咳嗽(93.81%)、气喘(59.73%)是其主要临床表现。本组患者中有39例(17.26%)患儿曾被误诊为支气管炎或其他呼吸系统疾病。具体见表1。
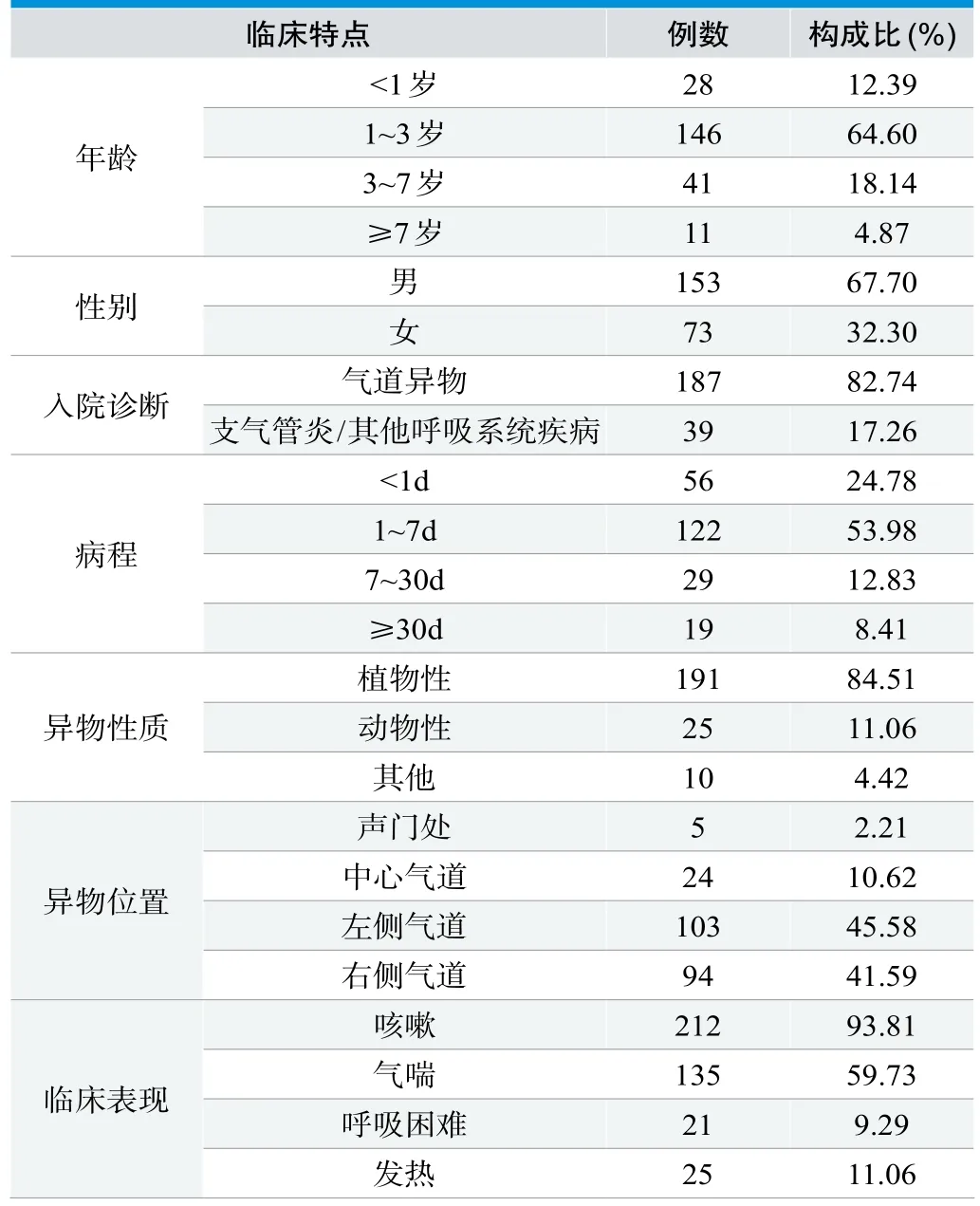
表1. 气管支气管异物病例特点(n=226)
2.2 影像资料
回顾226例患儿,术前完善CT三维气道重建185例,阳性173例,阳性率为93.5%,阴性原因为部分患儿异物在喉部未扫及,以及异物较小、位置较深、CT下密度差异不大较难发现。
2.3 并发症
224例患儿在经喉罩支气管镜异物取出术均1次成功,2例进行第2次手术后取出,并发症最常见为呼末CO2增高(9.29%)、低氧血症(15.04%)及气道出血(11.06%),在手术过程中3例行心肺复苏术,术后因喉水肿插管机械通气4例。见表2。
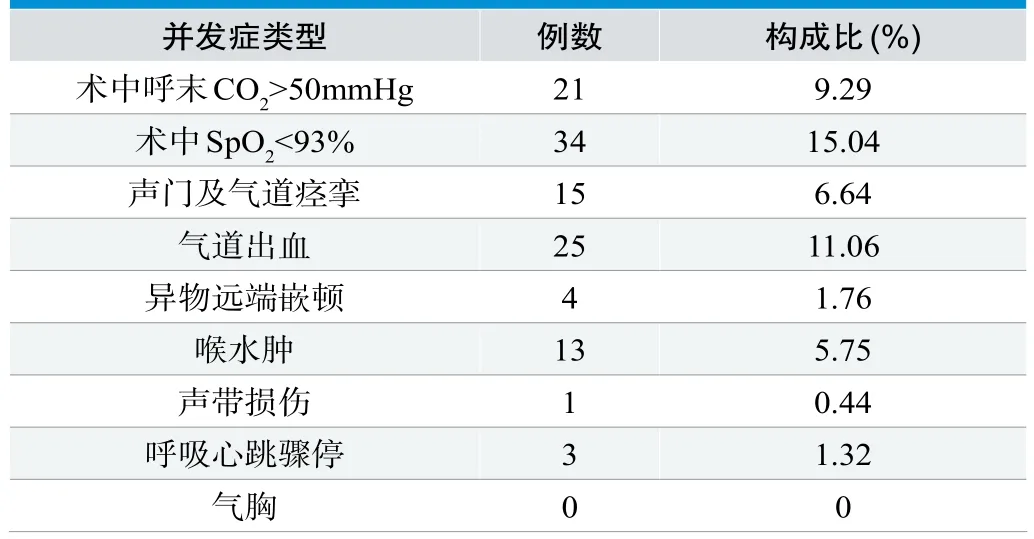
表2. 喉罩下气管镜异物取出术并发症情况(n=226)
3.讨论
气管支气管异物是儿童常见的意外伤害。大部分为婴幼儿,因其牙齿未长全且咀嚼吞咽功能不完善,喜欢将各种物品塞进嘴里,易受惊吓以及情绪不稳定等因素,有较高的误吸风险;或家中年长儿童将食物塞入婴幼儿口中喂食,以及家长过早给予婴儿花生、坚果等食物所致[1]。Fidkowski等[2]总结26篇文章报道共10236名儿童异物吸入,其中43人死亡,病死率0.42%。Huang等[3]报道常见的是植物性异物,容易分泌植物油脂,刺激支气管内膜肉芽组织增生包裹异物加重气道阻塞,增加异物取出难度,与本研究的病例观察一致。较大儿童多因好奇或不慎吸入异物,本科室取出的异物有的有笔帽、气球,弹簧、包装纸等多种异物。大部分患儿病史症状体征典型容易诊断,但部分患儿临床表现不典型,Pitiot等[4]报道,CT三维重建在支气管异物中的阴性预测值(NPV)为99.2%,阳性预测值(PPV)为83.8%,在本研究中,CT三维重建的阳性预测高达93.5%。在怀疑气道异物时CT扫描可以是可行的检查手段。
喉罩全麻下支气管镜异物取出术总体较为安全。As等[5]报道土耳其24例儿童经喉罩下异物取出术仅2例出现喉水肿,无其他并发症,但例数较少。本研究中,最常见的并发症中是呼末CO2升高及SpO2降低,大部分同时发生,与进镜后气道阻塞有关,年龄越小,初始通气状态越差越容易发生;声门及气道痉挛见于麻醉剂量不足,加深麻醉及纯氧手控通气后可改善,气道出血多为异物嵌顿或钳夹异物周围肉芽肿所致,出血量一般较少,喷入1:10000肾上腺素1mL均可止血,未发生致命性大出血;喉水肿因支气管镜多次进出及取出异物时摩擦所致,表现为撤离喉罩后吸气性呼吸困难,予肾上腺素及布地奈德反复雾化后可好转,喉水肿需要气管插管转入PICU4例;声带损伤1例为尖锐贝壳划伤;操作者经验不足在钳夹异物时不断将异物推向远端,导致支气管异物嵌顿在远端支气管,延长手术时间,并有2例进行第2次手术后取出;共有3例行心肺复苏术,其中2例发生在手术麻醉诱导阶段,均为右主支气管口异物在麻醉后滑脱至中心气道,导致气道完全阻塞,心率、血氧饱和度快速下降,上述病例面罩加压给氧心肺复苏无改善后立即气管插管,经气管导管进气管镜吸除异物周围黏液后将异物重新推入右侧气道后复苏成功,另外1例为持续声嘶1周,内科治疗无效局麻下行床旁支气管镜探查术,发现声门上有大团植物枝芽阻塞气道,在取异物过程中发生呼吸心跳骤停,按上述方法插管抢救复苏后送手术室喉罩全麻下取出异物,为松柏盆景断枝。上述3例患儿均痊愈出院,无神经系后遗症。
226例中有3例为硬质支气管镜取出失败或残留的转为软镜取出,另外本院接诊了11例中心气道异物伴有明显吸气性呼吸困难,均转至耳鼻喉科急诊用硬镜取出,Inbal等[6]报道与接受经典推荐程序即硬质支气管镜检查的儿童相比,通过软性支气管镜检查取出吸入性支气管异物的儿童成功率高,并发症发生率低、手术时间更短。目前随着我国儿童柔性支气管镜的普及及经验积累,绝大部分儿童支气管异物可以使用柔性支气管镜取出,在术前应充分进行评估,操作时应在手术室、PICU及配有复苏人员设备的内镜中心等场所进行,以保障患儿安全。特殊情况在床旁行支气管镜诊疗,也应做好预案,备齐抢救物品,留有足够人员处理意外情况,但仍有部分中心气道异物患儿不宜使用柔性支气管镜取出,应注意甄别。

