重症监护病房发生医院获得性肺炎的病原学特点及风险模型构建
黄正米, 杨晓帆, 荣清源, 宋林燕, 鲁卫华, 徐前程
(1. 安徽医科大学附属安庆市第一人民医院 重症医学科, 安徽 安庆, 246000;2. 皖南医学院第一附属医院 重症医学科, 安徽 芜湖, 241001)
重症监护病房(ICU)患者病情复杂, 合并基础疾病类型多,病情危重且抵抗力差,侵袭性医疗操作如气管插管、机械通气、中心静脉导管、血液净化、尿管留置等较多,院内感染发生率为普通病房住院患者的3~5倍[1]。医院获得性肺炎(HAP)发病机制较为复杂,病原学诊断较为困难,发生率和病死率高,也是造成ICU患者死亡的重要原因之一,不同地区、不同医院和不同时期感染的病原菌也有所不同[2]。既往对ICU患者HAP危险因素的相关研究较多,但针对HAP发生的危险因素进一步建立风险预测模型,提供个体化、具体的预测ICU患者HAP风险的研究较少[3]。本研究分析ICU患者HAP病原学特点,探讨ICU患者HAP发生的危险因素,建立风险预测模型,为临床预防和控制ICU患者发生HAP提供参考,现报告如下。
1 资料与方法
1.1 一般资料
选取2016年9月—2021年1月ICU发生HAP的患者50例为感染组,另选取同期未发生HAP的ICU患者70例纳入未感染组。感染组HAP诊断参考2001年卫生部发布的院内感染标准[4]以及2005年美国胸科协会与美国感染性疾病协会联合颁布的HAP诊治指南[5]。纳入标准: ① 患者入ICU时无感染也不处于感染潜伏期,入ICU后48 h发生肺部感染; ② 发热、咳嗽、咳痰、胸痛、气急、肺部啰音等表现者; ③ 血常规显示炎性指标水平升高者; ⑤ 胸片或肺部CT显示新发或进展性肺部炎性改变者; ⑥ 年龄≥18岁者; ⑦医院伦理委员会批准,患者家属同意签字。排除标准: ① 合并艾滋病,器官移植术后需长期使用糖皮质激素或免疫抑制剂等严重免疫抑制状态的患者; ② 入ICU病房前已罹患HAP者; ③ 治疗过程中病情未愈放弃治疗或转院者。
1.2 方法
采集患者基本临床资料。① 一般情况: 性别、年龄、生命体征(脉搏、体温、血压、呼吸)、既往疾病情况; ② 辅助检查: 血常规、血气分析、影像学检查、生化指标等; ③ 相关机械通气等治疗手段。所有患者均于治疗前后行痰细菌学检测,标本为患者自主咳出的痰液,采用一次性吸痰管或纤维支气管镜吸痰。显微镜下检查为合格的痰液标本依照《全国临床检验操作规程》进行细菌分离、培养、鉴定,通过法国生物梅里埃VITEK 2全自动细菌鉴定系统鉴定菌株。
1.3 统计学方法
采用SPSS 20.0统计学软件进行数据处理,计数资料以率表示,组间比较行χ2检验。采用Logistic回归分析确定影响ICU患者继发HAP的危险因素,并建立回归模型。采用受试者工作特征(ROC)曲线计算模型区分度,P<0.05为差异有统计学意义。
2 结 果
2.1 病原菌分布情况
50例感染组患者中共分离出73株阳性菌株,其中革兰阳性菌16株(21.92%), 革兰阴性菌51株(69.86%), 真菌6株(8.22%)。革兰阴性菌检出率高于其他菌株类型,差异有统计学意义(P<0.05), 见表1。
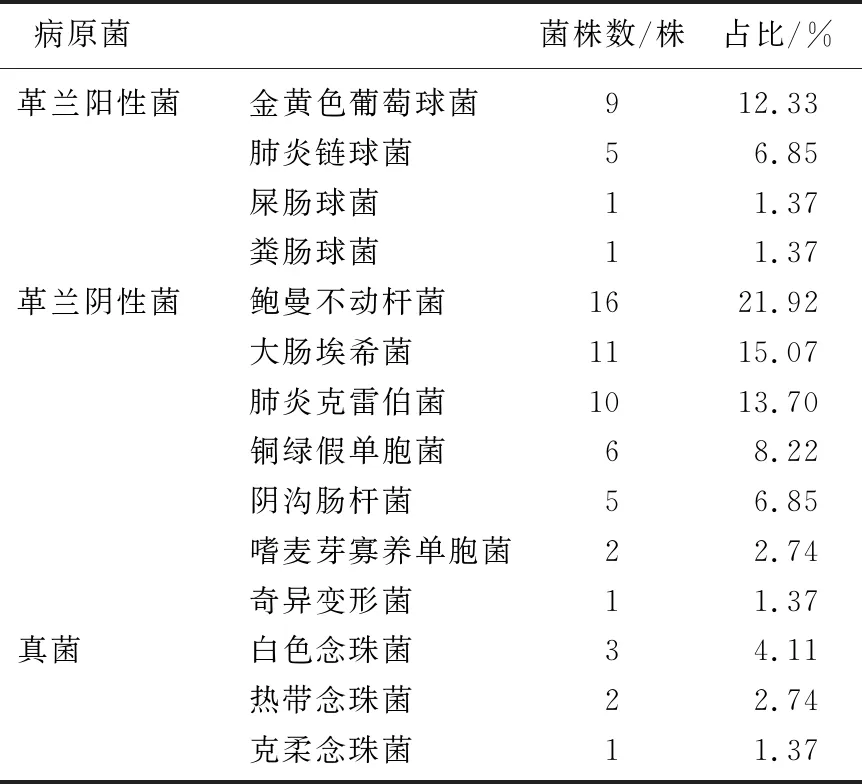
表1 病原菌分布情况(n=73)
2.2 ICU患者发生HAP的单因素分析
年龄≥60岁、合并糖尿病、合并意识障碍、机械通气、慢性阻塞性肺疾病病史、入ICU时间>7 d患者HAP的发生率高于其他患者,差异有统计学意义(P<0.05); 不同性别、吸烟史、饮酒史、高血压病史患者HAP发生率比较,差异无统计学意义(P>0.05), 见表2。
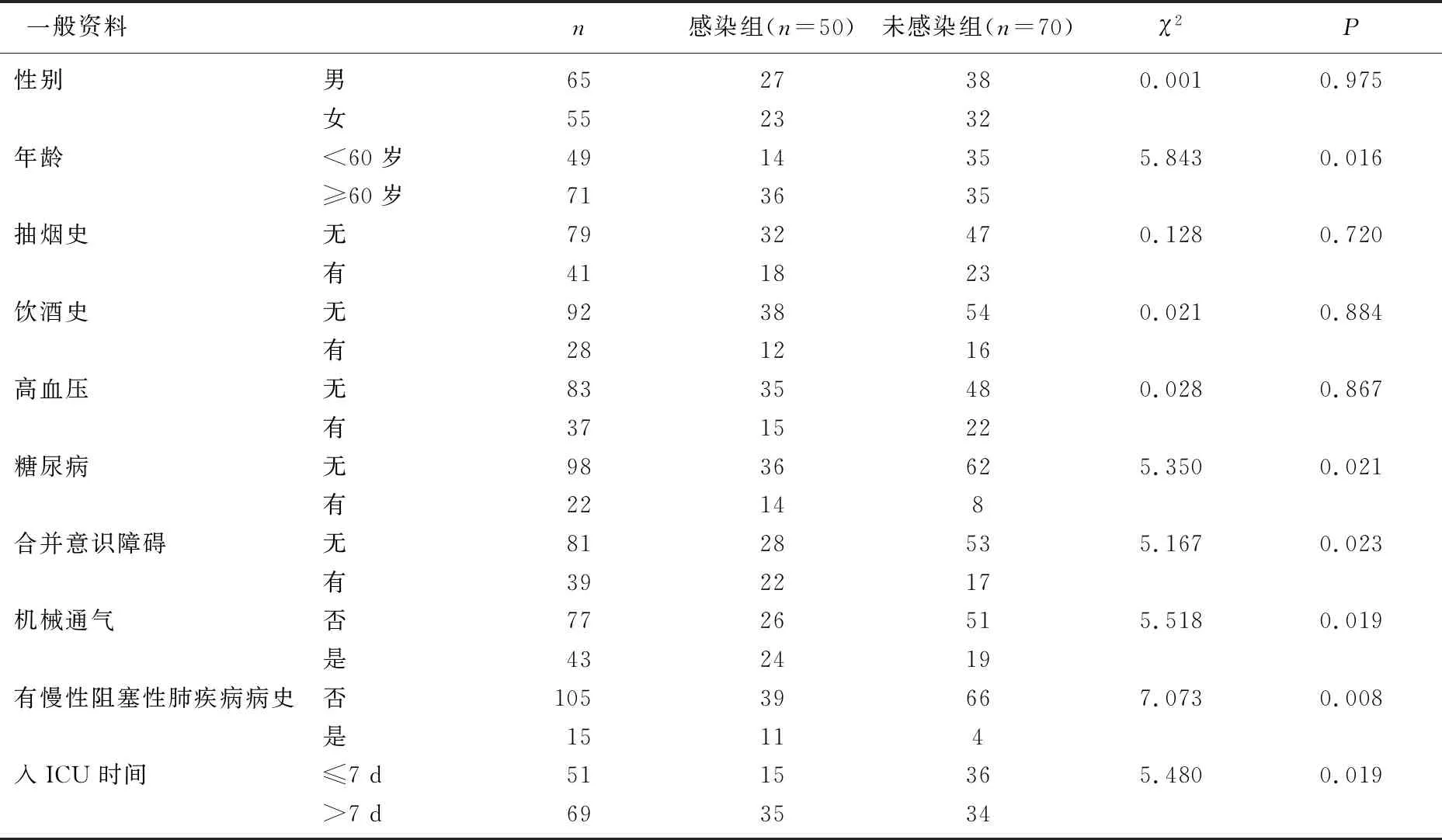
表2 ICU患者HAP发生的单因素分析
2.3 ICU患者发生HAP的Logistic多因素回归分析
将上述因素中差异有统计学意义的项目纳入多因素Logistic回归模型中,以HAP发生情况作为因变量,以上述差异有统计学意义的项目作为自变量,并进行赋值: 年龄(小于60岁=0, 60岁及以上=1)、糖尿病(无=0, 有=1)、合并意识障碍(无=0, 有=1)、机械通气(否=0, 是=1)、有慢性阻塞性肺疾病病史(否=0, 是=1)、入ICU时间(7 d及7 d以下=0, 7 d以上=1)。Logistic回归分析显示,年龄≥60岁、糖尿病史、合并意识障碍、机械通气、有慢性阻塞性肺疾病病史、入ICU时间>7 d是ICU患者发生HAP的独立危险因素,见表4。

表4 ICU患者发生HAP的Logistic多因素回归分析
2.4 Logistic回归方程的建立与检验
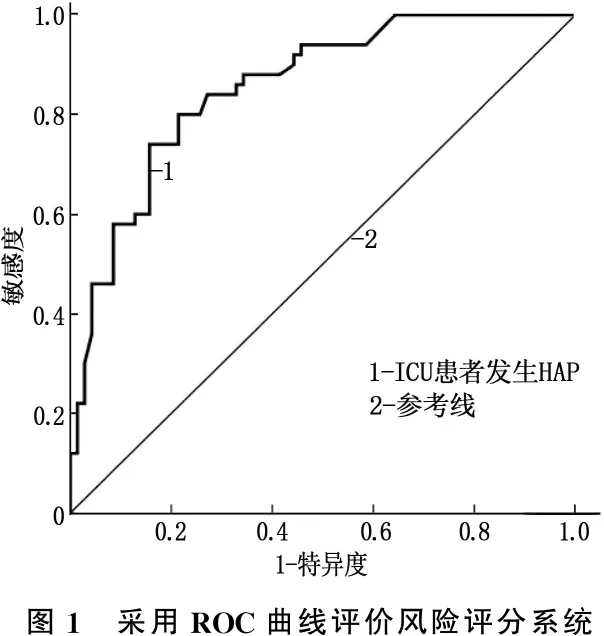
ICU患者发生HAP的概率值回归方程:P=1/[1+e-(-4.866+0.356×年龄+0.391×糖尿病+0.505×意识障碍+0.603×机械通气+0.939×合并慢性阻塞性肺疾病病史+1.030×入ICU时间>7 d)]。采用Hosmer-Lemeshow检验检测回归方程的拟合优度P值为0.293。对模型进行内部验证,预测ICU患者发生HAP的ROC曲线下面积(AUC)为0.855[95%CI: 0.788~0.921], 区度良好,根据约登指数最大原则选取cut-off点为0.315, 见图1。
3 讨 论
HAP发病机制复杂,现阶段其发生率与病死率均有升高趋势[6]。ICU是医院院内感染的高发科室,也是院内感染预防的重点对象,患者并发HAP的可能性较大,因此及时了解ICU患者发生HAP的病原菌分布,分析疾病危险因素并建立风险预测模型对于疾病的治疗和感染的控制具有重要价值[7]。本研究中50例感染组患者共分离出73株阳性菌株,主要为革兰阴性杆菌,占69.86%。
赵霞等[8]研究也发现,革兰阴性杆菌在HAP中的占比逐年增高,为HAP感染的主要病原菌类型,这可能是因为革兰阴性杆菌能够产生多种酶,表现为多种耐药性,这与临床不合理使用抗菌药物等因素有关。
本研究分析了ICU患者发生HAP的危险因素,结果显示,本研究中高龄是导致ICU患者发生HAP的独立危险因素。随着年龄的增长,机体生理防御与免疫功能减退,高龄患者多合并各类基础疾病,且往往长期间断性使用广谱抗菌药物,导致成为HAP的高风险人群。ERICSON J E等[9]研究发现,糖尿病史为ICU患者发生HAP的危险因素之一,本研究中合并糖尿病是ICU患者发生HAP的易感因素,与上述研究结果一致。糖尿病作为慢性消耗性疾病,患者分解蛋白质的速度较快,蛋白质合成量减少,抗体、补体、免疫球蛋白合成均减少,导致淋巴细胞转化率低,同时白细胞杀菌能力减弱,细菌易生长。与此同时,高血糖环境更有利于细菌生长繁殖,因此临床上对于ICU患者需注意血糖水平控制[10]。本研究中存在意识障碍者HAP的发生风险更高,存在意识障碍者卧床、咳嗽或吞咽反射减弱,呼吸道分泌物易坠积在肺中,易导致肺部感染的发生,且患者病情越严重,口咽部病原菌定植率也越高,定植病原菌吸入肺后导致HAP的发生[11]。因此,对于存在意识障碍的ICU患者,应定时翻身、叩背,促进痰液排出,减少分泌物聚集,加强口腔护理干预,减少口咽部病原菌的寄生与繁殖,预防肺部感染。
机械通气是ICU患者发生HAP的独立危险因素。机械通气状态下,患者气道持续被打开,气道和外界直接接触,无法过滤外界空气,声门与气管导管气囊间存在滞留物,病原菌易随气囊壁间隙侵入到患者下呼吸道,增高肺部感染率,提示临床应严格掌握机械通气适应证,在条件允许的情况下应尽早进行脱机试验,缩短机械通气时间[12]。李静等[13]研究发现, HAP的发生率与患者肺部基础疾病的严重程度密切相关。本研究中合并慢性阻塞性肺疾病的ICU患者HAP风险更高,与上述研究结果一致。合并慢性肺部疾病的患者较正常人呼吸道纤毛功能减弱,上皮细胞间纤维连接蛋白和气道中的免疫球蛋白被白细胞生成的蛋白酶破坏,上皮细胞受到损害,患者肺部功能差且抵抗能力也随之减弱,呼吸肌易出现疲劳,导致气流阻塞,出现明显的清除功能障碍,容易受外界病原菌入侵,造成感染[14-15]。此外,入ICU时间>7 d为ICU住院患者发生HAP的独立危险因素,提示在ICU住院时间越长,感染风险也越高。本研究依据回归模型筛选ICU患者发生HAP感染的危险因素,建立定量化风险模型,应用ROC曲线评价模型效度, AUC越大则准确性越高,经验证该模型判别效度较好,AUC在0.8以上,可用于临床诊疗工作中。医务人员可依照评分模型建立风险等级,采取相应针对性措施,提高医疗资源利用率。本研究不足之处在于样本量有限,本研究仅将6个危险因素纳入风险模型,对于医源性相关血液指标、评分,如患者营养状态、免疫状态等可能影响肺部感染发生的因素未作进一步分析,后续将进一步扩大样本量,进行多方面研究分析,完善和修正风险模型。
综上所述,本研究通过对ICU患者临床资料进行分析,依据回归模型筛选出发生HAP的危险因素,初步构建患者HAP风险预测评分模型,经验证该模型具有良好的判别效度,可为医务人员识别高危人群,为有效预防与控制ICU患者发生HAP提供依据。

