经尿道前列腺剜除术中预先精准离断前列腺尖部尿道黏膜方法对患者术后尿控的影响
曾宪有 李秋水 肖文兴
井冈山大学附属医院泌尿外科,江西吉安 343000
良性前列腺增生是引起中老年男性排尿障碍最为常见的一种疾病。研究显示,50 岁以上男性前列腺增生发病率约为25%,60 岁以上的发病率可达67%[1]。微创手术是良性前列腺增生治疗的重要方式,经尿道前列腺电切术属于当前公认的较为理想的手术治疗方式。研究显示,患者无论接受何种外科手术治疗,包括传统的经尿道前列腺电切术及借助各种能量平台的经尿道前列腺剜除术,术后都有可能发生暂时性尿失禁[2]。随着医用设备的发展,经尿道前列腺剜除术成为治疗良性前列腺增生的趋势,并有逐步取代经尿道前列腺电切术成为新的“金标准”之势[3]。研究显示,经尿道前列腺剜除术后的尿失禁发生率为16.0%~44.0%[4],一定程度地限制了临床的推广及普及[5]。 因此,寻找经尿道前列腺剜除术中保护患者尿控的方法一直是国内外学者探讨的热点。本课题组前期摸索预先精准离断前列腺尖部尿道黏膜方法可以降低术后尿失禁发生率,旨在为临床使用提供参考。
1 资料与方法
1.1 一般资料
选取 2019 年 1 月至 2020 年6 月在井冈山大学附属医院进行手术治疗的80 例良性前列腺增生患者,根据随机数字表法分为实验组(40 例)和对照组(40 例)。 实验组平均年龄(70.45±6.89)岁,前列腺增生体积(68.83±14.31)ml;对照组平均年龄(70.20±6.01)岁,前列增生腺体积(67.29±15.78)ml。 两组患者的一般资料比较,差异均无统计学意义(P>0.05),具有可比性。纳入标准:①所有患者都符合《中国泌尿外科疾病诊断治疗指南(2014 版)》[6]中前列腺增生症诊断标准及各项手术指征;②术后均接受随访。 排除标准:①合并前列腺癌、前列腺炎;②合并膀胱过度活动症、膀胱逼尿肌无力;③合并膀胱肿瘤;④前列腺手术史;⑤伴神经源性膀胱;⑥伴有尿道狭窄和(或)膀胱颈挛缩;⑦术前已存在任何一种形式的尿失禁;⑧其他不适宜参与本次研究者。 中止与剔除标准:①试验中出现严重不良反应事件和严重的并发症,需采取紧急中止措施的患者;②依从性差,未按规定配合治疗。所有患者及其家属均知情同意,本研究经井冈山大学附属医院医学伦理委员会审核批准。
1.2 方法
两组患者均接受经尿道双极等离子前列腺解剖性剜除术。 对照组先将前列腺解剖性剜除,之后将前列腺尖部尿道黏膜集中到12 点后离断。 实验组在剜除前预先精准离断前列腺尖部尿道黏膜,然后将前列腺解剖性剜除。 具体操作方法中,以精阜为标志点切开精阜近端5~7 点尿道黏膜,精阜旁以镜鞘挤压、“撬开”7~9 点增生前列腺与外科包膜界面,7~9 点尿道黏膜与增生前列腺连接点清晰可见,紧贴前列腺尖部将7~9 点尿道黏膜点切开, 同法处理 9~11 点、3~5 点和1~3 点尿道黏膜。 翻转电切袢180°,贴紧前列腺尖部点切开11~1 点尿道黏膜。此时,已将尿道黏膜(360°)紧贴前列腺尖部精准离断。沿外科包膜剥离增生的前列腺,以电切袢快速循序切除分隔开的已断血供的腺体,之后切平、修整外科包膜面尚未剥离的腺体,冲出腺体残渣,彻底止血,留置F22 三腔导尿管接持续膀胱冲洗。
1.3 观察指标及评估方法
①比较两组的围术期相关指标, 包括总手术时间、腺体剥离时间、术中出血量、膀胱冲洗时间、尿管留置时间及术后住院时间。出血量=(冲洗液中血红蛋白/血液中血红蛋白)×冲洗液量+冲洗液中血块。②比较两组术后拔除尿管后第24 小时、 术后1 周的尿失禁发生率及尿控恢复时间。③比较两组患者术前及术后3 个月的国际前列腺症状评分(International Prostate Symptom Scale,IPSS)[7]、生活质量(quality of life,QOL)评分[8]、最大尿流率(Qmax)、残余尿量(postvoid residual,PVR)等疗效指标。
1.4 统计学方法
采用SPSS 13.0 统计学软件进行数据分析,符合正态分布的计量资料用均数±标准差()表示,两组间比较采用t 检验,不符合正态分布者转换为正态分布后行统计学分析;计数资料用频数或百分率(%)表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组围术期相关指标的比较
实验组的总手术时间、腺体剥离时间、术中出血量、膀胱冲洗时间、尿管留置时间及术后住院时间与对照组比较,差异无统计学意义(P>0.05)(表 1)。
表1 两组患者围术期相关指标的比较()
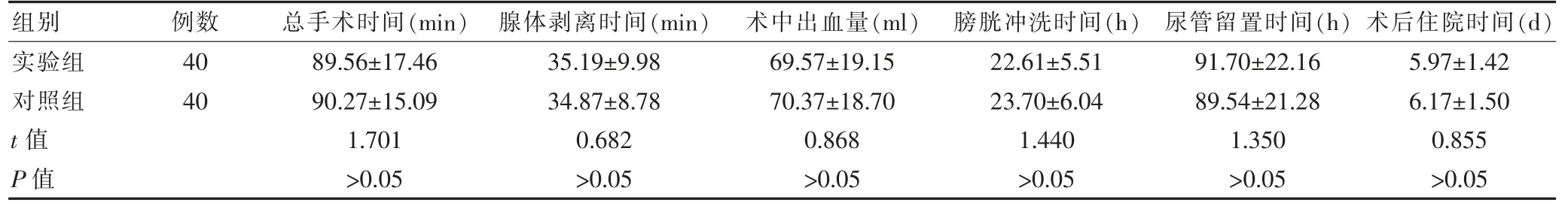
表1 两组患者围术期相关指标的比较()
组别 例数 总手术时间(min) 腺体剥离时间(min) 术中出血量(ml) 膀胱冲洗时间(h) 尿管留置时间(h) 术后住院时间(d)实验组对照组t 值P 值40 40 89.56±17.46 90.27±15.09 1.701>0.05 35.19±9.98 34.87±8.78 0.682>0.05 69.57±19.15 70.37±18.70 0.868>0.05 22.61±5.51 23.70±6.04 1.440>0.05 91.70±22.16 89.54±21.28 1.350>0.05 5.97±1.42 6.17±1.50 0.855>0.05
2.2 两组患者术后尿失禁发生率的比较
实验组拔除尿管后24 h、1 周的术后尿失禁发生率低于对照组,差异有统计学意义(P<0.05)(表2)。
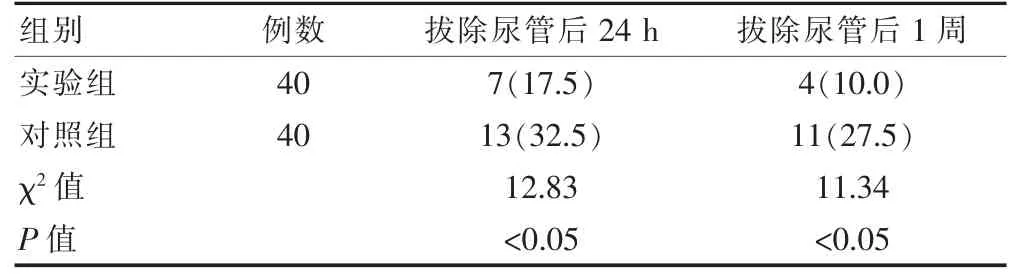
表2 两组患者术后尿失禁发生率的比较[n(%)]
2.3 两组患者尿控恢复时间的比较
实验组的术后尿控恢复时间为(8.71±2.17)d,短于对照组的(21.46±5.51)d,差异有统计学意义(t=5.893,P<0.05)。
2.4 两组患者手术前后 IPSS、QOL、Qmax、PVR 指标的比较
术前, 两组患者的 IPSS、QOL、Qmax、PVR 指标比较,差异无统计学意义(P>0.05);术后3 个月,两组患者的 IPSS、QOL、PVR 指标低于治疗前,Qmax指标高于治疗前,差异有统计学意义(P<0.05);术后3 个月进行随访,实验组患者的 IPSS、QOL、Qmax、PVR 指标与对照组比较,差异均无统计学意义(P>0.05)(表3)。
表3 两组患者手术前后 IPSS、QOL、Qmax、PVR 指标的比较()
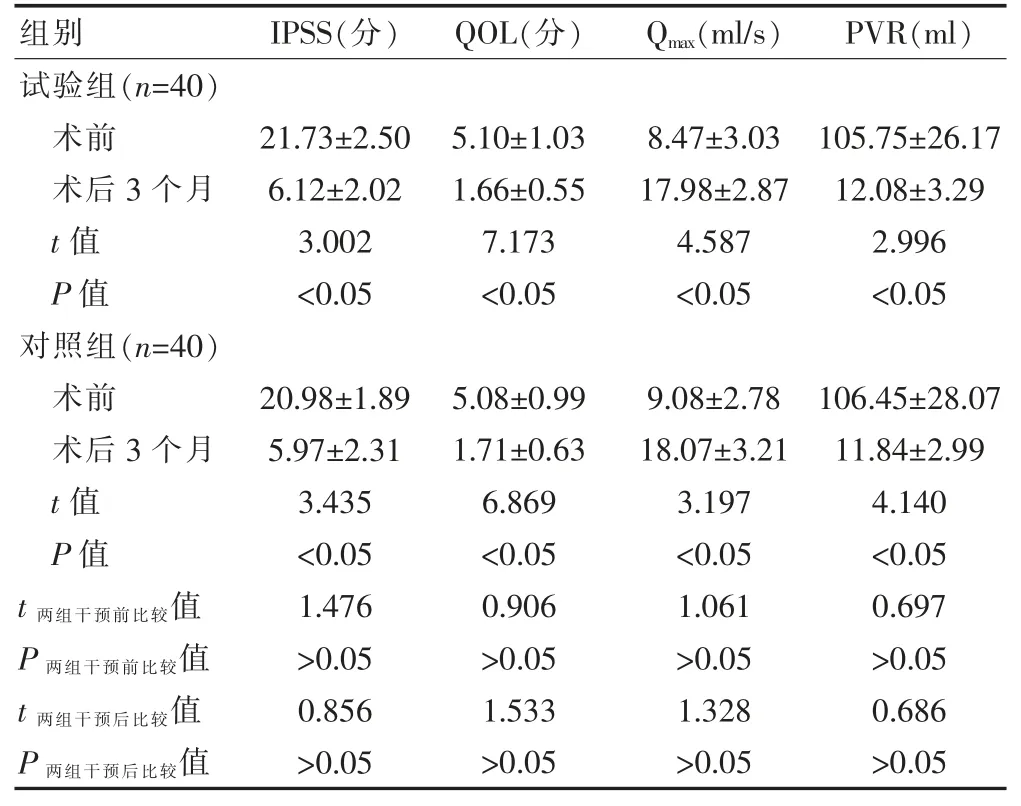
表3 两组患者手术前后 IPSS、QOL、Qmax、PVR 指标的比较()
组别 IPSS(分) QOL(分) Qmax(ml/s) PVR(ml)试验组(n=40)术前术后3 个月t 值P 值对照组(n=40)术前术后3 个月t 值P 值21.73±2.50 6.12±2.02 3.002<0.05 5.10±1.03 1.66±0.55 7.173<0.05 8.47±3.03 17.98±2.87 4.587<0.05 105.75±26.17 12.08±3.29 2.996<0.05 t 两组干预前比较值P 两组干预前比较值t 两组干预后比较值P 两组干预后比较值20.98±1.89 5.97±2.31 3.435<0.05 1.476>0.05 0.856>0.05 5.08±0.99 1.71±0.63 6.869<0.05 0.906>0.05 1.533>0.05 9.08±2.78 18.07±3.21 3.197<0.05 1.061>0.05 1.328>0.05 106.45±28.07 11.84±2.99 4.140<0.05 0.697>0.05 0.686>0.05
3 讨论
良性前列腺增生的手术方式多,疗效不一,经尿道前列腺电切术是目前临床中治疗良性前列腺增生的金标准,但仍然无法避免切除不彻底、并发症多等问题,这限制了其在临床中的广泛应用。 在此基础上发展的经尿道前列腺剜除术具有复发率低、腺体摘除彻底、出血少等优点,其有效性和安全性已被国内外学者所证实[9]。许多学者认为,经尿道前列腺剜除术将成为后经尿道前列腺电切术时代治疗良性前列腺增生的“金标准”[10],但经尿道前列腺剜除术后尿失禁的发生率高于经尿道前列腺电切术[11],是经尿道前列腺剜除术推广不容忽视的问题。虽然绝大多数尿失禁患者在术后1~3 个月内可恢复尿控,但是尿失禁仍然降低了患者术后的生活质量,在不影响手术疗效的基础上更好地保护尿控成为开展经尿道前列腺剜除手术时研究的热点[12]。
本研究在前期实践的基础上提出经尿道前列腺剜除术中预先精准离断前列腺尖部尿道黏膜的技术可影响尿控,术后发现尿失禁的发生率降低,尿控恢复时间明显缩短,具有较好效果。 前列腺剜除术的解剖基础是增生前列腺腺体挤压周围组织,形成“外科包膜”,术中沿着外科包膜分离,完整剜除增生的腺体组织[13]。 在手术操作过程中,国内有学者提出术中预先在精阜近端0.5 cm 环形离断尿道黏膜技术保护尿控[14],但本课题团队发现此预先离断前列腺尖部尿道黏膜的方法不够准确,因为绝大多数前列腺的增生腺体都超过精阜,前列腺尖部尿道黏膜最终离断部位往往不是预先离断部位。 基于此,本研究过程中预先采用分段式将前列腺尖部尿道尿膜360°精准离断,然后再将腺体剜除的技术, 相较于对照组的操作方法,术后两组患者的总手术时间、腺体剥离时间、腺体切除时间、术中出血量、腺体标本重量、膀胱冲洗时间、尿管留置时间及术后住院时间等数据指标比较并差异无统计学意义,提示预先采用分段式将前列腺尖部尿道尿膜360°精准离断后再将腺体剜除的方法较传统操作方法并未增加患者的操作风险。
Anan 等[4]报道经尿道钬激光前列腺剜除术(holmium laser enucleation of prostate,HoLEP) 术后的 24 h尿失禁发生率为16.0%~44.0%,本研究中,实验组术后24 h 拔除尿管后的尿失禁发生率为17.5%, 明显低于对照组的32.5%,一方面证实了经尿道前列腺剜除术后尿失禁存在一定的发生率,同时也表明经尿道前列腺剜除术中采用预先精准离断前列腺尖部尿道黏膜的方法可降低尿失禁的发生率。Nam 等[15]的研究报道, 经尿道钬激光前列腺剜除术后尿失禁发生率为16.6%。 Hirasawa 等[16]报道,经尿道前列腺剜除术后1周的尿失禁发生率为17.3%。本研究中,实验组术后1 周的尿失禁发生率为10%,低于对照组的27.5%,同时实验组的术后尿控恢复时间明显短于对照组,提示预先精准离断前列腺尖部尿道黏膜的方法可降低尿失禁发生率,缩短患者尿控的恢复时间,证实预先精准离断前列腺尖部尿道黏膜方法的优势。术后3 个月对两组患者进行随诊,采集两组患者的IPSS、QOL、Qmax、PVR 等资料指标比较, 差异无统计学意义 (P>0.05), 提示经尿道前列腺剜除术术中采用预先精准离断前列腺尖部尿道黏膜的方法安全有效,这一研究结果与吴进锋等[17-18]的报道保持一致。 完整保留前列腺尖部尿道黏膜的HoLEP 手术在前列腺剜除开始时就将尿道外括约肌准确定位并保护,避免了剜除手术操作对尿道外括约肌和前列腺尖部尿道的牵拉、撕脱损伤,保留的尿道黏膜没有与括约肌分离,证实了该法在降低手术难度的同时也取得了很好的保护尿控作用,是一种可行的手术方法。
综上所述,经尿道前列腺剜除术中采用预先精准离断前列腺尖部尿道黏膜技术可以更好地保护尿控,降低术后尿失禁的发生率, 缩短术后尿控恢复时间,为临床治疗提供参考。

