蛋壳式清创技术联合负载抗生素硫酸钙治疗慢性跟骨骨髓炎
刘小斐,林浩,彭凌锋,李淑英
(1.乳源瑶族自治县人民医院 骨科,广东 乳源 512700;2.广东省第二人民医院 创伤骨科,广东 广州 210317)
慢性跟骨骨髓炎由于病灶内血液循环被破坏、坏死骨组织及细菌生物膜的存在,病灶周围抗生素浓度低,加之彻底清创困难,常使病情迁延难愈[1]。目前仍缺少广泛接受且简单有效的手术方法来根除感染和预防骨髓炎复发,感染复发和截肢风险高[2]。常见治疗方案主要有局部病灶清创、创腔灌洗引流、肌瓣或载抗生素骨水泥填塞、跟骨部分或全切除甚至是截肢等方法,其主要问题在于手术未对跟骨感染部位进行更为彻底地清创、局部抗生素浓度低,无法同时解决骨缺损问题或未对破坏的骨质形成有效地保护,感染复发率较高及后足功能恢复差等[2-3]。因此,笔者回顾性分析2018年5月-2021年1月我院收治的13例慢性跟骨骨髓患者的临床资料,探讨采用蛋壳式清创技术联合负载抗生素硫酸钙填塞经彻底清创后的创腔治疗慢性跟骨骨髓炎的临床疗效。
1 资料与方法
1.1 一般资料
本组共13例,男8例,女5例;年龄43~67岁,平均55.7岁。跟骨骨折内固定术后跟骨感染7例,开放性跟骨骨折伴软组织缺损经皮瓣修复术后跟骨感染4例,锐器刺伤后跟骨感染2例。所有病例均伴有引流窦道及渗出物,无皮肤软组织缺损创面,病程6~36个月,平均12个月,10例均有1~3次针对骨髓炎治疗的手术史,3例经确诊为慢性跟骨骨髓炎后一期行手术治疗。术前行窦道分泌物细菌学培养,结果:金黄色葡萄球菌6例,两种及以上菌种混合感染3例,表皮葡萄球菌2例,大肠埃希氏菌1例,1例细菌学培养(-)。术中应用高效敏感抗生素与硫酸钙混合调剂,术前培养为阴性者在术中则采用经验抗生素与硫酸钙混合调剂,术中在清创时取软组织及骨组织行细菌学培养及药敏试验,以指导术后抗生素应用。术后病理结果均证实为慢性跟骨骨髓炎。按照Cierny-Mader慢性骨髓炎分类法:Ⅲ型2例,Ⅳ型11例。生理状况分级:A级7例,B级6例。所有手术均由两名高年资骨科医生主刀。
1.2 纳入标准与排除标准
纳入标准:⑴术前确诊为慢性跟骨骨髓炎患者;⑵随访时间至少>6个月;⑶手术方式:均采用蛋壳式清创技术,骨缺损处填塞负载抗生素硫酸钙;⑷无心血管疾病、糖尿病、严重肝肾功能不全、免疫缺陷及下肢血管性等疾病史;⑸为回顾性病例研究。
排除标准:⑴保守治疗或采用其他手术方法治疗;⑵术后随访资料不全者及随访时间<6个月者;⑶合并同侧足踝部骨与软组织肿瘤或跟骨关节面缺损者;⑷合并跟骨的先天或后天畸形、跟骨负重面皮质完全缺损者。
1.3 术前准备
入院完善相关术前检查及感染指标的检查,如血常规、PCT、ESR、超敏 CRP、肝肾功能等指标,常规行患肢X线片,完善CT及MRI检查,以明确感染范围、程度,确定手术范围及方案。首次换药时从窦道深部取分泌物进行细菌培养及药敏试验,明确术前的感染细菌学诊断及药敏结果,根据药敏结果准备好高效敏感抗生素备用,术前不应用抗生素治疗。
1.4 手术方法
蛋壳式清创技术的应用:(已行内固定手术者同时行内固定物取出术)手术均采用椎管内麻醉方式,不上止血带。术前根据影像学检查及窦道出口等综合情况,选择手术入路。首先将窦道完整切除,窦道的切除应垂直于皮肤边缘,将窦道完整切除至正常皮缘1.0~2.0 mm范围并送病理活检及细菌学培养。可采取经典跟骨外侧L形切口,切开皮肤、皮下直达骨面,将皮瓣完整掀起,充分暴露手术区域。行跟骨开窗,开窗大小根据病灶范围决定,充分暴露出病灶处,术中至少取三个疑似感染骨组织旁的软组织标本送病理活检及细菌培养,根据术中具体情况选择性作术中冰冻病理检查。用骨刮匙反复刮除病灶内骨增生瘢痕组织,吸除脓性分泌物,清除炎性肉芽组织、疑似感染组织及被侵蚀的骨质,咬除硬化骨质,采用扩大范围“激进性”的原则清除跟骨松质骨,将跟骨感染部位所有松质骨完整剜除,清除松质骨范围至少达正常组织的5.0 mm以上,如跟骨皮质出现“辣椒征”新鲜化的骨面说明清创较为彻底,最后使整个跟骨病灶处呈中空的“蛋壳样”改变。
清创后创腔处理:清创后的创腔用3%双氧水、生理盐水、碘伏原液反复冲洗至少三遍。更换手套及手术器械,重新铺单,根据骨缺损大小选择适量的医用硫酸钙骨粉作为万古霉素和/或庆大霉素(术前培养高度敏感)的载药体,将万古霉素和/或庆大霉素混合到医用硫酸钙中(Stimulan Biocomposite Ltd),其比例为:0.5 g万古霉素粉和5.0 mL医用硫酸钙溶解在2.5 mL灭菌水中,和/或2.0 mL/80 mg庆大霉素和5.0 mL医用硫酸钙溶解在0.5 mL灭菌水中,将其填塞进彻底清创后的病灶区域并使其与创腔完全填塞、彻底混合,不遗留残腔。创面彻底止血后,将引流管放置于伤口内,采用间断缝合法全程缝合手术切口。
1.5 术后处理
术后根据药敏结果给予静脉注射敏感抗生素,疗程为2周,2周后更改为口服敏感抗菌药4周;根据伤口引流液的量及性质,放置24~48 h;手术伤口常规换药及护理治疗,术后第1天复查X线;术后第1、2、4周复查血常规、CRP、ESR及肝肾脏功能指标。对于伤口出现无菌性渗出者,加强伤口换药处理,至伤口彻底愈合。伤口拆线后可允许患者部分负重,根据复查情况决定患肢完全负重时间。
1.6 观察及评价指标
术后 1、2、3、6、12 个月门诊随诊、复查。早期主要观察伤口愈合及炎性指标转归情况,观察手术伤口局部有无红肿、疼痛及渗出情况,观察皮肤有无窦道形成;晚期主要复查X线片,追踪炎性指标转归情况。根据手术切口的位置和跟骨清创的程度尤其是骨痂形成情况,指导患者功能康复训练并决定患肢负重时间及负重强度。采用Maryland足部功能评分和美国足踝外科协会(AOFAS)踝-后足评分系统评价足部功能恢复情况。
2 结果
本组13例均获得随访,随访时间6~36个月,平均18个月。11例慢性跟骨骨髓炎病例均获得痊愈,局部无红肿热痛等情况发生及慢性窦道形成;2例骨髓炎在术后第3、5个月复发,进行了第二次扩大式蛋壳式清创联合载抗生素硫酸钙骨粉填充,术后6、12个月随访无复发;9例伤口呈甲级一期愈合,4例伤口出现延迟愈合,主要为伤口的无菌性渗出并发症,经换药后伤口愈合;2例因过早完全负重而发生病理性骨折,保守治疗后痊愈,无再发骨髓炎征象。术后1、3、6、12个月随访复查X线片,骨缺损处填充的载抗生素硫酸钙骨粉逐渐被吸收,平均吸收时间约3个月,新骨逐渐长入。术后6个月均恢复部分负重行走,术后Maryland评分为90分(76~95分),其中优9例,良4例;AOFAS评分86分(82~98分),其中优7例,良5例。患者满意度良好。
典型病例:患者 男,65岁,因左跟骨骨折钢板螺钉内固定术后8个月余,左跟部皮肤破溃流脓2个月余入院。入院诊断:左慢性跟骨骨髓炎并引流窦道形成;左跟骨骨折内固定术后;左足创伤性湿疹。入院后完善术前相关检查,排除手术禁忌证后行左跟骨蛋壳式病灶清除术+负载抗生素硫酸钙填充术。术后伤口愈合好,无再发感染征象,患肢功能恢复良好(图 1-12)。
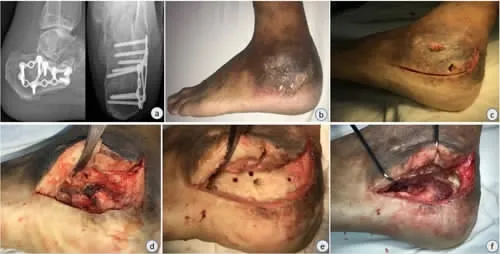
图1-6 a、b:术前跟骨侧、轴位及临床表现提示慢性跟骨骨髓炎并慢性窦道形成;c:跟骨外侧经典L形切口并完整切除窦道;d、e:掀开跟外侧皮瓣、去除钢板内固定,见脓性分泌物;f:应用蛋壳式清创技术,将跟骨松质骨完全剜除并打磨部分皮质骨
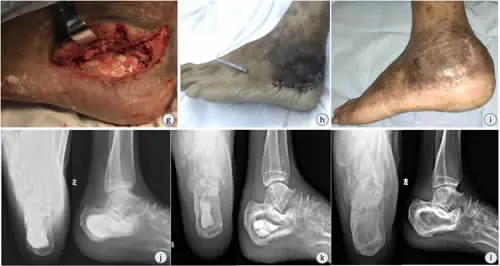
图7-12 g:载敏感抗生素硫酸钙充分填充创腔;h:术后切口无张力缝合;i:伤口术后14 d拆线,手术伤口愈合良好;j、k:术后第1天、术后2个月复查跟骨侧轴位X线片;l:术后6个月复查X线片,伤口愈合好,患者逐步恢复负重行走功能。
3 讨论
3.1 慢性跟骨骨髓炎治疗困境
慢性跟骨骨髓炎治疗具有很大挑战性,其治疗原则包括彻底的清创技术、抗生素的应用、局部伤口的护理及大面积皮肤缺损的覆盖等[4]。其核心原则是跟骨清创技术及抗生素的应用,由于跟骨的海绵状松质骨和丰富的血供非常适合病菌的扩散,保守的清创技术无法清除微小的骨破坏区及失活硬化的骨质,无法长时间保持病灶内高浓度的抗生素,从而易导致骨髓炎的复发,使病程迁延难愈[5-6]。慢性跟骨骨髓炎目前并没有广泛认同的分类方法,广泛应用的Cirney-Mader分型是基于感染解剖范围的长骨骨髓炎的分型方案,由于长骨与跟骨的解剖特点不同,因此实际上并不太适合指导跟骨骨髓炎的治疗。有学者报道,当X线片征(硬化性或溶骨性)或MRI(增强对比的异常信号)上的炎症改变小于跟骨体积的50%时的感染时,可诊断为局限性慢性跟骨骨髓炎,常用来指导跟骨切除范围及截肢的参考[7]。然而,这样的分类对临床清创却没有多大的指导意义,跟骨不规则的三维解剖结构使彻底清创成为难题,由于跟骨的松质骨占很大比例,且血供丰富,局限性骨髓炎容易发展为弥漫性骨髓炎而可以无明显影像学表现。在我们的临床实践中,复发的2例均诊断为局灶性慢性跟骨骨髓炎(Cirney-MaderⅢ型),我们推测是由于没有完全清除松质骨、残留病菌导致复发。由于松质骨广泛受累,清创时很难区分到底哪部分骨为感染死骨,清创的范围取决于术前医师对影像学的评估及临床经验的积累。对于反复发作的慢性跟骨骨髓炎,尤其是伴有不适合重建的跟骨及皮肤软组织缺损,此时大部分医生都建议跟骨部分或全切术,这样虽可以根除骨髓炎,但对跟骨切除术后患者的负重功能及生活质量问题却很少报道[7-8]。所以,慢性跟骨骨髓炎实际上留给骨科医生的选择并不多,如何降低感染复发率同时维持跟骨有一定的功能,即如何在彻底清创感染骨质的同时尽量保留足够的骨质以求获得最大的稳定性及功能是每位骨科医师需要认真考虑的问题。我们提出的蛋壳式清创术联合负载抗生素硫酸钙可以较好地解决这个矛盾。
3.2 蛋壳式清创技术及载抗生素硫酸钙的优点
从70年代开始,Heinig通过椎弓根将椎体的松质骨完全挖除,只剩下一层薄皮质骨外壳,再将后凸的骨折块夯入挖空后的椎体内,并于80年代发表论文时将此技术命名为“蛋壳”技术[9],目前广泛应用于椎体各种感染的清创及矫形中。跟骨的解剖结构实际可以与椎体进行类比,均由外层皮质骨及里面松质骨组成。松质骨内血管丰富,表面积大,骨小梁相互交错,是细菌滋生的温床,细菌极易透过骨小梁间隙扩散,从而导致整个跟骨的感染[6,10]。因此,慢性跟骨骨髓炎采取何种清创方式尤其重要,彻底的清创是骨髓炎治疗的基本原则之一,但是如何彻底清创,即如何将松质骨完全剜除的技术及清创方式百家争鸣,虽然各有所长,但仍有缺陷[8,11-12]。我们提出的蛋壳式清创技术的本质是更为彻底的清创技术,通过开骨窗,利用刮匙、骨刀及磨钻将松质骨完全剜除,且保留了跟骨整体结构的稳定性及其负重功能,患者术后功能恢复较为满意。文献报道金黄色葡萄球菌是慢性跟骨骨髓炎病灶分离到的最常见的微生物[5,13],病灶虽然经过彻底清创,但细菌可以在正常骨组织表面形成生物膜休眠,当机体抵抗力下降,仍然可以进行增殖,骨髓炎严重破坏了局部血运循环,且抗生素对骨缺损的穿透性较差,致局部药物浓度低下,所以易导致骨髓炎的复发[14-15]。而治疗生物膜感染所需的抗生素剂量通常比静脉治疗所需的剂量高 100~1000倍[14,16],因此术后维持局部高浓度的抗生素至关重要。许多研究显示[11,14,17],医用硫酸钙具有较好的生物相容性、生物降解性、低免疫原性及良好的耐受性和可控的药物释放,载抗生素硫酸钙初始释放的抗生素浓度比大多数病原体的最小抑菌浓度(MIC)高100倍以上,并持续数周时间,与骨髓泥相比,无对抗生素的热损伤效应,具有成骨诱导作用,具有一定的生物力学效应,能保持局部稳定性,促进了骨折的愈合,其治疗周期短,是治疗慢性骨髓炎较为理想的填充物[18]。据覃承诃等[14]的研究表明,以硫酸钙重建骨缺损时,X线检查可以发现填充物周围会形成骨膜,表明硫酸钙可能有刺激成骨作用,且对硫酸钙周围诱导膜进行病理学检查,发现了增生纤维组织和新生的毛细血管。因此,采用蛋壳式清创技术后产生的创腔我们采用载抗生素的硫酸钙载体填充,既保留了承担负重功能皮质骨、跟骨关节面及韧带附着点,又有效地提高了局部抗生素浓度,临床效果满意。
3.3 应用蛋壳式清创术联合载抗生素硫酸钙治疗慢性跟骨骨髓炎的注意事项
我们体会,应用此技术应做好以下几点:⑴术前认真评估跟骨骨髓炎的位置及范围,做好充足的准备。X线检查及CT应列为常规检查,尽量行MRI检查,结合窦道的位置,进行清创范围的评估,清创范围至少超出正常骨质5.0 mm,必要时清除整个松质骨,慢性骨髓炎可视为低度恶性肿瘤,采用“激进”的原则清创;⑵抗生素的使用应根据术前细菌学检查及药敏试验的结果,选用高价高效敏感抗生素与硫酸钙进行配制;术后应根据术中药敏结果,及时调整静脉抗生素的使用,疗程一般为2周,2周后改口服敏感抗生素至少4周[19];⑶硫酸钙骨粉填充后的伤口无菌性渗出是常见的并发症[20],但不会增加感染的复发率[21]。据我们观察,渗出通常为较为清亮液体,细菌血培养阴性,且伤口通常在1个月内自行愈合;⑷在实施蛋壳技术时,应注意将松质骨完全剔除后,将增生硬化的骨质凿除,可用磨钻将皮质骨打薄约1/4,注意掌握深度,勿过薄,以免引起术后病理性骨折。文献报道载抗生素的硫酸钙用于感染骨切除后的骨缺损,约5%的患者出现病理性骨折[8,22]。我们认为,术后病理性骨折的发生,可能与负重过早或者硫酸钙填塞不充分、骨皮质磨钻过多及硫酸钙吸收过快等有关,术后石膏固定或术中取自体骨移植联合抗生素硫酸钙充分填充创腔,增加了力学稳定性,不失为一种较为理想的解决方法。
3.4 本研究的优缺点
本研究的不足之处在于病例数相对较少,为回顾性研究,且随访时间较短,未设置标准对照组。尽管如此,本研究的13例患者均获得较为满意的功能,结果仍具有一定的说服力,说明蛋壳式清创技术联合负载抗生素硫酸钙治疗慢性跟骨骨髓炎可以使清创更加彻底,杀菌效果明显,感染复发率低,患肢功能恢复满意,是临床值得推广的技术。我们也期待更大的样本量、更长的随访周期和良好的随机对照临床试验来帮助验证这样的技术是否有待进一步的改进与创新。
——蛋壳的经历

