系统性红斑狼疮合并肺奴卡菌病1例分析
李愿玲 许光兰 李国生 赵 媚
(1 广西中医药大学研究生学院,南宁市 530001,电子邮箱:1207566229@qq.com;2 广西中医药大学第一附属医院呼吸内科,南宁市 530001)
奴卡菌病是奴卡菌属引起的局限性或播散性化脓性疾病。奴卡菌病属于机会性感染疾病,呈世界范围分布,既往发病率低[1]。近年来,在免疫功能低下或缺损疾病、接受全身糖皮质激素和细胞毒性药物治疗的患者中,奴卡菌病的发病率有所增加[2]。现将广西中医药大学第一附属医院(以下简称我院)呼吸内科收治的1例系统性红斑狼疮合并肺奴卡菌感染的病例报告如下。
1 病例资料
患者男性,37岁,因“确诊系统性红斑狼疮15年,发热、咳嗽1天”于2020年7月15日收入院。患者于2005年出现全身皮疹,在我院肾内科明确诊断为“系统性红斑狼疮”,予激素加环磷酰胺治疗(具体治疗方案不详),经治疗好转后出院。其间规律服药,2012年因复查尿蛋白转阴后停用激素。2020年3月因颜面部、双下肢水肿再次到我院住院,行肾脏活检术,病理结果提示:狼疮性肾炎(Ⅴ+Ⅳ)型。于2020年3月9日开始接受甲泼尼龙片48 mg(12片/d,1次/d)治疗,至5月6日减量为44 mg(11片/d,1次/d),维持2周后减为40 mg(10片/d,1次/d),维持2周后减量为36 mg(9片/d,1次/d)维持至今,并于2020年3月11日开始接受环磷酰胺冲击治疗,拟累计使用9 g,至2020年5月17日累计量达2 g。2020年7月14日无明显诱因下出现发热、咳嗽,伴有头晕、乏力,无咳痰、寒战、腹泻。既往有“急性肝炎”病史,否认有高血压病、糖尿病、肺结节病史。有饮酒史17年,4个月前已戒酒,无吸烟史。
入院体格检查:体温37.9℃,心率120次/min,呼吸频率21次/min,血压 111/73 mmHg。神清,全身皮肤黏膜无黄染,面部无蝴蝶斑,咽红,扁桃体无肿大。双肺呼吸音粗,双下肺可闻及湿性啰音。心界不大,心率120次/min,心律整齐,心音正常,未闻及奔马律。腹软,腹部无压痛及反跳痛。四肢关节无畸形,双下肢无水肿,神经系统检查未见异常。实验室检查及辅助检查:血常规提示白细胞9.1×109/L,中性粒细胞百分比89.2%,红细胞3.49×1012/L,血红蛋白99 g/L。血沉88 mm/h,C反应蛋白167.60 mg/L,降钙素原8.91 ng/mL。电解质检查提示钾3.07 mmol/L,钙1.89 mmol/L,镁0.78 mmol/L,磷0.89 mmol/L。肾功能检查提示尿酸541 mmol/L,尿素7.80 mmol/L。肝功能检查提示总蛋白33.2 g/L,白蛋白18.8 g/L,谷丙转氨酶50 U/L,谷草转氨酶27 U/L。血脂检查提示三酰甘油1.28 mmol/L,总胆固醇4.49 mmol/L。尿常规检查提示蛋白质(+++),隐血(+)。凝血功能检查提示凝血酶原时间15.6 s,纤维蛋白原6.67 g/L,D-二聚体1.15 mg/L。肺炎支原体抗体检查呈阳性反应,滴度1 ∶160。7月18日胸部CT提示两肺感染性病变,两侧胸腔少量积液,肺气肿。
入院诊断为社区获得性肺炎,系统性红斑狼疮,狼疮性肾炎(Ⅴ+Ⅳ)型。给予头孢哌酮钠舒巴坦钠及阿奇霉素抗感染治疗,以及免疫抑制、护胃、补钙、降脂、预防血小板聚集等对症治疗。治疗6 d后患者持续发热,最高体温38.4℃,咳嗽咳痰,为明确病因,积极寻找致病菌,连续3 d行血、痰及大便培养均未找到细菌、真菌及结核杆菌。7月26日复查血常规提示白细胞20.3×109/L,中性粒细胞百分比93.7%,C反应蛋白107.87 mg/L,降钙素原1.50 ng/mL。复查胸部CT提示两肺感染性病变较前进展(见图1a至图1b)。结合胸部CT,考虑为社区获得性肺炎(细菌+真菌混合性感染可能性大),给予加强抗感染治疗,停用头孢哌酮钠舒巴坦钠及阿奇霉素,改用莫西沙星联合伏立康唑抗感染治疗。7月29日上午,患者仍发热,最高体温38.5℃,咳嗽咳痰,胸闷气喘,端坐呼吸,口唇发绀,双肺广泛湿性啰音,指脉氧75%,考虑重症肺炎(Ⅰ型呼吸衰竭),转重症医学科治疗,给予机械通气纠正呼吸衰竭,停用伏立康唑及莫西沙星,改用亚胺培南联合万古霉素抗感染治疗。患者在重症医学科治疗5 d后意识清醒,停止机械通气后可自主呼吸,咳嗽较轻,体温降至36.9℃,复查血常规提示白细胞12.6×109/L,中性粒细胞百分比94.5%,降钙素原0.74 ng/mL。8月2日痰培养检出奴卡菌属、肺炎链球菌。复查胸部CT提示两肺感染性病变,右肺中叶内侧段、下叶密度影较前吸收(见图1c至图1d)。8月4日痰培养检出奴卡菌属。患者肺部感染较前减轻,经评估病情后转入普通病房继续治疗,诊断为系统性红斑狼疮合并肺奴卡菌感染,根据痰培养及药敏结果给予复方磺胺甲恶唑片口服及头孢哌酮钠他唑巴坦钠静脉滴注抗感染治疗。患者经治疗后咳嗽好转,体温恢复正常,复查胸部CT提示两肺感染性病变较前吸收(见图1e至图1h),于8月28日出院,继续口服复方磺胺甲恶唑片治疗。患者于9月24日返院复查胸部CT,提示肺部炎症明显较前吸收(见图1i至图1l)。
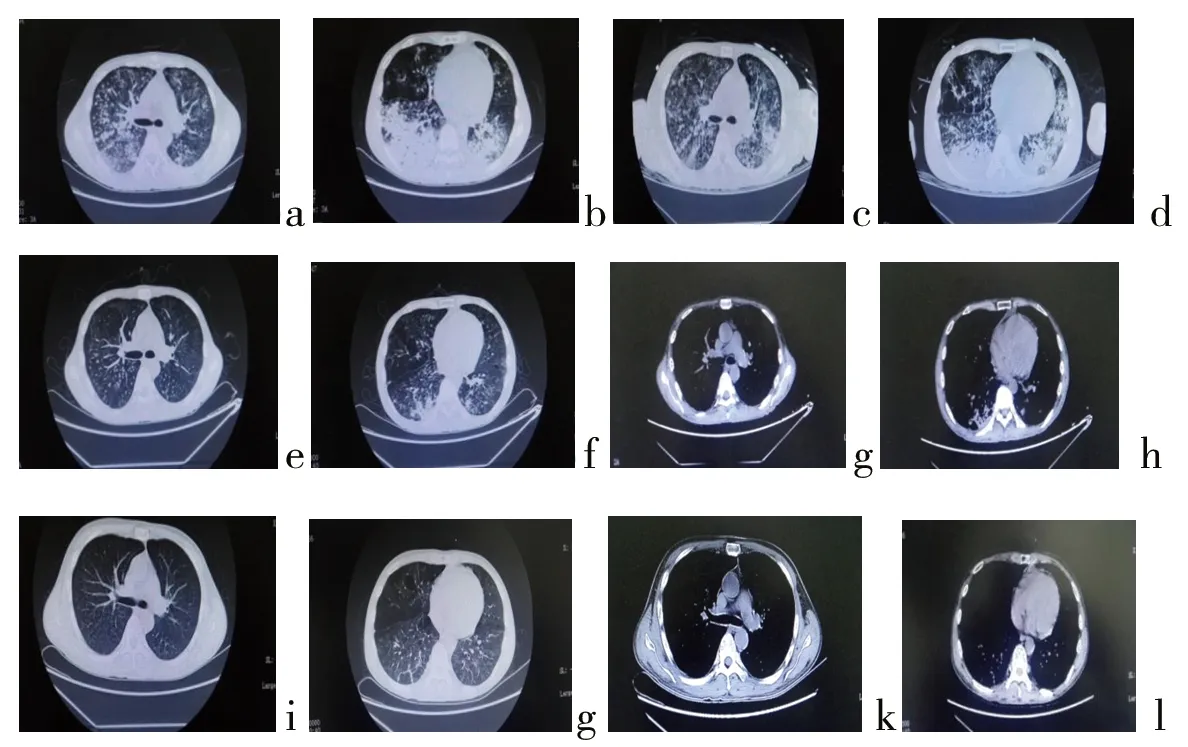
图1 胸部CT图注:a~b为两肺散在斑片状、结节状、条索状高密度影,边缘模糊,密度不均,部分病灶内见支气管充气征,左侧少量胸腔积液。c~d为两肺感染性病变,右肺中叶内侧段、下叶密度影较前吸收。e~h为病灶部分较前吸收。i~l为两肺病灶已大部分吸收,图k、l为纵隔窗,已无胸腔积液。
2 讨 论
本病例的系统性红斑狼疮病史较长,初次诊断时的资料不完整。今年3月在我院查抗核抗体、抗双链DNA抗体均为阳性,且有口腔溃疡、肾脏受累、贫血、低补体血症等表现,符合美国风湿病学会1997年推荐的11项系统性红斑狼疮分类标准[3]中的4项或者4项以上,在排除感染、肿瘤和其他结缔组织病后,明确诊断为系统性红斑狼疮。有关系统性红斑狼疮合并奴卡菌病的国内外文献较少。Noh等[4]曾报告1例正在使用泼尼松龙治疗的狼疮性肾炎患者身上分离出肌肉奴卡菌,认为早期识别和鉴定奴卡菌种对患者的治疗及预后有积极作用。Li等[5]回顾性分析24例自身免疫系统疾病合并肺奴卡菌病患者的临床资料,发现在自身免疫性疾病并发肺奴卡菌病的患者中,以系统性红斑狼疮最为常见。宋秀杰等[6]对84例肺奴卡菌病患者进行回顾性分析,发现系统性红斑狼疮为患者最常见的基础病(18 例,占 17%)。长期使用全身糖皮质激素和细胞毒性药物被认为是导致肺部播散性奴卡菌病的主要因素[7]。
奴卡菌病以肺奴卡菌较为常见,可经血流播散至全身,脑、腹壁、肢体等常受累,其中70%~85%的奴卡菌病的初发部位为肺部[8]。肺奴卡菌病的症状和体征无特异性,诊断较为困难,目前尚无理想的血清学诊断方法。奴卡菌不是人体的正常菌群,痰、血液、脓液、胸腔积液、肺泡灌洗液、组织标本等标本中查见奴卡菌即可确诊奴卡菌病[9]。影像学检查有助于诊断肺奴卡菌病,但其胸部影像表现多样,诊断特异性及敏感性均不高,最常见的胸部CT表现为中等密度以上的小片状或大片状浸润性病变、实变、单个或多个结节阴影,常有脓肿伴空洞形成,也可有弥漫性结节灶或网状、粟粒样病变。本病例的胸部CT表现为两肺散在斑片状、结节状、条索状高密度影,伴有胸腔积液,与其他细菌感染的表现并无特征性鉴别,故在诊断上有一定难度。
由于奴卡菌病的发病率较低,缺乏大样本前瞻性研究,目前尚无治疗共识或指南提供最佳的抗菌治疗方案。体外药敏试验是指导临床用药的有效方法,针对没有进行菌种鉴定及药敏试验的严重奴卡菌感染病例,贾练等[10]建议以磺胺甲恶唑或甲氧苄啶-磺胺甲恶唑为基础的联合治疗,联合治疗药物可选择阿米卡星、碳青霉烯类、头孢曲松、利奈唑胺、米诺环素、莫西沙星、左氧氟沙星等。对于免疫功能正常的奴卡菌病患者,疗程至少3~6个月;而对于免疫功能低下或存在中枢神经系统感染或播散性感染的奴卡菌病患者,疗程应酌情延长至6~12个月。本病例在未检出奴卡菌之前,经验性选择头孢哌酮钠舒巴坦钠、阿奇霉素、莫西沙星、伏立康唑、亚胺培南、万古霉素治疗,虽有一定的疗效,但效果不明显。经14次痰培养、4次血培养、2次大便培养后,最终痰培养检出奴卡菌,根据药敏试验选择磺胺甲恶唑联合头孢哌酮钠他唑巴坦钠治疗,患者临床症状、体征好转,出院1个月后返院复查胸部CT提示肺部炎症明显吸收。系统性红斑狼疮并发奴卡菌感染的主要致死原因是奴卡菌败血症、致命性肺炎或脑脓肿。奴卡菌病的病死率主要取决于感染部位,感染灶局限于肺部者的病死率仅为7.6%[11]。系统性红斑狼疮合并奴卡菌感染患者的死亡率为35%,当合并中枢神经系统感染时,死亡率高达75%[12]。奴卡菌急性感染者、累及两个以上器官的播散性感染或中枢神经系统感染者病死率明显增加[13]。本病例临床表现、影像学表现无特异性,临床医生早期诊断考虑肺真菌病,主要是因为患者免疫功能低下,且接受长期糖皮质激素及细胞毒性药物治疗,使用多种抗生素治疗效果不佳。因此,当免疫功能低下患者出现反复高热及肺部受累的表现,常规抗感染治疗效果不明显,在排除真菌性疾病、结核后应考虑奴卡菌病,积极行细菌培养及药敏实验,对奴卡菌病的诊断、治疗及预后十分重要。

