腰硬联合麻醉无痛分娩+骨盆摇摆运动在初产妇分娩中的应用效果▲
肖海燕 李玉英 刘伟武
(广西玉林市妇幼保健院产科,玉林市 537000,电子邮箱:572413977@qq.com)
目前,分娩镇痛技术已在产科广泛应用,其首选镇痛方法是持续腰硬联合麻醉,该方法在有效镇痛的基础上,可避免阻滞产妇的运动神经,利于产妇分娩[1-2]。虽然腰硬联合麻醉无痛分娩的镇痛效果已获认可,但有学者发现,采用腰硬联合麻醉行无痛分娩可能影响产妇宫缩,导致出血量增加[3]。近年来,骨盆摇摆运动已在自然分娩产妇中得到应用,具有促进胎儿入盆、增加盆底肌张力、提高分娩产力、缩短产程、提高顺产率等作用[4]。本研究观察骨盆摇摆运动+腰硬联合麻醉无痛分娩在初产妇自然分娩中的应用效果,现报告如下。
1 资料与方法
1.1 临床资料 选择2020年2 ~11月在我院产科行阴道分娩的500名初产妇作为研究对象。纳入标准:(1)产前检查确诊为头位、足月、单胎妊娠;(2)初产妇,拟在我院产科行阴道分娩,且满足阴道试产指征;(3)听力、意识、语言沟通、读写能力均正常;(4)产妇及家属知晓本研究,并签订知情同意书。排除标准:(1)存在头盆不称者;(2)严重妊娠合并症或者并发症者;(3)存在腰硬联合麻醉禁忌证者;(4)有剖宫产指征者;(5)认知功能障碍者;(6)曾接受盆腹腔肿瘤手术者;(7)产前出血、骨盆异常者;(8)合并严重脏器功能障碍、血液系统疾病、恶性肿瘤者。按随机数字表法将500例产妇分为两组,各250例。对照组年龄20~35(27.53±1.33)岁,孕周37~40(38.76±1.17)周,体重61~76(70.86±5.33)kg;观察组年龄19~36(27.61±1.41)岁,孕周37~41(38.82±1.09)周,体重60~75(70.75±5.29)kg,两组初产妇年龄、孕周、体重比较,差异均无统计学意义(均P>0.05),有可比性。此研究经我院医学伦理委员会审核批准。
1.2 方法
1.2.1 对照组:采用腰硬联合麻醉镇痛无痛分娩。在产妇宫口打开1~2 cm时,产妇采取左侧卧位,在L2~3或L3~4间隙穿刺,穿刺成功后在蛛网膜下腔注入枸橼酸舒芬太尼注射液(宜昌人福药业有限责任公司,批号:H20054171)5 μg,向产妇头侧硬膜外腔置入硬膜外导管3~4 cm,回吸确认无血、无脑脊液后妥善固定导管,指导产妇平卧,如产妇在5~10 min内无宫缩乏力、胎监异常、无麻醉平面过高等情况,则再次回吸硬膜外导管,确认无血、无脑脊液后,将镇痛泵里含0.15%盐酸罗哌卡因(江苏恒瑞医药股份有限公司,批号:H20060137)150 mL、枸橼酸舒芬太尼注射液45 μg的混合液6 mL(负荷剂量)注入硬膜外腔后,将镇痛泵连接硬膜外导管,持续输入混合液6 mL/h,单次追加剂量为5 mL,锁定20 min。镇痛平面控制在T10以下,宫口全开后停止用药。麻醉后,根据产妇意见取舒适体位,密切监测胎心音及宫缩情况。
1.2.2 观察组:腰硬联合麻醉无痛分娩+骨盆摇摆运动。腰硬联合麻醉后(步骤同对照组),嘱咐产妇休息,适度抬高床头,让产妇适量进食,向产妇介绍骨盆摇摆运动的方法及注意事项。(1)评估产妇情况。①评估产妇四肢肌力,了解产妇是否有下肢麻木感、全身不适感;评估上肢力量,判断其能否紧握导乐车(一种带输液架的四轮推车,可以协助待产的孕妇在医院走廊或产房散步、缓慢下蹲等)或紧握床栏站立进行骨盆摇摆动作;②评估产妇躯干肌力、腿部力量情况,判断其能否独立从床上坐起,能否独立下地站立进行骨盆摇摆运动。(2)骨盆摇摆运动。由助产士陪伴,指导产妇进行运动;产妇下床前用胶布固定麻醉导管,嘱咐产妇双手扶住床栏或者导乐车,双腿分开与肩同宽,保持身体前倾状态;宫缩期时,由助产士喊节拍,指导产妇做骨盆左右摇摆动作,或做骨盆画圆、旋转动作,摇摆幅度大小以产妇能耐受为宜。宫缩间歇时,嘱咐产妇停止摇摆,坐于导乐球(一种柔软弹性的橡皮球体,直径45~65 cm)上休息,等待下次宫缩时再进行骨盆摇摆动作。20~30 min后,根据产妇体力状况,让产妇卧床休息或扶导乐车缓慢行走,休息30 min后根据宫缩情况再进行骨盆摇摆运动,直至宫口开全。
1.3 观察指标 (1)分娩方式。统计两组产妇的阴道自然分娩、剖宫产及阴道助产例数。(2)产程。统计两组产妇自然分娩及阴道助产产妇的第一、二、三产程时间,以及总产程时间。(3)疼痛及产后2 h出血情况。采用疼痛视觉模拟量表(Visual Analogue Scale,VAS)[5]评定两组自然分娩、阴道助产产妇分娩时的疼痛情况,总分为0~10分,0分表示无痛,10分表示疼痛剧烈,让产妇根据自身疼痛状况选择能代表其疼痛感的数字,得分越低,疼痛感越轻。产后2 h阴道出血量的评估方法为胎儿娩出后,在产妇臀下垫一中单,收集产妇2 h内的溢血量,采用差值计算中单收集血重量,除以1.05,即为产后2 h出血量[6]。(4)不良妊娠结局。统计两组产妇新生儿窒息、胎儿窘迫发生情况。
1.4 统计学分析 采用SPSS 20.0软件进行统计学分析。计数资料以例数及百分率(%)表示,比较采用χ2检验;计量资料以(x±s)表示,比较采用t检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组产妇分娩方式的比较 观察组的阴道自然分娩率高于对照组,剖宫产、阴道助产率均低于对照组(均P<0.05)。见表1。
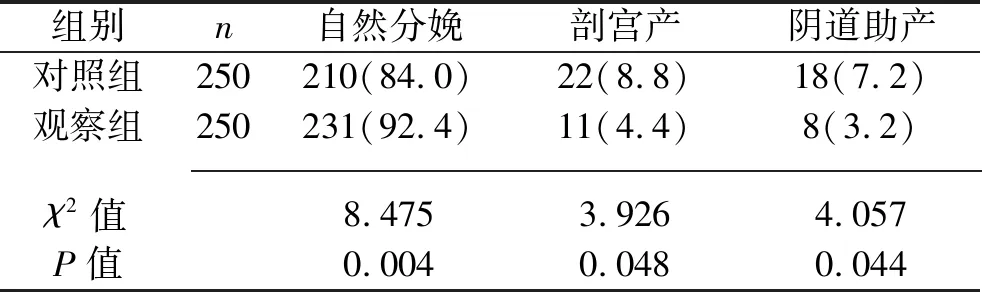
表1 两组产妇分娩方式的比较[n(%)]
2.2 两组产妇产程时长的比较 观察组阴道自然分娩及阴道助产产妇的第一、二、三产程时间,以及总产程时间均短于对照组(均P<0.05)。见表2。
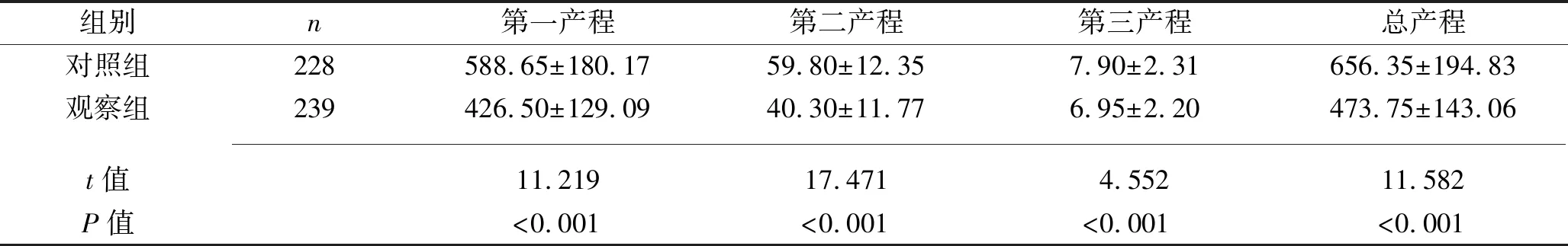
表2 两组产妇产程时长的比较(x±s,min)
2.3 两组产妇分娩时VAS评分、产后2 h阴道出血量的比较 观察组阴道自然分娩及阴道助产产妇分娩时的VAS评分、产后2 h阴道出血量均低于或少于对照组(均P<0.05)。见表3。
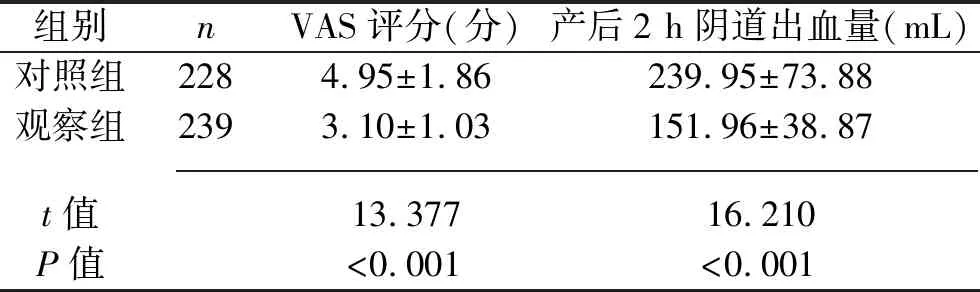
表3 两组产妇分娩时的VAS评分、产后2 h出血量的比较(x±s)
2.4 两组产妇不良妊娠结局发生率的比较 观察组胎儿窘迫发生率低于对照组(P<0.05),而两组新生儿窒息发生率差异无统计学意义(P>0.05)。见表4。
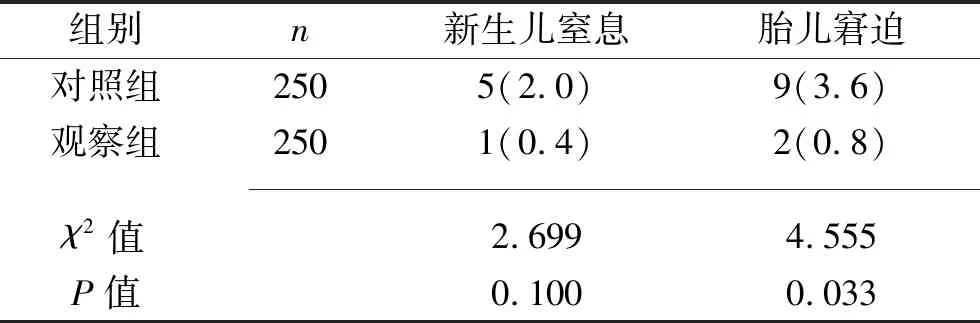
表4 两组产妇不良妊娠结局发生率的比较[n(%)]
3 讨 论
分娩是女性经历的一项特殊的生理过程,分娩过程产生的剧烈疼痛使产妇出现紧张情绪,尤其是初产妇更为明显,剧烈的疼痛感及紧张的情绪可导致产程延长,影响分娩结局,导致不良妊娠结局发生[7-8]。有研究表明,无痛分娩方式通过抑制交感神经兴奋,缓解应激反应,从而达到缓解产妇分娩疼痛感,对改善产妇负面情绪及促进母婴健康具有积极意义[9]。
腰硬联合麻醉无痛分娩是产科常用的一种分娩镇痛方式,该方式具有镇痛效果好、起效快、对运动神经阻滞作用较小等优点[10-11]。骨盆摇摆运动是近年来兴起的一种分娩干预措施,产妇进行骨盆摇摆运动时,可使内源性的缩宫素大量释放,促进子宫收缩[12]。本研究观察腰硬联合麻醉无痛分娩+骨盆摇摆运动在初产妇自然分娩中的应用效果,结果显示,观察组产妇的自然分娩率高于对照组,剖宫产率、阴道助产率低于对照组,并且观察组自然分娩及阴道助产产妇的第一、二、三产程时间,以及总产程时间均短于对照组,分娩时VAS评分、产后2 h阴道出血量均低于或少于对照组(均P<0.05),提示腰硬联合麻醉+骨盆摇摆运动有助于改善初产妇的分娩结局,缩短产程,缓解疼痛感,减少产后2 h阴道出血量。其原因为:腰硬联合麻醉无痛分娩具有给药方便、起效快等特点,应用于初产妇自然分娩可使产妇在微痛或无痛状态下分娩,还可避免对新生儿的不良影响;因该方法对产妇的运动神经阻滞作用较小,避免影响产妇分娩时用力及要做的各种动作,并且不影响骨盆摇摆运动。产妇进行骨盆摇摆运动,可加大骨盆各个关节的活动度,促进骶棘韧带、骶结节韧带伸展,增加骨盆空间;前倾姿势还可促进骨盆与胎头顺利衔接,增加胎头与宫颈贴合度,促使子宫收缩,加大产力,促进自然分娩;骨盆摇摆运动可缩短产程时间,缓解分娩时疼痛感,降低产后2 h阴道出血量[13-14]。此外,本次研究还发现,观察组胎儿窘迫发生率低于对照组(P<0.05),提示骨盆摇摆运动+腰硬联合麻醉无痛分娩可降低产妇不良妊娠结局发生风险。腰硬联合麻醉无痛分娩可缓解产妇疼痛程度,有利于产妇进行骨盆摇摆运动,骨盆摇摆可增加骨盆各关节的活动度,增加骨盆宽度,使胎儿的活动空间增加,从而防止胎儿宫内缺氧;骨盆摇摆运动还可缓解腹主动脉压迫程度,增强宫缩感,促进胎头下降,缩短产程,使胎儿顺利娩出,改善妊娠结局[15]。
综上所述,腰硬联合麻醉无痛分娩+骨盆摇摆运动在初产妇自然分娩中的临床应用良好,可提高自然分娩率,缩短产程,缓解产妇疼痛感,降低产后2 h阴道出血量及不良妊娠结局发生风险。

