简化急性生理评分-3在中重度急性呼吸窘迫综合征患者选择皮质醇激素治疗中的作用
刘 辉 肖建国 胡 新 王 黎 周飞虎
(中国人民解放军总医院第一医学中心重症医学科, 北京 100853)
在急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS)治疗中,一项2020年发表的多中心随机对照临床研究[1]肯定了皮质醇激素对中重度 ARDS 患者的治疗作用。入选的患者为中重度ARDS呼吸机辅助患者,给予地塞米松进行干预,证实地塞米松治疗显著降低了 60 d病死率,且缩短了呼吸机辅助天数。然而,皮质醇激素在临床应用仍有争论,有研究[2]显示皮质醇激素治疗适用于较重的呼吸机辅助的ARDS患者、对轻症患者无明显治疗作用;而且皮质醇激素治疗可能会增加感染、高血糖、消化道溃疡出血、患者谵妄等风险,因此如何甄别出可能在激素治疗中获益的ARDS患者具有积极的临床意义。简化急性生理评分-3(Simplified Acute Physiological Score-3, SAPS-3)是危重患者病情评估手段之一,与患者预后具有良好相关性。SAPS-3在电子重症医疗单元合作研究数据库(electronic intensive care unit collaborative research database, eICU-CRD)等大型危重患者数据库中已得到广泛应用,是较为便捷的大数据评分工具[3]。本文通过eICU数据库抽取临床数据进行分析,探讨SAPS-3在甄别激素治疗可能获益的ARDS患者中的作用。
1 对象与方法
1.1 研究对象
1.1.1 eICU数据库
eICU合作研究数据库是由飞利浦集团与美国麻省理工学院计算生理学实验室合作创建的大型公共数据库,收集了美国多个重症监护病房(intensive care unit,ICU)的临床数据,目前为2.0版本,于2018年5月17日发布,涵盖了2014年和2015年入住ICU的200 000多例患者的常规数据,收集了大量高质量的临床信息,包括生命体征、护理计划文件、疾病严重程度、诊断信息、治疗信息等[4-5]。
1.1.2 简化急性生理评分-3
SAPS-3为评定各类危重患者病情严重程度和预后的预测系统,数据库来自于重症监护病房的大规模样本,其样本量超过了简化急性生理评分Ⅱ(Simplified Acute Physiological Score Ⅱ, SAPSⅡ)、急性生理和慢性健康状态评分Ⅱ(Acute Physiology and Chronic Health Evaluation Ⅱ, APACHEⅡ)、APACHEⅢ等。SAPS-3有一个显著特点,即它的数据库资料是在收入ICU内前后1 h人工收集和校准的,与SAPSⅡ、APACHEⅡ、APACHEⅢ等24 h的数据库比较,对于研究人群病死率的预测不受ICU干预的影响。虽然会丢失一些生理学数据,但这种影响较小,不会降低SAPS-3的预测效能[6]。SAPS-3在国外数据库中已得到广泛应用,在我国相关的研究也在逐渐增多,有必要进行更多临床研究论证。
SAPS-3由2个部分组成[7]。第一部分是SAPS-3评分表,由20个变量共3个亚组构成,包括年龄、合并症、入院到入ICU时间、入ICU前科室、入ICU 前治疗、入ICU方式、入ICU原因、入ICU前的手术情况、手术解剖部位、入ICU前是否有感染及获得场所、入ICU前后1 h 10个变量的数值[Glasgow昏迷评分最低值、总胆红素最高值、体温最高值、肌酐最高值、心率最高值、白细胞最高值、pH最低值、血小板最低值、收缩压最低值、氧合指数(oxygen index, OI)或氧分压]。SAPS-3第二部分是预测研究人群的病死率,总分是第一部分得分加上对应的预估病死率,其总得分在0~217分之间,得分越高,说明患者死亡风险更高。该评分系统有助于本文对临床危险情况进行精准的划分。
1.1.3 分组
选取呼吸机辅助的中重度ARDS患者,根据病死率作为结局变量来明确SAPS-3的诊断阈值,然后应用SAPS-3阈值将患者分为高危和低危2组。分别比较在ARDS诊断3 d内应用皮质醇激素(激素组)和没有应用皮质醇激素(对照组)对于高危和低危组患者呼吸机通气时间、住院时间、病死率等的影响,以明确早期皮质醇激素治疗对哪类人群具有积极的治疗作用。
1.2 结局指标
本研究的主要结局指标是呼吸机使用时间,次要结果是病死率、住院时间。
1.3 纳入与排除标准
患者的纳入标准:①呼吸机辅助呼吸;②年龄18~89岁;③具有完整的SAPS-3评分;④中重度ARDS患者(OI≤200)。排除标准:①非首次ICU入住;②年龄<18岁或>89岁;③呼气末正压 (positive expiratory end pressure, PEEP) 或OI数据缺失;④轻度呼吸衰竭及无呼吸衰竭;⑤呼吸衰竭记录错误,前后不一致;⑥SAPS评分空缺;⑦呼吸衰竭起点3 d以后才应用激素治疗;⑧没有使用呼吸机记录。患者选取流程详见图1。

图1 中重度ARDS患者选择流程图Fig.1 Enrollment workflow of moderate and severe ARDS patientsARDS: acute respiratory distress syndrome; ICU: intensive care unit; PEEP: positive expiratory end pressure; OI: oxygen index; SAPS-3: Simplified Acute Physiological Score-3;
1.4 倾向性评分匹配分析(propensity score matching analysis, PSMA)
倾向性评分匹配流程如图2所示。为了校正激素组与对照组的临床病情危重影响因素,通过Cox 回归方法,从血常规检查中筛查出了入院首日内血小板计数这一混杂因子,同时对年龄、性别、体质量指数(body mass index, BMI)、入院首日内最大呼吸率、入院首日内血小板计数、组内氧合系数等混杂因子进行校正,应用了逻辑回归模型,获得基于混杂因子的倾向性评分模型,应用中位数填补缺失值,计算得到全部病例的倾向性评分。在不同的SAPS-3分组中,因没有接受早期皮质醇激素治疗的患者的数量高于接受早期皮质醇激素治疗的患者,本文从对照组中筛选出与接受早期皮质醇激素治疗的患者倾向性评分最为相近的等量患者进行逐一匹配。
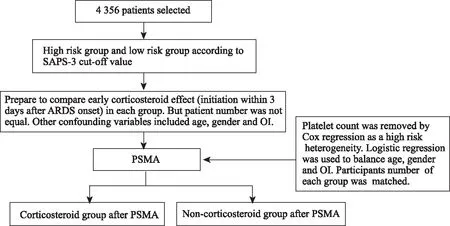
图2 针对皮质醇激素应用组间比较的倾向性评分匹配流程图Fig.2 Propensity score matching analysis between corticosteroid group and control groupSAPS-3: Simplified Acute Physiological Score-3; ARDS: acute respiratory distress syndrome; OI: oxygen index; PSMA: propensity score matching analysis.
1.5 统计学方法
2 结果
2.1 患者的基本情况
通过在eICU-CRD数据库初步筛选,有4 356名患者符合纳入标准。其中接受早期皮质醇激素治疗的ARDS患者有1 122名,没有接受激素治疗的有3 234名。通过比对存活患者与病死患者之间的临床特点,结果显示,患者总体的OI 129.9±43.4,符合中重度的ARDS标准。死亡患者的OI显著低于存活患者(P<0.001)。死亡患者的SAPS-3评分为90.6±34.3,高于生存组61.8±25.7差异有统计学意义(P<0.001),死亡患者呼吸机天数更长(5.5±5.5) dvs(4.6±5.2) d,P<0.001)差异有统计学意义。其中3 253名患者存活、1 103名患者死亡,所有患者的心率、呼吸频率、年龄、BMI等指标详见表1。
2.2 应用受试者工作特征(receiver operating characteristic, ROC)曲线明确SAPS-3的诊断阈值
通过对入选生存患者和死亡患者基础情况分析(表1),可知死亡患者的SAPS-3评分为90.6±34.3,高于生存组61.8±25.7,差异有统计学意义(P<0.001),SAPS-3具有对患者死亡结局的预测价值。为了进一步明确SAPS-3在中重度ARDS患者中的诊断效能,对其进行五折交叉验证,交叉验证结果如图3A所示。此时曲线下面积 (area under curve, AUC)为0.75±0.02。为了基于SAPS-3实现临床风险的分组,结合C-统计量方法,确认了70这一SAPS-3阈值,在选取该阈值时,其约登(Yoden)指数最大,为0.377,此时的特异度为0.670,灵敏度为0.707,准确率为0.679。为了进一步确认 SAPS>70可作为高危组的判断标准,基于该变量进行五折交叉验证,再一次验证了其良好的预测能力,AUC为0.69±0.03,交叉验证结果如图3B所示。
表1 入选死亡患者与生存患者的基本情况比较

图3 SAPS-3连续值和阈值的ROC曲线分析Fig. 3 ROC curve analysis of the continous value and cut-off value of SAPS-3A: ROC analysis of SAPS-3; B: ROC analysis of the best cut-off value of SAPS-3;SAPS-3: Simplified Acute Physiological Score-3; AUC: area under curve; ROC: receiver operating characteristic.
2.3 针对皮质醇激素使用效果比较进行倾向性评分匹配
经过Cox 回归,筛选出了较为显著的混杂因素,按影响大小排列依次为氧合指数>血小板计数>BMI指数>年龄>入院首日内最大呼吸率>性别,应用逻辑回归模型,获得基于混杂因子的倾向性评分模型,应用中位数填补缺失值,计算得到全部病例的倾向性评分。最后,从对照组中筛选出与接受早期皮质醇激素治疗的患者倾向性评分最为相近的等量患者,结果详见图4。
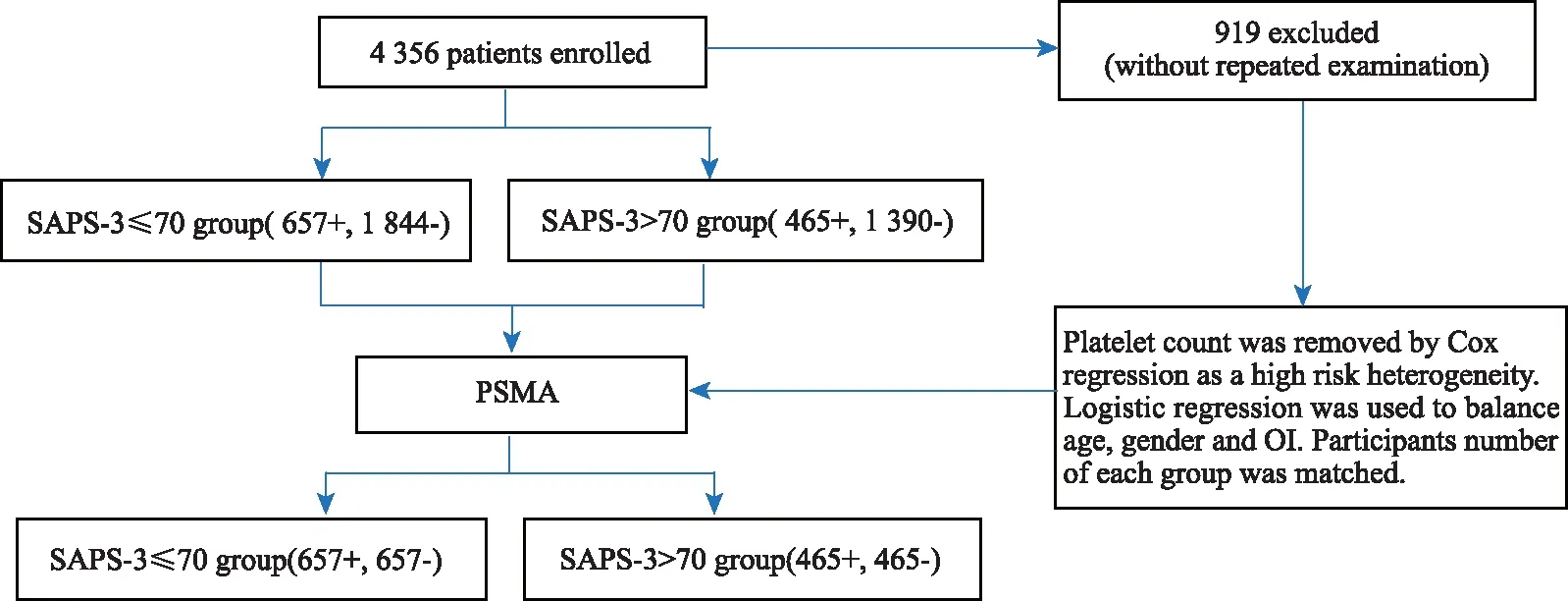
图4 倾向性评分变量获取及匹配流程Fig.4 Propensity score matching analysis procedure +: corticosteroid group;-: control group; SAPS-3: Simplified Acute Physiological Score-3; PSMA: propensity score matching analysis; OI: oxygen index.
2.4 SAPS-3>70同时接受早期皮质醇激素治疗的患者呼吸机辅助时间更短
经倾向性评分调整,各组的人数均等、混杂因素得到有效控制,可比性增强。结果显示,各组的病情危重程度(SAPS-3评分)、年龄、BMI、血小板计数、氧合指数差异都无统计学意义(表2)。皮质醇激素的使用对病死率没有明显影响,但对呼吸机使用天数有影响。SAPS-3≤70 的患者,皮质醇激素对呼吸机使用天数无影响,而在SAPS-3>70的患者中,激素治疗可缩短呼吸机使用天数,差异有统计学意义[(5.2±5.6) dvs(6.5±5.9) d,P<0.001]。SAPS>70 的患者总体来看比SAPS≤70的患者ICU时间更长[(6.8±7.1) dvs(5.9±6.7) d],但二者住院时间接近[(11.3±10.4) dvs(11.5±9.2) d]。
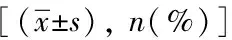
表2 皮质醇激素在不同SAPS-3组的疗效
3 讨论
ARDS是危重患者常见的并发症之一,其发病机制与肺实质急性病变导致氧合下降有关[8]。在众多的治疗药物中,糖皮质激素因其抑制炎症反应、调节免疫、减轻局部组织渗出而倍受关注,具有重要地位[9-10]。近年来,许多临床研究聚焦于激素对于ARDS的治疗。尤其是2019年底新型冠状病毒肺炎(COVID-19)席卷全球以来,很多关于皮质醇激素治疗COVID-19的临床研究相继发表[11-12],最新一项发表在《新英格兰医学杂志》上的随机对照临床试验[13]证实,地塞米松 (6 mg/d,疗程 10 d) 可改善需要呼吸支持的住院COVID-19患者预后。这项研究共纳入超过 6 000 例患者,其中 2 104 例患者接受地塞米松治疗,而另外 4 321 例患者接受常规治疗,结果显示,激素治疗可显著降低呼吸支持患者 28 d 病死率、缩短住院时间及机械通气时间。但是,此疗效仅限于接受氧疗及有创通气患者,激素治疗对那些不需要呼吸支持的 COVID-19 患者没有明显疗效。
这提示,激素治疗可能对于病情相对严重的ARDS患者具有更显著的作用。而SAPS-3评分系统作为评定各类危重患者病情严重程度和预后的预测系统,建立在危重症监护病房的超大规模样本基础之上,其样本量超过了SAPSⅡ、APACHEⅡ、APACHEⅢ等[14-15]。而且,SAPS-3的数据资料是在收入ICU内前后1 h人工收集和校准的,与SAPSⅡ、APACHEⅡ、APACHEⅢ等24 h的数据库比较,其对于病死率的预测不受ICU干预的影响,更能反映患者的病情危重程度。SAPS-3在eICU等大型临床危重患者数据库中已得到广泛应用。因此,本文从eICU数据库中提取中重度的ARDS患者资料,探讨是否能够通过SAPS-3鉴别出哪些患者可能从早期皮质醇激素治疗中获益。本研究主要的结局指标为呼吸机应用时间,次要指标为病死率、住院时间。
结果显示,SAPS-3与患者预后结局有良好的相关性。以SAPS-3=70为阈值,将SAPS-3评分>70的患者归入高危组,激素治疗未能降低患者的病死率,但是激素治疗明显缩短了高危组的呼吸机使用天数[(5.2±5.6) dvs(6.5±5.9) d,P<0.001]。高危组与低危组的住院天数接近,但高危组的ICU天数更长。
皮质醇激素长期以来一直应用于ARDS的治疗[16]。皮质醇激素作用非常广泛,可被动进入细胞内与糖皮质激素受体 (glucocorticoid receptor, GR) 以及盐皮质激素受体结合并发挥效应[17]。目前认为,GR是皮质醇激素发挥功能的主要受体。结合活化的糖皮质激素- 糖皮质激素受体-α (glucocorticoid-glucocorticoid receptor-alpha, GC-GR-α) 复合体可进入细胞内,影响DNA及线粒体 DNA 功能,进而调控数以千计的基因转录表达,广泛参与机体基本的生理及病理过程[18]。尽管目前仍有许多争论[19],多数研究者[20]认为,皮质醇激素的疗效主要与抑制炎症风暴所致肺损伤相关。一项针对严重社区获得性肺炎 (community-acquired pneumonia, CAP) 的临床研究[21]显示,甲强龙可增加治疗效果,减少严重呼吸衰竭、脓毒性休克、气管插管、急性期死亡等治疗失败的结局。此外,另一篇纳入7个临床随机试验[22]的系统回顾分析显示,皮质醇激素治疗降低了危重COVID-19患者病死率。这些临床随机试验来自于12 个国家2020年2月至2020年7月之间的临床数据。通过数据的抽提和重组分析,选取了需要呼吸支持的危重患者,将 678 例使用皮质醇激素的患者与1 025例常规治疗的患者进行比较,观察到皮质醇激素治疗降低了28 d全因病死率。需要强调的是,在 2017 年美国危重病医学会/欧洲危重病医学会发表的关于危重症相关性肾上腺皮质功能不全 (critical illness related corticosteroid insufficiency,CIRCI)指南[23]中,推荐针对OI<200的中重度ARDS患者早期应用甲泼尼龙治疗(弱推荐,中等质量证据)。本研究在此基础上,选用了OI <200 的中重度 ARDS患者,进一步应用SAPS-3进行分组,证实对于SAPS-3>70的患者,早期皮质醇激素可缩短呼吸机辅助时间,这为临床ARDS患者的激素治疗提供了新的证据。但是,本研究并没有得出皮质醇激素治疗可以降低病死率的结果,这可能与研究纳入人群的混杂因素相关。本研究对激素的应用方案并没有做出严格要求。皮质醇激素种类有多种,包括甲强龙、氢化可的松、地塞米松等。而且其应用方案可能不一样,有的是使用10 d,有的可能使用4 d;激素停药方式不一样,分为突然停止和逐渐减量直至停药;还有的可能是使用总量不一致,还有应用时机等差别。这些因素会影响皮质醇激素治疗的效果,造成阴性结果。此外,需要指出的是,数据库在录入时难免存在少量差错,笔者在选取数据时对此进行了筛选,去除了记录缺失及错误的记录,但还有可能漏掉了个别的低质量记录从而对整个研究产生一定影响;这些都可能导致研究结果产生偏差,还需要进一步进行更为严格的临床实验进行论证[24]。
本研究也存在局限。首先,该研究是一个基于大数据的回顾性的临床队列研究,没有像随机对照实验那样严格进行纳入患者的随机分组、严格控制干预过程,这会导致混杂因素的干扰。针对于此,笔者进一步使用倾向性评分匹配分析,重新均衡了激素组与对照组的混杂因素、尽可能减少了干扰和“噪音”。尽管如此,研究结果仍会受到来自于设计本身偏差的影响。其次,该研究的数据来源于临床数据库eICU,eICU合作研究数据库是由飞利浦集团与美国麻省理工学院计算生理学实验室合作创建的大型公共数据库,其患者人群大多数为白人及其他西方人种,可能具有种族人群差别的影响。数据库的优势在于可提取的患者数量较大,可在短时间内进行有关临床问题的分析,例如本研究通过筛选后就得到了超过4 000名患者的入选数据,在一定程度上提高了研究的可靠程度。
总之,本研究在回顾性分析了eICU数据库中4 356名患者数据后得出,当ARDS患者的SAPS-3评分大于70时,可能从早期皮质醇激素治疗中受益,缩短呼吸机使用时间。

