鞘内注射吗啡治疗重度癌性疼痛的效果及对生活质量的影响
苏丰鸣,张凯,陈秋平,李宏涛
阜外华中心血管病医院/河南省人民医院/郑州大学人民医院急诊科,郑州 450000
疼痛作为一种主观感受和情感体验,是肿瘤患者常见且最难控制的症状之一,主要是由肿瘤相关性病变及抗肿瘤治疗导致的,且高发于肿瘤晚期患者。疼痛在肿瘤患者中被称为癌性疼痛,晚期患者中约有1/3为重度疼痛,若该症状无法缓解,不仅会诱发或加重患者失眠、抑郁、焦虑等不适感,严重者还会影响其日常生活。阿片类药物作为癌痛常规治疗药物,具有给药途径多样、镇痛表现良好、无封顶效应等优势,但也伴随大量药物不良反应。近年也有研究发现,常规给药途径用药量大且不良反应多,且对部分患者镇痛效果有限。随着近年麻醉医学不断发展,鞘内注射、硬膜外注射不断走入人们视野,这两种新型给药方式,均通过小剂量麻醉获得更佳的麻醉效果。为此,本研究将鞘内注射与硬膜外注射治疗重度癌性疼痛的效果进行对比分析,现报道如下。
1 资料与方法
1.1 一般资料
收集2017年12月至2019年12月河南省人民医院收治的重度癌性疼痛患者的病历资料。纳入标准:①符合《癌症疼痛诊疗上海专家共识(2017年版)》中癌性疼痛诊断标准;②临床表现、影像学检查结果及组织病理学检查结果均符合肿瘤晚期诊断标准,临床分期均为Ⅲ期或Ⅳ期;③日吗啡用量>200 mg,疼痛视觉模拟量表(visual analogue scale,VAS)评分≥4分;④三阶梯镇痛时间>3个月,治疗效果欠佳;⑤一般情况良好,能耐受相关镇痛操作,镇痛后生存期>1个月。排除标准:①存在脊柱部位感染;②智能障碍,各项临床操作配合不佳;③合并重要脏器(心、肺、肾等)功能不全、造血及凝血功能障碍、Ⅱ度或Ⅲ度房室传导阻滞等;④过敏体质,对使用药物存在过敏反应。依据纳入和排除标准,本研究共纳入84例重度癌性疼痛患者,按镇痛方式不同分为硬膜外组和鞘内组,每组42例。硬膜外组中,男性23例,女性19例;年龄40~75岁,平均(55.34±5.37)岁;肿瘤类型:结直肠癌14例,胃癌12例,乳腺癌11例,肺癌5例;疼痛部位:腹部19例,胸部14例,盆腔9例。鞘内组中,男性25例,女性17例;年龄40~75岁,平均(55.70±5.82)岁;肿瘤类型:结直肠癌15例,胃癌11例,乳腺癌10例,肺癌6例;疼痛部位:腹部18例,胸部16例,盆腔8例。两组患者各临床特征比较,差异均无统计学意义(P
>0.05),具有可比性。1.2 镇痛方法
入组患者术前行常规检查并禁食、禁饮2 h,仰卧位后连接心电监控,穿刺部位为T,其中硬膜外组实施硬膜外注射吗啡镇痛,鞘内组实施鞘内注射吗啡镇痛,术后使用DDB-1(B)型自控镇痛泵,定期更换螺旋针。
镇痛方案具体操作:①硬膜外注射吗啡。常规消毒铺巾后注射5 g/L利多卡因局部麻醉,使用专用针穿刺,将导管置入4~5 cm后固定。②鞘内注射吗啡。常规消毒铺巾后注射5 g/L利多卡因局部麻醉,使用专用针进行硬膜外穿刺,待穿破硬脊膜,流出脑脊液且回流通畅后,置入鞘内导管,注射1 ml照影剂,通过C壁确认导管位置、造影分布情况,无误后固定导管;将导管与吗啡泵连接后固定至筋膜,包埋至对侧弓腋前线水平处,再次确认脑脊液注射、回流通畅后缝合。
镇痛方案用药情况:入组患者阿片类药物均转化为吗啡日用量,其中硬膜外组起始用量为日均量1/30,鞘内组起始用量为日用量1/300,均锁定30 min,追加剂量为各组起始量1/10。注射完成后需监测患者24 h生命体征,待镇痛起效后均停用其他阿片类镇痛药,再根据患者情况调整吗啡用量。
1.3 观察指标
1.3.1 吗啡用量 统计两组患者镇痛前、镇痛后各时间段(1周、2周、1个月)单日吗啡用量。
1.3.2 疼痛评分 两组患者镇痛前、镇痛后(1周)均采用简化McGill疼痛问卷量表(the short-form McGill pain questionnaire,SF-MPQ)进行静息、运动状态下癌性疼痛评估。该量表包括:①疼痛分级指数(pain rating index,PRI),根据疼痛感觉评分、疼痛情绪评分进行评价,共11个项目,0~3分制,分数越高疼痛越明显;②VSA,纸上画10 cm直线,左端为0(无痛),右端为10(剧痛),再让患者根据自身情况选择疼痛情况;③现在疼痛状况(present pain intensity,PPI),0~5分制,分数越高疼痛越明显。
1.3.3 生活质量 两组患者镇痛前、镇痛后(1周)采用癌症治疗功能评价系统-普适性量表(functional assessment of cancer therapy-general,FACT-G)对生活质量进行评估,该量表包括4个维度,分别为躯体、社会/家庭、情感、功能,各维度采用0~4分制,分数越高患者生活质量越好。
1.3.4 不良反应 统计并比较两组患者镇痛后不良反应发生情况,不良反应包括恶心呕吐、尿潴留、头疼、瘙痒。
1.4 统计学方法
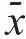
2 结果
2.1 镇痛前及镇痛后吗啡日用量的比较
镇痛前,两组患者吗啡日用量比较,差异无统计学意义(P
>0.05);镇痛后1周、2周、1个月,两组患者吗啡日用量均低于镇痛前(P
<0.05),且鞘内组均明显低于硬膜外组(P
<0.01)。(表1)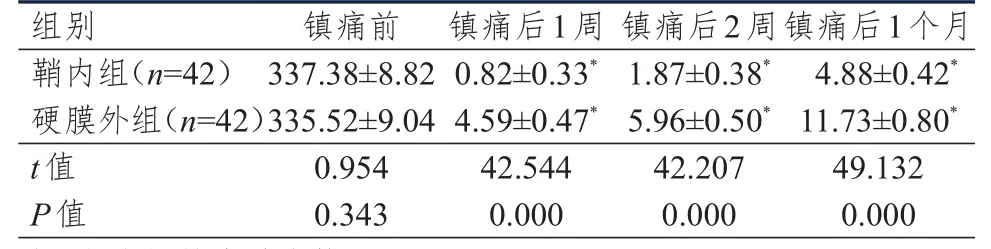
表1 镇痛前及镇痛后两组患者吗啡日用量的比较(mg,x± s)
2.2 镇痛前后SF-MPQ量表评分的比较
镇痛前,两组患者运动状态下和静息状态下SF-MPQ量表PRI、VAS、PPI评分比较,差异均无统计学意义(P
>0.05);镇痛后,两组患者运动状态下和静息状态下SF-MPQ量表PRI、VAS、PPI评分均低于镇痛前,且鞘内组均低于硬膜外组(P
<0.05)。(表2、表3)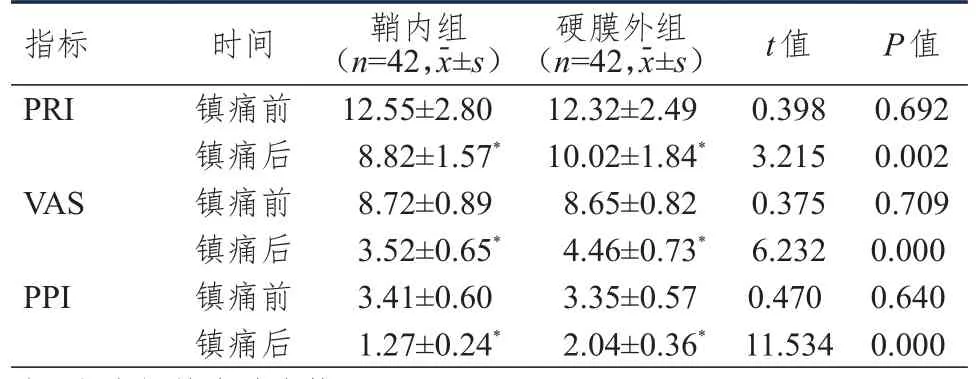
表2 镇痛前后两组患者运动状态下SF-MPQ量表评分的比较
表3 镇痛前后两组患者静息状态下SF-MPQ量表评分的比较
2.3 镇痛前后FACT-G量表评分的比较
镇痛前,两组患者FACT-G量表躯体、社会/家庭、情感、功能维度评分比较,差异均无统计学意义(P
>0.05);镇痛后,两组患者FACT-G量表各维度评分均高于镇痛前,且鞘内组均高于硬膜外组(P
<0.05)。(表4)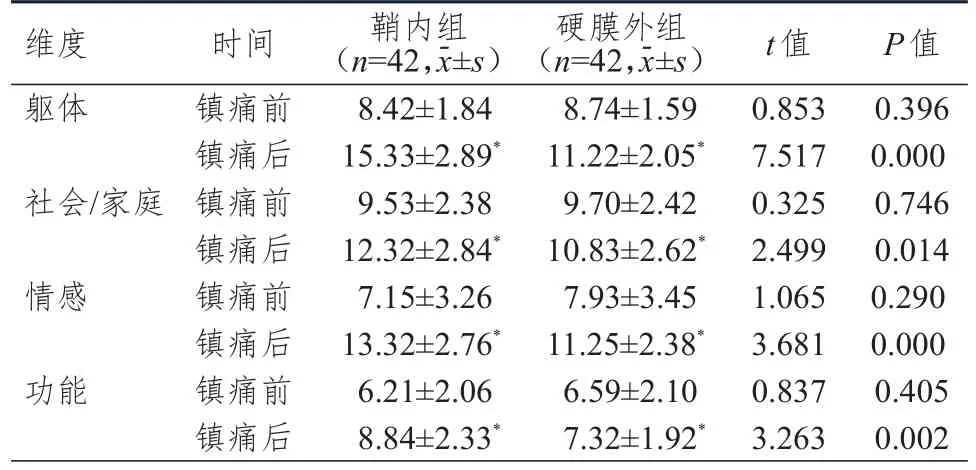
表4 镇痛前后两组患者FACT-G量表评分的比较
2.4 镇痛不良反应发生情况的比较
鞘内组患者不良反应总发生率为19.05%(8/42),明显低于硬膜外组的47.62%(20/42),差异有统计学意义(χ
=7.714,P
=0.005)。(表5)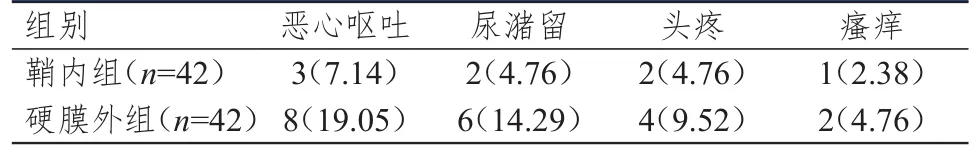
表5 两组患者镇痛不良反应发生情况[ n(%)]
3 讨论
癌性疼痛是影响肿瘤患者日常生活质量的重要因素之一,不仅伤害患者机体,还对患者情绪、生活自理能力、社交能力等造成严重影响,导致其整体生活质量不佳。现阶段肿瘤患者主要通过药物镇痛,临床常见镇痛方案为三阶梯止痛,其中吗啡作为中、重度疼痛治疗代表药物之一,虽具有良好的镇痛表现,但大量用药也会伴有多种药物不良反应。目前,为改善镇痛药物不良反应,癌痛给药方式除常规口服、静脉通道给药外,还衍生出多途径给药,硬膜外和鞘内注射作为其中两项,也受到较高的临床关注度。
本研究对鞘内注射与硬膜外注射吗啡治疗重度癌性疼痛的效果进行对比,发现使用鞘内注射吗啡给药后患者吗啡日用量明显低于硬膜外注射,并且在运动和静息两种状态下止痛效果也优于硬膜外注射,这与余慧青等研究结果基本一致,证明鞘内注射吗啡对重度癌性疼痛治疗效果优于硬膜外注射。吗啡作为阿片类药物主要作用于大脑皮质痛觉区,是经由脑脊液直接作用于脊髓、大脑,通过组织P物质与阿片受体结合,进而产生镇痛效果,故其在鞘内注射时能明显降低吗啡注射剂量,通过最小剂量发挥其镇痛功效。鞘内注射与硬膜外注射相比,可将药物经脑脊液直接作用于中脑导水管周围灰质,有效阻断疼痛信息传递,同时激活吗啡肽释放,进而发挥其中枢镇痛功效,并通过小剂量持续给药方式维持长期镇痛,获得较为理想的镇痛效果。
本研究还将重度癌性疼痛患者镇痛治疗后生活质量进行对比,发现使用鞘内注射吗啡患者FACT-G量表评分更高,且镇痛后不良反应发生率也更低,这可能是因鞘内注射吗啡剂量相对较小,其主要是通过脑脊液中的高浓度吗啡,扩大镇痛时间和功效,产生良好镇痛功效,进而改善患者日常生活质量。硬膜外注射吗啡作为常见止痛手段,吗啡直接作用于中枢呕吐化学受体敏感区,导致其镇痛后恶心呕吐发生率较高,同时随着吗啡用量增加,镇痛后不良反应发生率呈递增状态。因此,鞘内注射吗啡减小剂量后可在一定程度上降低不良反应发生率。
综上所述,重度癌性疼痛使用鞘内注射吗啡镇痛效果优于硬膜外注射,能在减小吗啡剂量的基础上提高镇痛效果,同时改善患者生活质量,在一定程度上减少药物不良反应。

