CSVD总负荷评分在急性缺血性卒中患者静脉溶栓中的应用价值
卓子良, 卓 颖, 聂志余, 尤年兴, 刘 晖, 赵宗波, 仲 伟, 张 秋
脑血管疾病仍然是导致死亡和功能残疾的主要原因[1]。静脉溶栓治疗是急性缺血性卒中(acute ischemic stroke,AIS)超早期最主要的措施。然而,不同患者对溶栓治疗的效果不尽相同,且临床转归难以预判。脑小血管病变可动态反应整个大脑的健康状态[2,3]。鉴于患者可能同时存在2~3种甚至更多亚型的CSVD,需要CSVD 作为一个整体评估其对AIS静脉溶栓治疗的影响[4]。前期研究发现[5],总CSVD评分预测急性缺血性卒中临床转归有一定价值,并有助于指导康复策略以改善预后。但该评分在亚组中的预测效能尚缺乏足够的验证分析。因此,本研究旨在进一步探讨总CSVD评分在不同严重程度AIS患者静脉溶栓中的应用价值。
1 资料与方法
本研究为回顾性研究。连续收集2016年3月-2020年1月188名就诊于常熟市第二人民医院神经内科接受阿替普酶静脉溶栓治疗的急性缺血性卒中患者。
1.1 入选标准 (1)符合2018中国急性缺血性卒中诊治指南[6]中急性脑梗死的诊断标准;(2)符合静脉溶栓治疗适应证并完成静脉溶栓的患者;(3)入院24 h内完善多模MRI检查[T1WI、T2WI、弥散加权成像(DWI)、FLAIR、磁敏感加权成像(SWI)]。排除标准:(1)存在静脉溶栓禁忌证;(2)入院1 w内有相关感染史(肺部感染、泌尿道感染等);(3)后循环梗死;(4)严重脏器功能不全者。
1.2 脑小血管病总体负荷判定标准 采用西门子公司3.0 T磁共振进行头部MRI检查,由经过培训的神经内科医师和影像科医师进行盲评。如有争议,协商达成一致。为了全面评估脑小血管病变情况,本研究纳入脑萎缩指标,CSVD总负荷评分为0~5分,总评分越高表示脑小血管病变程度越重。CSVD总负荷评分具体评分细则参考前期研究标准[5]。
1.3 主要结局事件的定义 在发病后(90±7)d时采用改良Rankin量表(mRS)对患者进行转归评估。mRS评分≤2分为预后良好;mRS评分≥3分为预后不良。

2 结 果
2.1 急性缺血性卒中患者静脉溶栓90 d预后基线资料 预后良好组与预后不良组比较:高血压、年龄>65岁、糖尿病、心房颤动、基线NIHSS评分、CSVD总负荷评分≥3分具有统计学差异(P<0.05);而在性别、高脂血症、OTT时间指标上无统计学差异(见表1)。

表1 脑小血管病变与AIS患者静脉溶栓90 d预后的基线资料
2.2 急性缺血性卒中患者静脉溶栓90 d预后的影响因素分析 多因素Logistic分析显示:糖尿病、吸烟、心房颤动、基线NIHSS评分、CSVD总负荷评分≥3分是AIS患者静脉溶栓90 d预后不良的独立危险因素(OR=2.828、9.396、8.160、1.379、5.448,P<0.05)(见表2)。

表2 脑小血管病变与AIS患者静脉溶栓预后的相关因素的多因素Logistic 回归结果
2.3 评分模型对AIS患者静脉溶栓后90 d预后的总体评估检验 CSVD总负荷评分在不同严重程度急性缺血性卒中患者静脉溶栓90 d预后的预测价值:当8≤NIHSS≤15时,C值:0.828(95%CI0.730~0.926,P<0.05),敏感度:94.10%;特异度:70.30%,提示CSVD总负荷评分对该人群有较好的预测效果(见图1)。Spearman相关分析中显示,当8≤NIHSS≤15时,该评分与90 d不良预后呈正相关、且相关性较强(r值为0.580,P<0.001)。但在NIHSS≤7及NIHSS≥16两组中,该评分的预测价值较差(C值<0.7)(见表3)。
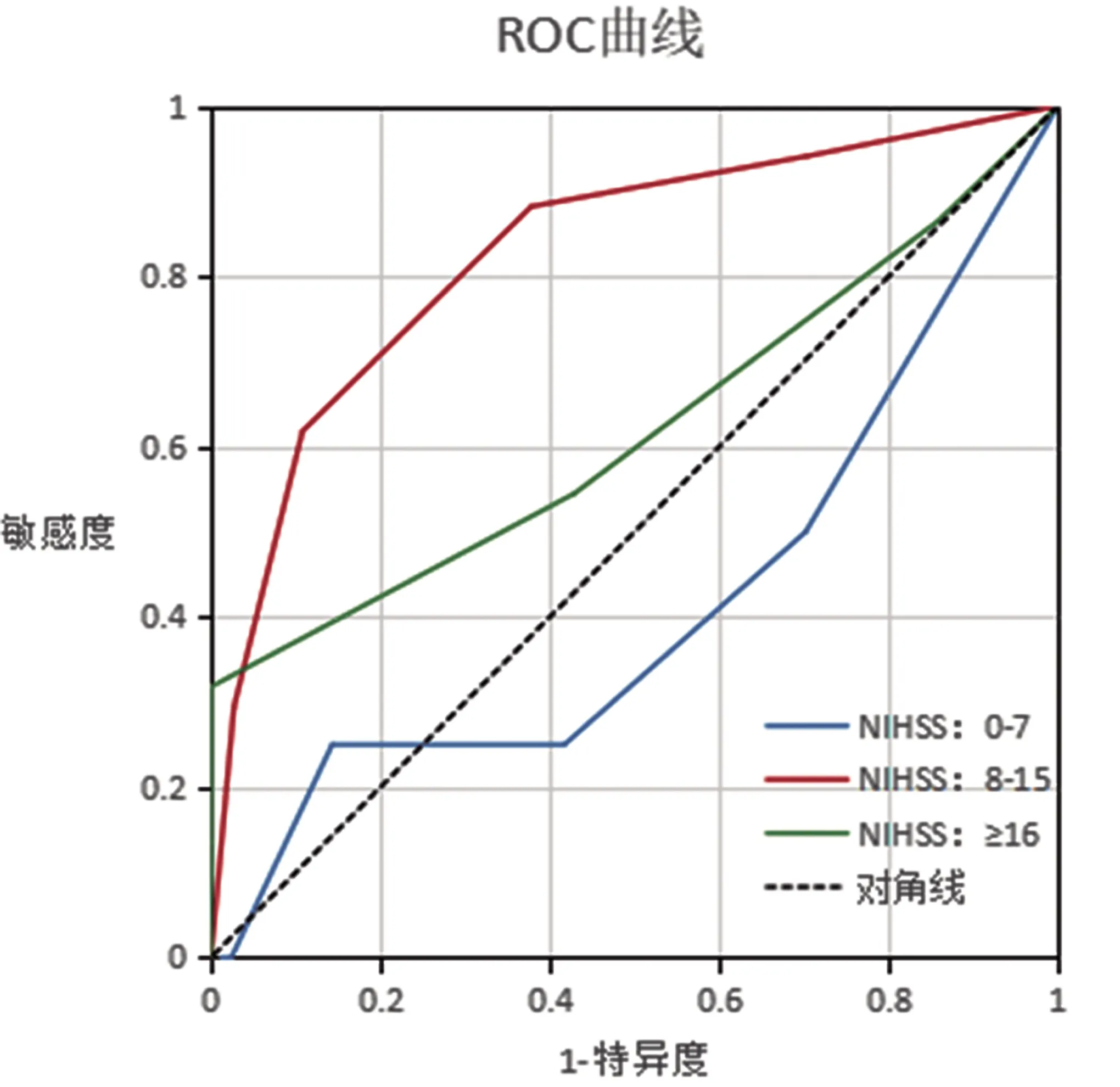
图1 CSVD总负荷评分对不同严重程度AIS患者静脉溶栓90 d预后预测效果的ROC曲线

表3 CSVD总负荷评分对不同严重程度AIS患者静脉溶栓90 d预后预测效果分析
3 讨 论
目前国内外学者广泛关注于脑小血管病变对急性缺血性卒中预后的影响。Lau[7]等发现CSVD总负荷评分与缺血性卒中复发率呈正相关;Arba 等研究显示[8]缺血性卒中患者其CSVD总评分2~3分与溶栓后不良转归率密切相关;霍颖超等[9]发现CSVD总负荷评分预测卒中后90 d预后的价值优于CSVD单项影像学表现(腔隙及WMH),其中同时有3种CSVD影像学表现对功能预后的负性影响最强。刘雪云等[10]在对静脉rt-PA溶栓人群分析发现该评分是预测转归的有效工具。本研究同样显示较高的CSVD负荷与静脉溶栓不良预后相关。
本研究发现部分患者临床转归与CSVD总负荷评分不匹配,这意味着影响AIS患者静脉溶栓治疗预后的因素有很多,例如年龄、基线NIHSS评分、糖尿病、吸烟、房颤等。通过进一步对卒中的严重程度进行分层分析发现,当NIHSS评分≤7或≥16时,CSVD总负荷评分并不能良好预测AIS患者静脉溶栓90 d预后。而当NIHSS评分处于8~15分时,CSVD总负荷评分对静脉溶栓90 d预后具有良好预测价值。
卒中的功能修复涉及广泛的神经网络,通过替代受损的结构和建立新的神经网络以改变功能受损状态。然而,严重CSVD常常会影响神经网络、血脑屏障、脑血管自动调节能力及侧支循环代偿功能[7,11]。与非轻型缺血性卒中患者相比,轻型缺血性卒中具有发病年龄相对轻、心房颤动比例低、责任血管狭窄程度轻等特点[12]。其TOAST分型主要为小动脉闭塞型,其发病机制主要与穿支动脉近端的粥样硬化、穿支动脉远端的脂质玻璃样变、小栓子堵塞穿支动脉相关,缺血区域较为局限[13]。其次,因其致残程度低,早期康复训练能够取得良好效果,所以总体预后较好。
而对于严重的卒中患者,大多数累及大血管导致侧支循环建立不良。Flores等[14]对发病4.5 h内的AIS患者进行卡尔加里侧支循环评估量表评分发现,恶性大脑中动脉梗死较非恶性大脑中动脉梗死患者相比,该评分更低,其造成的缺血范围更广。同时,由于大面积脑梗死患者瘫痪程度重、易合并卒中后并发症(例如:肺部感染、压疮、泌尿道感染等)、且血管条件差,这些情况可能与恶性大脑中动脉梗死的不良预后密切有关。其次,恶性脑梗死发生发展中涉及多种细胞因子作为炎症介质参与缺血性级联反应。研究发现血浆基质金属蛋白酶组织抑制剂-1(TIMP-1)、酶裂解的细胞角蛋白-18(CCCK-18)、P物质浓度、丙二醛、可溶性CD154及半胱氨酸蛋白与恶性脑梗死患者30 d不良预后显著相关[15,16]。多种因素互相作用使得脑小血管病变对恶性脑梗死预后的影响有限。
综上所述,CSVD总负荷评分对AIS静脉溶栓患者临床转归具有一定的预测价值,在中重度患者中的应用价值最高。本研究尚存在一些不足之处:(1)本研究是回顾性单中心研究,样本量较小;(2)没有包括一些潜在的混杂因素、脑梗死体积、卒中后二级预防及后续康复和护理等情况;(3)需要延长随访时间,探究该评分模型对远期预后的预测价值。

