X线摄影与超声检查对婴幼儿发育性髋关节发育不良的诊断价值
魏世荣,刘霞,刘广禄,范晓娟,吕娟萍,侯芳妮
1.宝鸡市妇幼保健院超声医学科,陕西 宝鸡 721000;2.西安医学院附属宝鸡医院超声医学科,陕西 宝鸡 721006
发育性髋关节发育不良(developmental dysplasia of the hip,DDH)是一类在新生儿和婴幼儿非常常见和最重要的髋关节疾病,包括从轻微的髋关节不稳定抑制到髋关节完全性脱位等一系列的病变[1]。DDH发病率在不同的国家、地区差异较大,我国报告其发病率为0.9‰~3‰,男女性别比为1∶5.36[2]。DDH早期缺乏典型的临床表现和症状,诊断较为困难,且有大量的新生儿及婴幼儿因为未得到及时的诊治而造成了疾病的延误导致发展为晚期病例。该病随着患儿年龄的增长而加重,且治疗难度进一步上升,预后也会越来越差。因此,DDH的早期诊断具有重大的临床意义,尤其是各种影像学检查在本病的筛查、诊断中具有不可替代的价值[3]。X 线检查具有快速、简便的特点,可较好地对骨与关节显像,但是其对软骨及软组织的成像欠清晰,且仍然存在放射损伤等不足[4]。近年来,超声检查技术在婴幼儿多种疾病的诊断中均有了较大的发展,逐渐应用于DDH 的诊断,加之具有经济、无辐射、可重复性好等优势,临床上对其的重视程度也越来越高[5]。本研究对比分析X线检查与超声检查在婴儿(≤6 个月)发育性髋关节发育不良中的诊断价值,现报道如下:
1 资料与方法
1.1 一般资料 选择宝鸡市妇幼保健院2017 年1月至2020年12月期间临床确诊为DDH的45例患儿为研究对象。纳入标准:①年龄≤6个月;②符合发育性髋关节发育不良的相关诊断标准[6],且由专业小儿骨科医师诊断;③均行X线检查与超声检查意。排除标准:①合并髋关节畸形及其他小儿骨科疾病;②合并先天性心脏病、肝功能不全的患儿。45 例患儿中男性18 例,女性27 例;年龄2~6 个月,平均(4.45±1.11)个月;共56个髋关节发育不良,34个髋关节发育正常。本研究经医院伦理委员会批准,所有患儿家属均同意并签署知情同意书。
1.2 检查方法
1.2.1 超声检查 患儿均接受超声检查,仪器为飞利浦EPIQ 7C 彩色多普勒超声诊断仪,选择L1 2~5 MHZ 的超声探头,由接受过婴儿Graf 法[7]检查专业培训的超声医师进行检查操作,并使用自带DDH 诊断软件进行分析。患儿取侧卧位,保持髋关节及膝关节屈曲,将探头放置在患儿的大转子上,仔细观察髋臼形态,超声图像上进一步观察髂骨、关节囊、盂唇以及股骨头、股骨颈骺板、髋臼窝内髂骨下缘等一系列结构。在髋关节的冠状切面做三条线即软骨髋臼盖线、基线和髋臼盖线,测量α角(髋臼盖线和基线之间的夹角)、β角(软骨髋臼盖线和基线的夹角),均测量两次并取平均值进行记录。α角>60°、β角<55°则判断为髋关节正常,其中Ⅱa型(<3个月)也判断为正常,其余各型则可诊断为DDH。Graf分型标准见表1。

表1 Graf分型
1.2.2 X线检查 患儿取前后仰卧位,双下肢分开并保持内旋,均拍摄骨盆平片,由专业医师测量髋臼指数,如>30°则可诊断DDH;进一步观察兴登线(Shenton 线),即沿着闭孔上缘进行划线一直向外侧延伸并连接股骨颈内侧,如该线是一个连续的抛物线则为正常,如此线弧度不正常及连续性中断则诊断髋关节脱位;观察患儿股骨头骨骺的位置,如果位于Perkin 方格内下象限则为正常,但是在外下象限为髋关节半脱位,位于外上象限则为完全脱位。
1.3 统计学方法 应用SPSS19.0 统计软件进行数据分析,率的比较采用χ2检验,并使用Kappa检验不同诊断方法的一致性,其中0.81~1.00、0.61~0.80、0.41~0.60、2.21~0.40、0.00~0.20 分别为完全一致、基本一致、中等一致、一般一致、轻度一致,以P<0.05 为差异有统计学意义。
2 结果
2.1 超声和X 线检查对DDH 的诊断符合率比较 56个DDH髋关节中,X线检查诊断符合者41个,诊断符合率为73.21%(41/56),而超声检查诊断符合者48 个,诊断符合率为85.71% (48/56)。超声检查诊断DDH的符合率虽然略高于X线检查,但是二者比较差异无统计学意义(P>0.05)。典型X线图像及超声图像见图1和图2。
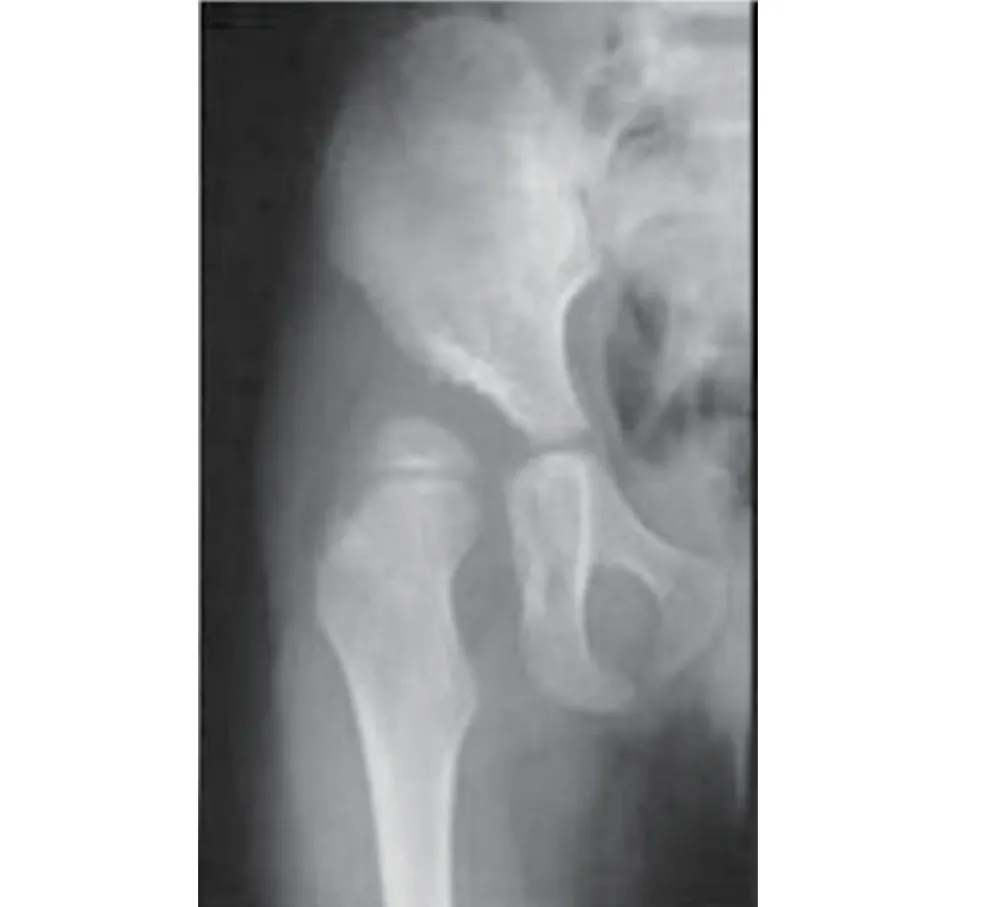
图1 X线显示髋关节半脱位
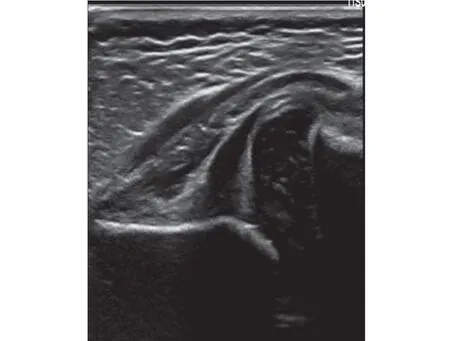
图2 超声显示髋关节半脱位
2.2 超声和X 线检查对DDH 的诊断一致性比较 对X 线和超声检查结果采用Kappa 检验比较,Kappa 值为0.782,即两种检查方法的结果基本一致,见表2。
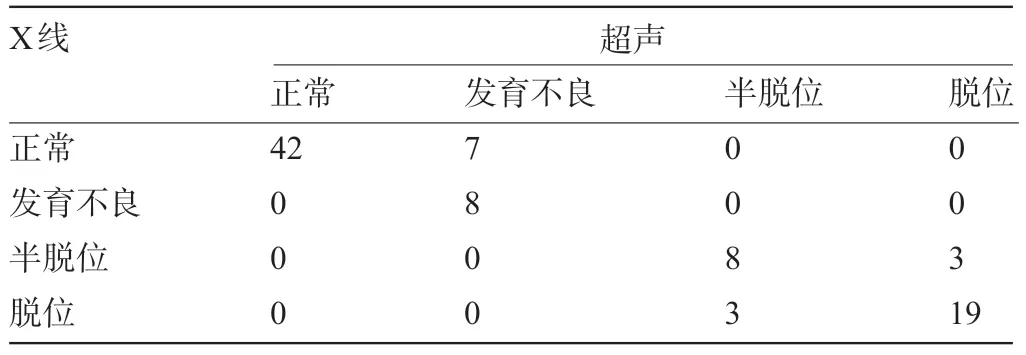
表2 超声和X 线对DDH的诊断一致性比较(个)
3 讨论
发育性髋关节发育不良的发病因素复杂,既往认为主要是先天原因导致,曾将其命名为先天性髋关节发育不良。但是随着对DDH 发病机制研究的不断深入,目前认为本病主要与遗传基因改变关系最为密切,且涉及到雌激素、机械因素、髋关节囊和韧带出现松弛及环境等多种因素的共同影响[9-10]。DDH需要早期诊断、早期治疗,有研究报道指出,在不能得到及时治疗的DDH 患儿中,其预后良好率仅为28%,41%的患儿在随访30~40 年时发展为发生退行性髋关节病,且有11%~14%的患儿行髋关节术融合或置换术治疗[11]。DDH患儿的体格检查可出现会阴部不同程度的变宽以及臀纹(或大腿纹)不对称等异常表现,但是仅靠体检进行诊断的假阴性率和假阳性率较高,并且检查准确性与检查者的经验水平关系密切,仅具有一定的参考价值。CT 及磁共振对DDH具有较好的诊断价值,可以对髋关节、软骨及软组织进行清晰的显示,不过CT电离辐射较大,二者的花费及对患儿检查配合度的要求较高,并未在婴幼儿髋关节的普查中获得广泛应用[12-13]。
X 线检查是临床上普及率最高的检查方法之一,且操作简单、费用低廉,是最常用的髋臼发育情况评估检查手段[14]。不过对于婴幼儿而言,X 线检查不可避免的存在一定的电离辐射危害,且该检查对婴幼儿髋关节中软骨成分显示欠准确,限制了其临床应用。超声检查具有无创、设备要求低、敏感性高等优点,在检查过程中可以对髋关节的形态和结构进行动态观察,对髋臼形态的变化进行精确的测量,因而在国外已经普遍应用于婴幼儿DDH 的早期诊断[15]。有研究表明,超声检查对髋关节异常具有较高的敏感度和特异度,其在盂唇以及圆韧带变化的诊断效果上甚至与髋关节造影相当,且不需要进行麻醉及造影剂注射,因此更容易被患儿家属接受[16]。此外,超声检查优于X 线和CT 的地方还包括可以清晰显示髋关节软骨及组织结构关系。本研究对比了超声和X 线对DDH的诊断符合率,发现X 线检查诊断符合的有41 个髋关节,而超声检查诊断符合的有48 个,超声检查诊断DDH的符合率虽然略高于X线检查,但是二者比较差异无统计学意义(P>0.05);不过进一步的Kappa 检验比较,Kappa 值为0.782,即两种检查方法的结果基本一致。分析其原因,对于年龄在6 个月以下的婴幼儿来讲,其股骨的近端软骨和髋臼主要成分是软骨,超声由于其具有界面成像原理,对于软组织的穿透力较强而可以较好地显示软骨结构,而X线对于软骨体显影的能力较差,因此超声对于婴幼儿DDH诊断符合率稍高[17-18]。但是X 线检查仍可通过多种方法对DDH进行综合诊断,包括测量髋臼指数、观察兴登线形态,以及股骨头骨骺与Perkin 方格的位置关系等。对于诊断较为困难的婴幼儿DDH,可以联合两者检查方法以避免各自的不足,发挥协同作用而提高诊断价值。
综上所述,X 线检查与超声检查与均是婴幼儿DDH 的有效诊断方法,两者检查结果基本一致,临床上可根据实际情况对检查方法进行合理选择。

