生物工程角膜治疗真菌性角膜炎的临床效果▲
林 莉 王 宁 肖 丹
(四川省遂宁市中心医院眼科,遂宁市 629000,电子邮箱:412277297@qq.com)
真菌性角膜炎是由致病真菌感染引起的化脓性角膜炎,是严重的致盲性眼病之一。近年来,随着临床上抗生素和糖皮质激素的广泛使用,以及眼科诊断水平的不断提高,真菌性角膜炎的发病率呈现不断上升的趋势[1]。多数真菌性角膜炎患者发病前可能存在植物创伤史,而我国是以农业为主的国家,因真菌性角膜炎而致盲的患者人数不容小觑。目前治疗真菌性角膜炎尚缺乏广谱、高效的抗真菌药物[2-5],病灶愈合缓慢。对于药物治疗无效的真菌性角膜炎患者,及时进行手术治疗是挽救眼球和保住视力的有效手段。在感染尚未到达角膜全层的情况下,尽早地施行板层角膜移植手术可以缩短病程、缓解症状,同时并发症发生率较低[6]。脱细胞猪角膜基质是由我国多位专家自主研发的一种新型角膜材料[7],在缺少人角膜供体的情况下,我们使用生物工程角膜施行板层角膜移植手术治疗15例真菌性角膜炎患者,现报告如下。
1 资料与方法
1.1 临床资料 选择2016年12月至2020年4月我院诊断为真菌性角膜炎的患者15例(15眼),其中男9例,女6例,年龄44~83(63.8±10.8)岁,病程3~180 d,中位病程20 d,角膜病灶直径4~7(5.3±0.9)mm;发病前有植物外伤史5例;合并2型糖尿病2例,合并高血压1例;继发于病毒性角膜炎1例。所有患者入院后根据病史及临床表现,并经角膜刮片镜检发现真菌菌丝或孢子后明确诊断。纳入标准:术前行眼前节光学相干断层扫描技术(anterior segment optical coherence tomography,AS-OCT)结合超声生物显微镜检查,角膜感染病灶未累及角膜后弹力层,裂隙灯检查未见前房明显积脓,B超显示术眼玻璃体腔内未见明显异常回声,术前术眼矫正视力在0.1以下。排除标准:(1)角膜全层感染或已发生穿孔者;(2)角膜病灶直径≤4 mm,病灶靠近角膜缘者;(3)神经麻痹性角膜溃疡合并的真菌感染者;(4)中重度干眼症、睑裂闭合不全等眼表疾病及免疫性全身疾病者。本研究通过我院医学伦理委员会审核,所有患者均对本研究知情同意。
1.2 手术方法
1.2.1 术前准备:所有患者术前均使用5%那他霉素滴眼液(爱尔康公司)或自配的1%伏立康唑滴眼液点眼(1~2 h/次),口服伊曲康唑(成都倍特药业有限公司;2粒/次,1次/d)常规抗真菌治疗。其中,14例患者抗真菌治疗1周以上,角膜溃疡未见修复,另1例患者在使用抗真菌药物治疗3 d后病情进展,角膜溃疡加深扩大。所有患者经沟通后,同意使用生物工程角膜材料进行手术,并签署手术知情同意书。
1.2.1 手术供体材料:生物工程角膜材料购自深圳艾尼尔有限公司,为脱细胞猪角膜基质。
1.2.2 板层角膜移植手术:所有患者均采用2%利多卡因与0.75%丁哌卡因(体积比为3 ∶2)的混合液5 mL行眼球后阻滞麻醉。使用开睑器开睑,3-0黑丝线悬吊上下直肌,固定眼球。使用超过角膜病灶边界至少0.5 mm的一次性角膜环钻钻切植床达角膜3/4厚度。采用手法湿剥的方法,逐层剖切角膜,直至角膜植床完全透明,确保剩下的角膜基质干净、无真菌感染,同时,每次剖切前均使用氟康唑溶液冲洗植床,并保证无植床穿孔。完成植床制作后,使用相同大小的一次性角膜环钻钻切生物角膜植片,经林格氏液复水约半分钟后,可见角膜植片变软,直至角膜植片呈半透明状态时将其取出。用10-0尼龙线将植床与植片间断对位缝合16针,将角膜植片固定于角膜植床上。术中需注意确保角膜植片低于角膜植床,否则角膜上皮难以覆盖角膜植片,可能出现角膜植片延迟愈合或角膜植片溶解,导致手术失败[8]。术后将切除的病变角膜组织送病理学检查。
1.3 术后处理 术后患者继续给予5%那他霉素滴眼液或自配的1%伏立康唑滴眼液局部点眼,4次/d,连续治疗1个月,同时继续口服伊曲康唑(用法同术前),总疗程(包括术前使用的时间在内)3周。术后5 d加用他克莫司滴眼液(日本千寿制药株式会社),3次/d,以预防角膜移植排斥反应,逐渐减量维持用药至术后6个月以上。在术后1个月随访时,15例患者均未发现真菌感染复发,加用妥布霉素地塞米松滴眼液(爱尔康公司)点眼,4次/d,逐渐减量至术后3个月停药。为促进角膜植片与角膜植床的愈合,减轻患者因植片上皮缺损,植片与植床愈合前存在的眼部畏光、流泪等刺激症状,所有患者从术后3 d开始佩戴角膜绷带镜(博士伦,纯视,含水量36%),24 h持续佩戴,用药时不需取下,每两周更换一次,至术后1个月。
1.4 术后随访 术后每天在裂隙灯下观察患者角膜植片上皮修复及眼部感染控制情况,当内角膜植片完全上皮化,眼部感染控制,没有真菌感染复发时患者可出院。出院后1周返院进行第一次门诊复查,术后前3月内每2周门诊随访1次,3月后每1个月门诊随访1次,直至术后6个月,其间观察有无真菌感染复发迹象。随访时如发现有缝线松动,可于术后1个月逐步拆除松动的角膜缝线,一般于术后3~6个月完全拆除角膜植片缝线。
1.5 观察指标 在住院及门诊随访复查时,所有患者均进行裂隙灯检查、角膜荧光素钠染色、视力检查、AS-OCT检查。裂隙灯下观察植片透明度、角膜有无新生血管长入、有无感染复发或移植排斥反应,并拍照记录。真菌感染复发的标准:术后患者疼痛、畏光等刺激症状加重,植床出现灰白色真菌浸润病灶,角膜植片、植床水肿加重。角膜荧光素钠染色判断角膜植片上皮愈合情况。同时,记录患者眼部充血、自觉症状改善情况。眼部充血分为4个等级,充血(-)记为0分,充血(+)记为1分,充血(++)记为2分,充血(+++)记为3分;患者自觉症状包括畏光、流泪、异物感、疼痛、睁眼困难等,完全没有症状记为0分,仅有轻度的症状记为1分,严重眼痛伴睁眼困难记为3分,介于1分与3分之间的症状记为2分。以上检查均由同一医生完成。
1.6 统计学分析 采用SPSS 23.0软件进行统计学分析。计数资料用[n(%)]表示;计量资料以(x±s)表示,比较采用配对t检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 15例真菌性角膜炎患者术后早期(术后1月内)恢复情况 本研究15例(15眼)真菌性角膜炎患者中,有10例(10眼)术中切除的角膜病变组织病理学检查提示可见真菌,其余5例(5眼)病理学检查时未查见真菌,不排除术中角膜切片取材时未取到有真菌存在的角膜而导致结果假阴性的可能。通过角膜荧光素钠染色观察,所有患者在术后4~7 d内上皮完全覆盖角膜植片。所有患者术后1~2周眼部充血逐渐减轻,自觉症状得到缓解,见表1。裂隙灯下观察可见,术后1周角膜植片呈现灰白色混浊水肿,不似人角膜供体早期即可透明,但随着炎症反应减轻,角膜水肿逐渐消退,角膜植片逐步透明,于术后1个月左右,角膜植片基本恢复至透明状态。
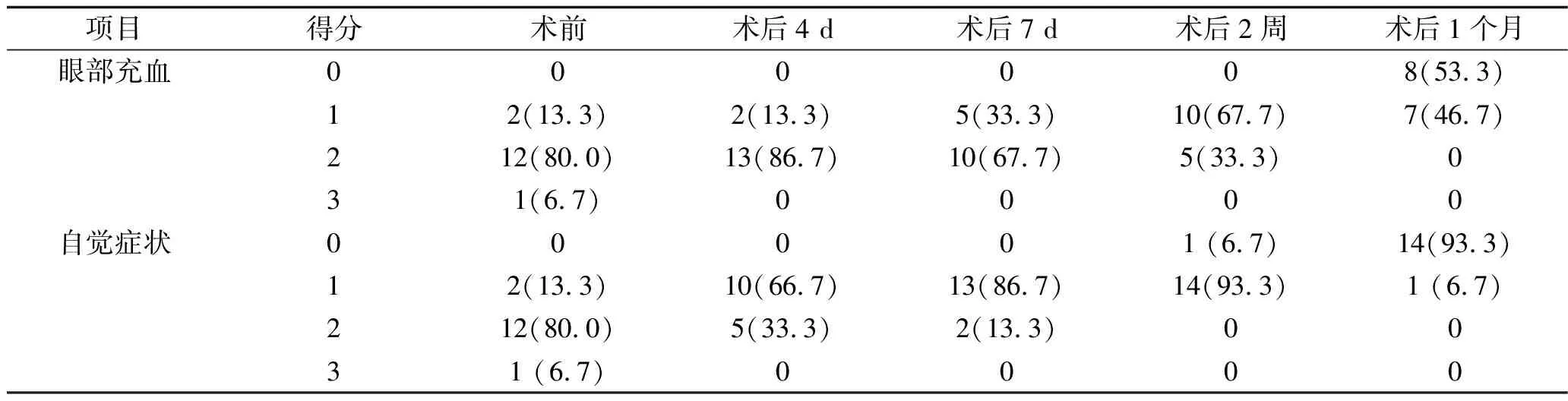
表1 板层角膜移植术前术后评分[n(%)]
2.2 15例真菌性角膜炎患者术后远期效果及并发症发生情况 15例真菌性角膜炎患者术后角膜感染均得到控制,术后随访时间3~43个月,中位随访时间13个月,在随访期间内均无感染复发。3例角膜植片较大且偏中心者,术后1个月开始于靠近角膜缘处的植片内有新生血管长入,植片轻度混浊水肿,经加用妥布霉素地塞米松滴眼液点眼抗感染治疗后,角膜植片水肿消退,逐渐恢复透明,新生血管逐渐退缩,未能完全消失,但不影响视力及植片透明度。在术后远期的随访期间,14例角膜植片维持在基本透明状态,另1例患者在角膜植片上皮愈合后,于术后2个月时反复出现角膜植片上皮缺损,角膜植片发生溶解,检查未发现有真菌感染复发迹象,虽行结膜瓣遮盖手术治疗,但未能控制角膜植片溶解,该例患者角膜植片完全溶解后,上皮覆盖角膜植床,角膜溃疡瘢痕愈合。典型病例的眼前节裂隙灯照相情况和AS-OCT检查图像见图1、图2。

图1 典型病例的眼前节裂隙灯照相情况

图2 真菌性角膜炎的AS-OCT检查图像
2.3 15例真菌性角膜炎患者手术前后的视力比较 以最后1次复查随访的矫正视力为术后视力。其中1例角膜植片溶解的患者术前、术后视力无变化,其余14例(14眼)术前、术后最佳矫正视力分别为(0.03±0.05)、(0.34±0.11),术后最佳矫正视力高于术前(t=8.281,P<0.001),有2例患者术后最佳矫正视力可达0.5。
3 讨 论
真菌性角膜炎的药物治疗以滴用抗真菌眼药水局部治疗联合口服抗真菌药物全身治疗为主[2]。但目前临床上抗真菌滴眼液穿透性差,缺乏有效的广谱抗真菌药物,而且全身应用抗真菌药物毒副作用较大。对于药物治疗效果不佳的患者,如果延长药物治疗疗程,有可能导致真菌向角膜深部生长,甚至可能侵入眼内,出现角膜溃疡扩大,角膜浸润灶加深,合并前房积脓或眼内感染。对于此类患者,传统的观念认为穿透性角膜移植手术是保住患者眼球和复明的有效手术方式[9],但急性炎症期施行穿透性角膜移植手术,术后炎症反应严重,使得房角、瞳孔粘连,可导致眼压升高,继发青光眼,眼痛症状明显,且发生并发性白内障、葡萄膜炎、移植排斥反应的可能性大[10-11]。此外,在没有新鲜人角膜材料的情况下,很多患者因为错过手术最佳时机而没能保住眼球。随着成分角膜移植观念的推广,越来越多的角膜病治疗倾向于板层角膜移植手术[12]。在真菌感染尚未累及角膜全层而药物治疗又未能取得较好疗效时,可考虑选择板层角膜移植手术,既可缩短病程,减轻患者的经济负担,又避免了穿透性角膜移植手术的风险[13-14]。
谢立信等[15]研究表明,真菌在角膜内的生长有3种形式:(1)表层型,即水平生长型。真菌在角膜的表层生长,角膜中央为坏死组织,而角膜内层完全正常,表现为角膜表层的病灶,水肿较轻,病灶范围大,病程缓慢,一般没有卫星灶或免疫环。(2)局灶型,即板层生长型。真菌在角膜病灶区域垂直和水平生长,一般没有伪足,为单个的病灶。(3)弥散型,即垂直和斜形生长型。此种感染最为严重,角膜全层均可见真菌,多伴有伪足、卫星灶及前房积脓。史伟云等[13]认为,表层型真菌性角膜炎是行板层角膜移植手术的最佳适应证,而局灶型真菌性角膜炎需要根据病灶的深浅来决定手术方式,病灶局限在角膜中浅层的患者可行板层角膜移植手术;弥散型真菌性角膜炎因真菌向垂直方向生长,在病变的早期即可能穿透角膜进入前房,故采用板层角膜移植手术需要慎重考虑。
目前,全世界都面临着人角膜供体材料短缺的问题。如果能找到人角膜供体的替代物,将显著地提高角膜病患者保住眼球、恢复视力的机会。生物工程角膜作为人角膜的替代物,移植覆盖于角膜病变缺损区域,可起到物理性覆盖、隔离和保护创面的作用,同时可以促进角膜上皮再生和基质合成,逐渐与受者自身的角膜组织整合为一体,随着受者角膜神经纤维的长入,最终其结构与功能与正常角膜组织相似,起到与人角膜材料相同的作用[7,16]。本研究使用的生物工程角膜为脱细胞猪角膜基质,取材于猪眼角膜,经病毒灭活与脱细胞等工艺制备而成,是猪角膜的细胞外基质,主要成分为胶原蛋白,保留了天然角膜的前弹力层和部分基质层。因为生物工程角膜不含有角膜内皮细胞,不能行穿透性角膜移植手术,但可以作为角膜基质支架,移植于内皮细胞功能正常的患者,填充角膜缺损区。在缺乏人角膜供体,而又急需通过角膜移植手术来控制真菌感染的情况下,可使用生物工程角膜植片作为人角膜材料的替代品进行手术。但需要注意的是,行板层角膜移植手术时,剖切范围一定要超过全部病变角膜,一旦有病灶残留,术后极易出现真菌感染复发。本研究中,15例患者术后均未见感染复发的情况,这可能与手术剖切范围密切相关。同时,Zhang等[16]研究发现猪角膜不易被真菌侵袭,这也许是生物工程角膜不同于人角膜供体的地方。本研究随访期间,有1例患者因角膜上皮愈合不良,最终发生角膜植片溶解,但该患者眼部感染得到控制,病情稳定,为患者等待新鲜人角膜材料再次行角膜移植手术争取了时间。这说明即使在角膜上皮完全覆盖之后,仍可能出现角膜上皮的反复脱落,治疗不及时可能导致角膜植片的溶解,这也是生物工程角膜与人角膜供体的差异之处。本研究中其余14例患者的角膜植片都维持在基本透明的状态,达到和人角膜材料相似的效果,不仅为患者保住了眼球,视力也较术前不同程度地提高。此外,15例患者术后均佩戴角膜绷带镜,促进了角膜植片与植床的愈合,保护上皮的完整性,同时维持眼表泪膜稳定,有利于生物工程角膜植片的修复[17]。
然而本研究病例数较少,随访时间较短,手术的长期效果需要进一步观察。同时,在后期的研究中需要增加病例数,争取拓宽生物工程角膜的手术适应证,以发现生物工程角膜的其他用处,为更多的角膜盲患者带来复明的希望。
综上所述,生物工程角膜是目前一种新型的组织工程学角膜材料,脱细胞猪角膜基质用于板层角膜移植手术,治疗感染未达角膜全层、内皮功能正常的真菌性角膜炎患者安全、有效。在药物治疗无效或偏中心、大范围的浅中层真菌感染,在缺少人角膜供体的情况下,采用生物工程角膜进行治疗是一种有效的治疗真菌性角膜炎的方法。

