MTHFR基因多态性对先兆流产血栓前状态及妊娠结局的影响
陈跃,孔万仲
(温州市中医院,浙江 温州 325000)
先兆流产发生率约20%,流产率是正常人群的2.6倍,17%患者存在并发症[1-2],并可能伴血栓形成倾向,呈现血栓前状态,可使子宫胎盘局部组织血管形成微血栓,影响血流供应,造成胚胎血氧供应缺乏,最终可导致流产[3]。新近研究发现,5,10-亚甲基四氢叶酸还原酶(MTHFR)基因677位的C/T位点突变与凝血状态的改变具有一定的相关性[4],作为Hcy和叶酸代谢的关键催化酶,当其C/T位点发生突变,由野生C等位基因向突变T等位基因转变时,会引起酶催化活性的下降,导致甲基化的异常及血清同型半胱氨酸Hcy升高[5],继而可导致血栓前状态,出现不良妊娠结局[6]。本研究通过分析先兆流产孕妇凝血相关指标与MTHFR基因位点突变对妊娠结局的影响,为早期预测先兆流产孕妇发生妊娠丢失的风险提供科学依据。
1 资料与方法
1.1 一般资料 选择2018年1月-2019年7月本院接受诊治的先兆流产患者511例,均符合先兆流产的诊断标准[1],年龄 19-46 岁,平均(30.9±4.9)岁。排除标准:(1)生殖器官解剖学异常;(2)家族遗传病史;(3)激素水平异常;(4)自身免疫性抗体阳性;(5)抗磷脂抗体阳性;(6)有VTE病史或病例资料不全者;(7)染色体核型异常;(8)2周内服用过抗凝或对纤溶系统有影响的药物。根据妊娠结局分为顺利分娩组 (妊娠维持至足月生产或虽早产但胎儿存活)404例和不良妊娠组(稽留流产、生化妊娠或异位妊娠)107例。其中,不良妊娠组稽留流产78例,生化妊娠17例,异位妊娠12例。两组孕龄、孕周比较差异均无统计学意义(均P>0.05),详见表1。本研究经医院伦理委员会批准,且患者知情同意。
表1 两组一般资料比较(±s)

表1 两组一般资料比较(±s)
组别 n 孕龄(岁) 孕周(周)顺利分娩组 404 30.7±4.8 5.9±2.7不良妊娠组 107 31.7±5.4 5.5±2.7
1.2 方法
1.2.1 凝血相关指标 采集孕妇空腹外周血分装于普通枸橼酸钠抗凝管、EDTA抗凝管和普通生化促凝管中各一支,分别检测两组D-二聚体(D-D)、凝血酶时间(TT)、纤维蛋白原(Fbg)和 Hcy。 (1)DD检测。 取普通枸橼酸钠抗凝管离心乏血小板血浆,采用胶乳颗粒浊度免疫分析法检测,由积水医疗科技有限公司提供的仪器配套D-D试剂,仪器为积水Coapresta2000血凝仪,2小时内完成检测。(2)TT与Fbg检测。取普通枸橼酸钠抗凝管离心乏血小板血浆,采用磁珠凝固法检测,由法国STAGO公司提供的仪器配套试剂,仪器为法国STAGO STA COMPACT全自动血液凝固分析仪,2小时内完成检测。(3)Hcy检测。取普通生化促凝管离心后的血清,采用循环酶法检测,由浙江伊利康生物技术有限公司提供同型半胱氨酸测定试剂盒,仪器为罗氏Roche cobas c701全自动生化分析仪。
1.2.2 亚甲基四氢叶酸还原酶基因677 C/T 取EDTA抗凝管全血,采用PCR-荧光探针法检测,DNA的提取采用天根生物公司人外周血DNA提取试剂,反应液由天根生物公司配套PCR缓冲液、探针液组成,扩增仪器为上海宏石SLAN-96P。天根生物公司配套PCR扩增探针序列:FAM探针:5’-FAM-AGGTGTCTGCGGGAGTCGATTTC-TAMARA-3’VIC 探针:5’-VIC-AGGTGTCTGCGGGAGCCGATTTC-TAMARA-3’。
1.3 统计学处理 采用SPSS19.0统计软件进行统计分析。计数资料以百分率表示,采用χ2检验;本研究计量资料属于非正态分布,用M (Q1,Q3)表示,采用非参数检验。
2 结果
2.1 凝血相关指标 按妊娠结局分组比较孕妇凝血相关指标,顺利分娩组血清Hcy、血浆D-D水平较不良妊娠组低,差异有统计学意义(P<0.05)。详见表2。
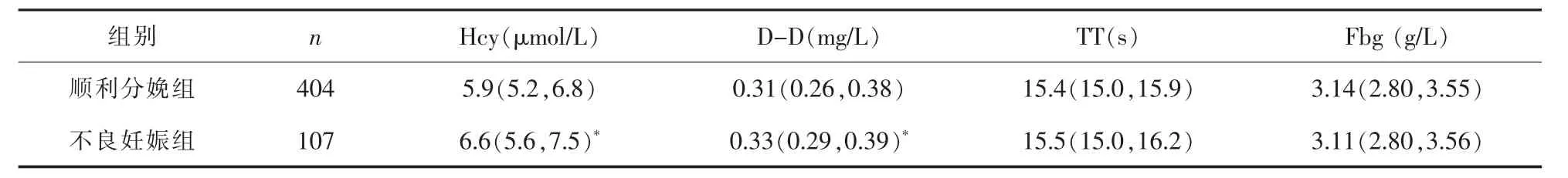
表2 两组凝血相关指标比较[M(Q1,Q3)]
2.2 MTHFR C677T基因多态性 107例不良妊娠组稽留流产78例中TT型15例,生化妊娠17例中TT型5例,异位妊娠12例中TT型5例。不良妊娠组TT基因型所占比例较顺利分娩组高,差异有统计学意义(P<0.05),CC、CT基因型两组比较差异无统计学意义(P>0.05)。 详见表 3。
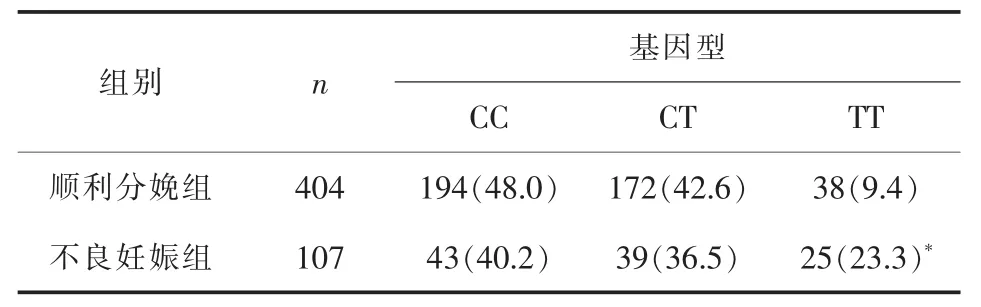
表3 两组MTHFR C677T基因多态性比较 [n(%)]
3 讨论
先兆流产的发生受环境,饮食和遗传的共同影响,可伴随并发症,其中血栓前状态的形成对孕妇继续妊娠产生消极作用,可使子宫胎盘局部组织血管形成微血栓,影响血流供应,造成胚胎血氧供应缺乏,严重则可导致流产,进一步可使凝血和纤溶系统间平衡受到破坏,凝血系统功能障碍,增加孕妇流产及产后出血风险,甚至危及孕妇生命。而先兆流产血栓前状态的形成与凝血功能异常密切相关,通过对凝血相关基因进行筛查可早期预测风险,进行必要干预,降低遗传因素对先兆流产孕妇发生凝血障碍的影响。
本研究将顺利分娩组和不良妊娠组血清Hcy水平和血浆D-D水平进行比较,两指标在顺利分娩组中较不良妊娠组中偏低(P<0.05)。说明血清Hcy水平升高与不良妊娠有关,Hcy可以通过减弱蛋白激酶C的活性来降低对凝血相关因子的灭活;Hcy也可以促进纤维蛋白与脂多糖A的结合,抑制内皮细胞与纤溶酶原激活物结合,造成内皮纤溶活性的破坏及血管内皮损伤,引起凝血—抗凝系统异常,促进凝血及血栓的形成[7]。D-D水平作为交联纤维蛋白的降解产物,升高往往提示机体血液处于高凝或纤溶亢进状态,是血栓或血栓前状态形成的标志之一[8],与不良妊娠同样具有相关性。所以两指标升高都可能提示凝血状态和血栓形成方面存在异常情况,可引起机体高凝状态及导致不良妊娠结局。
Caldeira等[9]研究表明,血Hcy水平与MTHFR C677T基因型之间存在差异,其中突变纯合子(TT型)基因型的血Hcy水平最高,间接说明MTHFR C677T基因型突变与凝血功能改变及血栓形成密切相关,突变点位越多Hcy水平升高越明显,对凝血功能影响越大。所以对于基因型为TT的先兆流产孕妇更要密切关注凝血功能的动态变化,提早预防,基于Hcy影响因素特点,可通过补充叶酸和维生素B12来降低血Hcy水平,间接将凝血状态控制在正常范围内,防止血栓形成[10]。
MTHFR C677T基因突变不仅能影响孕妇凝血状态,还能引起胎儿先天性心脏病、唇腭裂、神经管缺陷、唐氏综合征等先天畸形,并与孕妇反复流产、稽留流产等不良妊娠结局相关[11]。在本研究中,将顺利分娩组和不良妊娠组MTHFR C677T各基因型所占比例进行比较,突变TT基因型在不良妊娠组中占比明显高于顺利分娩组(P<0.05)。107例不良妊娠组稽留流产78例中TT型15例,生化妊娠17例中TT型5例,异位妊娠12例中TT型5例,说明突变TT基因型与引起不良妊娠的因素可能存在一些关联。孙庆梅等[12]研究也表明,MTHFR C677T基因型是胎儿畸形、反复流产等不良妊娠的独立危险因素,与本研究结论基本一致。以往研究已证实,该基因突变可使循环系统中的叶酸含量降低,可使血清Hcy水平升高及DNA和蛋白质甲基化不足[13]。Hcy不仅能引起凝血—抗凝系统异常、血栓形成、胎盘栓塞,导致流产,同时可诱导产生超氧阴离子、过氧化氢及羟基等与脂质、蛋白质、DNA结合产生过氧反应,破坏细胞与组织结构和功能,对胚胎产生毒性作用,导致胚胎发育异常,同样可导致流产[14]。
综上,MTHFR C677T突变基因型不仅可通过影响叶酸代谢与Hcy代谢,引起血清Hcy水平升高,引发凝血系统异常,D-D水平升高,增加先兆流产血栓前状态形成的风险,同时可通过多种因素影响造成不良妊娠。因此对围孕期先兆流产的产妇,应行MTHFR C677T基因型筛查及凝血相关指标监测,及早发现突变型高风险孕妇,并进行针对性药物干预,通过代谢途径来降低血清Hcy水平和血浆D-D水平,纠正血栓前状态,降低因各种因素导致的不良妊娠结局的发生率,为健康生殖发挥重要作用。

