糖皮质激素对静脉丙种球蛋白非敏感性川崎病患儿自主神经功能变化的影响研究
付强 ,黄华丽 ,李爱民 ,2
川崎病(kawasaki disease,KD)又称黏膜皮肤淋巴结综合征,与感染导致超抗原形成有关,T、B淋巴细胞激活、免疫复合物沉积于血管壁引起血管炎,主要引起心脏冠状动脉扩张,甚至冠状动脉瘤形成,同时导致全身炎症反应综合征(SIRS),炎性因子及氧自由基损伤心肌,严重者可导致休克综合征、心功能不全,甚至心肌纤维化等。据报道,脓毒症导致SIRS可伴有机体自主神经功能紊乱,交感神经/迷走神经功能失衡,儿茶酚胺释放增多,乙酰胆碱相对减少,心率增快,血压升高,心肌耗氧量增加等,部分可有期前收缩、传导阻滞等[1]。成人冠状动脉峡窄、心肌缺血可导致心交感神经功能降低[2]。国外有研究认为,急性期KD患儿副交感神经功能降低[3]。但自主神经功能变化是否参与KD冠状动脉损害,国内外均未见报道。对于KD的治疗,目前主要使用阿司匹林及静脉丙种球蛋白(IVIG)联合疗法,但有相当一部分患儿使用了足量IVIG后病情仍无缓解,需加用糖皮质激素甚至其他免疫抑制剂。KD延迟缓解会导致严重并发症风险增加,如川崎休克综合征、巨噬细胞活化综合征、多器官功能不全等,从而导致预后不良。传统观点认为糖皮质激素可改变迷走神经兴奋性,并促进血液凝固,增加冠状动脉瘤形成风险,不建议早期应用,但糖皮质激素是否会导致冠状动脉瘤发生风险增加,目前尚缺乏大样本研究。本研究通过观察KD患儿24 h动态心电图心率变异性(HRV)的变化,探讨自主神经功能在KD冠状动脉扩张中的作用,并观察IVIG非敏感性KD患儿应用糖皮质激素治疗前后自主神经功能的变化,且是否会增加冠状动脉损害风险。
1 对象与方法
1.1 研究对象 选择2017-01-01至2019-06-30在荆州市中心医院儿科住院的40例急性期KD患儿为研究对象,纳入标准[4]:(1)发热时间>5 d。(2)符合KD诊断标准,即具备以下条件中的至少4项:①四肢末端表现为急性期手(脚)掌发红、指(趾)端肿胀,恢复期(2~3周)出现指(趾)甲缘脱屑;②多形性皮疹;③双侧球结膜充血但无分泌物;④唇和口腔发红:唇皲裂、杨梅舌、口腔和咽部黏膜弥散性充血;⑤颈部淋巴结病变(直径>1.5 cm),常为单侧。排除标准:(1)表现为发热、皮疹、淋巴结肿大(如败血症、急性化脓性淋巴结炎、急性荨麻疹、急性化脓性结膜炎等)的患儿。(2)近期使用过影响HRV药物(如肾上腺素能受体拮抗剂、血管紧张素转化酶抑制剂、β-受体阻滞剂、洋地黄类等)的患儿。(3)其他心脏疾病(如先天性心脏病、心肌病、心肌炎等)患儿。
1.1.1 分组 按有无合并冠状动脉损害(CAL)分组:(1)合并CAL组:共14例,其中男8例,女6例;年龄1.1~6.0岁,中位年龄1.9岁。(2)不伴CAL组:共26例,其中男16例,女10例;年龄1.5~7.0岁,中位年龄2.3岁。CAL诊断标准参考《诸福棠实用儿科学(8版)》[4],二维超声心动图探查冠状动脉,正常儿童冠状动脉内径:≤3岁,冠状动脉内径<2.5 mm;>3~9岁,冠状动脉内径<3 mm;>9岁,冠状动脉内径<3.5 mm。如果儿童冠状动脉内径超过参考范围,或冠状动脉局部内径较邻近处明显扩大(≥1.5倍)则确诊CAL。选取同期入院体检的健康儿童15例为对照组,男11例,女4例;年龄1.5~8.0岁,中位年龄2.5岁。排除标准:(1)患有先天性心脏病或其他慢性疾病史;(2)近期罹患急性上呼吸道感染或急性胃肠炎;(3)近期服用含有麻黄碱或咖啡因等成分的“感冒药”;(4)近期有创伤手术史等。本研究经本院伦理学委员会审批(批准号:20191005),研究对象家属均知情同意。3组年龄、性别比较,差异均无统计学意义(Z=1.16,P=0.159;Fisher's确切概率法,P=0.381)。
1.1.2 IVIG非敏感性KD诊断标准 KD患儿在发病10 d内接受IVIG 2 g/kg静脉滴注治疗,36~48 h后体温仍高于38 ℃,或体温稳定2~7 d后再次发热,并符合至少一项KD诊断标准。
1.2 研究方法
1.2.1 合并CAL组和不伴CAL组治疗方法 KD患儿入院后均口服阿司匹林,30~50 mg·kg-1·d-1,分3次;体温稳定3~5 d后逐渐减量,维持剂量3~5 mg·kg-1·d-1,分2~3次;不伴CAL组用药至少2个月,合并CAL组用药至冠状动脉恢复正常。KD患儿均同时使用IVIG静脉滴注,2 g/kg,1 d用完,或1 g·kg-1·d-1,连用2 d;若36~48 h后体温仍高于38 ℃,或体温稳定2~7 d后再次发热,则再使用IVIG静脉滴注(共2 g/kg);若为IVIG不敏感,则加用甲泼尼龙静脉滴注,2~4 mg/kg加入10%葡萄糖注射液100 ml静脉滴注,1次/d,体温稳定3 d后,改用泼尼松片1.0~1.5 mg·kg-1·d-1分次口服,逐渐减量至停药,疗程2~3周。
1.2.2 观察指标
1.2.2.1 监测24 h动态心电图HRV变化 采用24 h动态心电图监测所有儿童全程正常窦性心搏间期标准差(SDNN)、每5 min节段平均心搏间期均值标准差(SDANN)、心搏间期差值>50 ms个数百分比(pNN50)、全程相邻心搏间期差值均方根值(RMSSD)。
1.2.2.2 监测IVIG非敏感性KD患儿24 h动态心电图HRV变化 采用24 h动态心电图分别于IVIG非敏感性KD患儿加用甲泼尼龙治疗前(治疗前)、加用甲泼尼龙治疗后体温稳定48 h(治疗后),监测SDNN、SDANN、pNN50、RMSSD变化。
1.3 统计学方法 采用SPSS 11.0软件进行统计学处理。符合正态分布的计量资料以(±s)表示,多组间比较采用单因素方差分析,组间两两比较采用LSD-t检验;治疗前后比较采用配对t检验。不符合正态分布的计量资料以中位数(四分位数间距)表示,多组间比较采用Wilcoxon秩和检验。计数资料以相对数表示,组间比较采用Fisher's确切概率法。以P<0.05为差异有统计学意义。
2 结果
2.1 3组儿童24 h动态心电图HRV变化情况比较 对照组、不伴CAL组、合并CAL组SDANN比较,差异无统计学意义(P>0.05)。对照组、不伴CAL组、合并CAL组SDNN、pNN50、RMSSD比较,差异有统计学意义(P<0.05);合并CAL组、不伴CAL组SDNN、pNN50、RMSSD较对照组均降低,差异有统计学意义(P<0.05);合并CAL组SDNN、pNN50、RMSSD较不伴CAL组均降低,差异有统计学意义(P<0.05,见表1)。
2.2 IVIG非敏感性KD患儿24 h动态心电图HRV变化情况比较 共有6例IVIG非敏感性KD患儿,且均合并CAL。IVIG非敏感性KD患儿治疗后SDNN、SDANN、pNN50、RMSSD与治疗前比较,差异均无统计学意义(P>0.05,见表2)。
表1 三组儿童24 h动态心电图HRV变化情况比较(±s)Table 1 Comparison of HRV changes of 24-hour ambulatory electrocardiogram among three groups of children
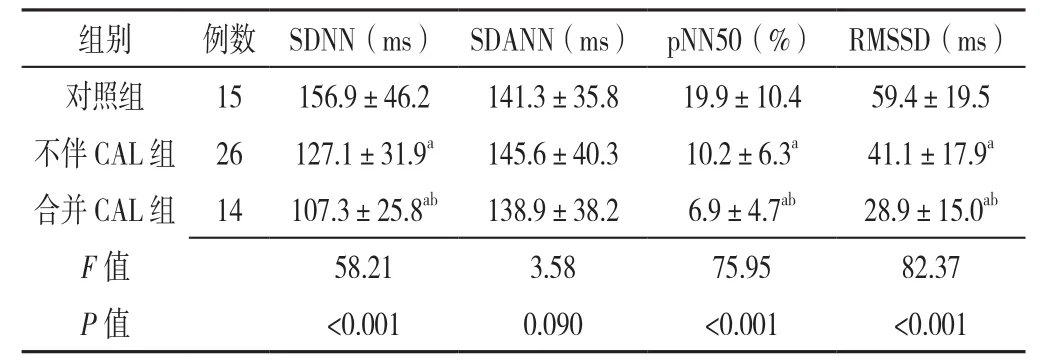
表1 三组儿童24 h动态心电图HRV变化情况比较(±s)Table 1 Comparison of HRV changes of 24-hour ambulatory electrocardiogram among three groups of children
注:与对照组比较,aP<0.05;与不伴CAL组比较,bP<0.05;SDNN=全程正常窦性心搏间期标准差,SDANN=每5 min节段平均心搏间期均值标准差,pNN50=心搏间期差值>50 ms个数百分比,RMSSD=全程相邻心搏间期差值均方根值,CAL=冠状动脉损害,HRV=心率变异性
组别 例数 SDNN(ms) SDANN(ms) pNN50(%) RMSSD(ms)对照组 15 156.9±46.2 141.3±35.8 19.9±10.4 59.4±19.5不伴CAL组 26 127.1±31.9a 145.6±40.3 10.2±6.3a 41.1±17.9a合并CAL组 14 107.3±25.8ab 138.9±38.2 6.9±4.7ab 28.9±15.0ab F值 58.21 3.58 75.95 82.37 P值 <0.001 0.090 <0.001 <0.001
表2 甲泼尼龙治疗前后IVIG非敏感性KD患儿24 h动态心电图HRV变化情况比较(±s,n=6)Table 2 Comparison of changes in HRV of 24-hour ambulatory electrocardiogram in KD children with IVIG resistance before and after the methylprednisolone treatment
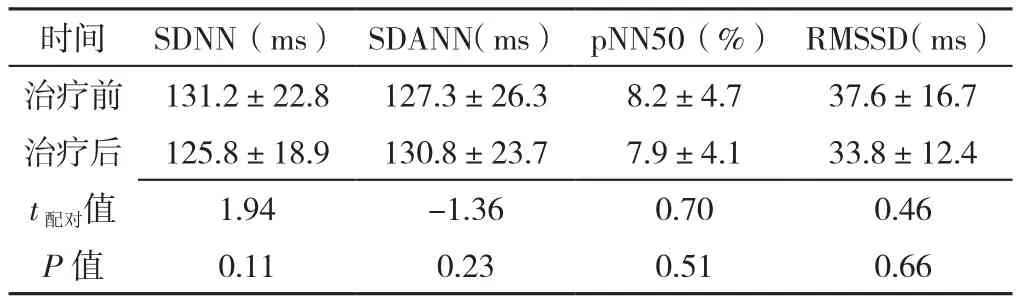
表2 甲泼尼龙治疗前后IVIG非敏感性KD患儿24 h动态心电图HRV变化情况比较(±s,n=6)Table 2 Comparison of changes in HRV of 24-hour ambulatory electrocardiogram in KD children with IVIG resistance before and after the methylprednisolone treatment
时间 SDNN(ms) SDANN(ms) pNN50(%) RMSSD(ms)治疗前 131.2±22.8 127.3±26.3 8.2±4.7 37.6±16.7治疗后 125.8±18.9 130.8±23.7 7.9±4.1 33.8±12.4 t配对值 1.94 -1.36 0.70 0.46 P值 0.11 0.23 0.51 0.66
3 讨论
KD是累及全身多个系统的血管炎性疾病,15%~20%未经治疗可发生冠状动脉扩张。KD具体发病机制尚未完全明了,可能与抗原抗体复合物沉积于血管壁,使血管壁产生免疫性损害、血管内皮细胞损伤、胶原暴露、血小板黏附聚集、炎性因子释放、凝血系统激活等有关。严重者可形成冠状动脉瘤,引起心肌缺血梗死等。自主神经功能变化有无参与其中,鲜有文献报道。
本研究发现,急性期KD患儿RMSSD、pNN50较健康对照组儿童明显降低,反映副交感神经张力降低,与KIKUCHI等[3]研究相符;SDANN值无明显变化,反映交感神经张力无明显变化,这一结果说明KD急性期存在明显的自主神经功能紊乱。脓毒症导致SIRS时,交感神经兴奋性升高,儿茶酚胺分泌增加,心率增快,心肌收缩力增强,是机体的代偿反应。脓毒症休克多为“高排低阻”性休克,其休克的主要机制是微循环衰竭,心功能受损程度不显著[5-6]。而严重KD亦可造成休克综合征,超声心动图多伴有左房室反流及右房室反流,提示心力衰竭导致低心排量休克较微循环障碍更甚,同时有大量炎性因子及氧自由基对心肌的直接损害参与其中[7-9]。在疾病或应激状态下,机体需要分泌更多的儿茶酚胺维持稳态,如与心脏β-受体结合提高心肌收缩力,以及与心脏及血管壁α受体结合导致心率增快、血压升高,由此满足机体疾病或应激状态下的需要,但KD患儿交感神经张力无变化,肾上腺髓质分泌儿茶酚胺并无增加,有可能导致心脏代偿能力不足,表现为心律失常、心肌收缩力下降、心力衰竭、甚至心源性休克等[10]。
同时,本研究发现,与不伴CAL组比较,合并CAL组RMSSD、pNN50明显降低,说明合并CAL患儿副交感神经张力明显较不伴CAL患儿降低,迷走神经末梢释放活性递质乙酰胆碱具有扩张冠状动脉作用,增加心肌血流量[10-11],当其释放减少时,冠状动脉血流量减少,血流产生淤滞、涡流、血小板更容易聚集在受损的血管壁处,促进血管炎加剧,血栓形成及血管扩张等。这一结果提示KD患儿迷走神经张力明显降低,增加合并CAL可能性。
此外,本研究还发现,甲泼尼龙治疗前后,KD患儿RMSSD、pNN50无统计学差异,表明糖皮质激素干预治疗并未改变KD患儿迷走神经张力。以往的观点认为糖皮质激素可促凝,可能加剧冠状动脉瘤形成[12]。假如糖皮质激素降低KD患儿迷走神经张力,将导致乙酰胆碱分泌减少,冠状动脉血流减少,血小板附壁,血栓形成,但本研究结果并不支持糖皮质激素改变KD患儿迷走神经功能,所以某种程度上说明急性期应用糖皮质激素治疗IVIG非敏感性KD是一种值得信赖的选择。2017年美国心脏病学会(AHA)在KD管理中重申,在使用IVIG的基础上,早期使用糖皮质激素联合阿司匹林,有利于治疗[13]。
本研究存在一定局限性:(1)尚缺乏大样本研究,需要扩大样本量进行验证;(2)未对各组儿童血儿茶酚胺水平,如肾上腺素、去甲肾上腺素及多巴胺等进行观察,将在下一步大样本量前瞻性研究中深入探讨。
综上所述,急性期KD患儿存在自主神经功能紊乱,迷走神经兴奋性降低可能与冠状动脉扩张有关。糖皮质激素对IVIG非敏感性KD自主神经功能无明显影响,无依据认为早期应用糖皮质激素可改变KD患儿自主神经功能,从而促进CAL发生。
作者贡献:付强进行文章的构思与设计、研究的实施与可行性分析;付强、黄华丽、李爱民进行数据收集及整理;付强进行统计学处理、结果的分析与解释、撰写论文、论文的修订;付强、李爱民负责文章的质量控制及审校;付强对文章整体负责、监督管理。
本文无利益冲突。

