改良中凹水平截石位对妇科腔镜手术效果及围术期血压、术后并发症的影响
胡燕华,姜秋蓉,周林,吕亚
近年来,随着微创技术的不断发展与进步,腔镜手术已成为妇科常用的手术类型,妇科腔镜手术体位多采用人字形分腿体位、截石位等。研究发现传统的截石位极易引起下肢血流淤积、深静脉血栓以及腓总神经损伤等并发症,人字形分腿体位能一定程度避免下肢血流淤积、深静脉血栓等并发症,但因腿部外展角度较大,极易因牵拉腿部神经引起肌肉损伤[1]。可见,手术体位摆放不当可直接影响着手术质量及患者的术后恢复情况。近年来,妇科腔镜手术因体位摆放不当增加术后并发症时有报道[2]。因而,改良妇科腔镜手术体位成为妇产科医护人员共同关注的热点问题之一。本院自2018年以来,在妇科腔镜手术患者中尝试采用改良中凹水平截石位,取得较好效果,现报道如下。
1 资料与方法
1.1 一般资料
选择2018年1月至2021年1月我院妇产科收治的拟行腹腔镜手术的患者108例作为本次研究对象,按照双色球法将其分为两组,其中蓝色球(54例)作为对照组,红色球(54例)作为研究组。入组标准:①符合腹腔镜手术指征,并择期手术者;②了解本次研究目的、内容及意义,并签署知情同意书;③具备正常的认知能力、意识清楚者。排除:①严重循环系统、免疫系统疾病者;②合并严重心、肝、肾等重要器官疾病者;③合并眼部疾病者。对照组资料:年龄22~65岁,平均年龄(37.89±12.31)岁,手术类型:输卵管切除术18例,卵巢囊肿剥离术12例,子宫肌瘤旋切术17例,腹腔镜辅助全子宫切除术7例;美国麻醉医师协会(ASA)分级:Ⅰ级39例,Ⅱ级15例。研究组资料:年龄22~65岁,平均年龄(37.46±12.81)岁,手术类型:输卵管切除术15例,卵巢囊肿剥离术14例,子宫肌瘤旋切术16例,腹腔镜辅助全子宫切除术9例;ASA分级:Ⅰ级41例,Ⅱ级13例。两组患者一般资料差异无统计学意义(P>0.05)。
1.2 方法
两组患者均接受妇科腔镜手术,对照组患者采用人字形分腿体位。具体体位摆放方法如下:患者取平卧位,移动臀部至手术床坐板于腿板的连接位置处,采用小软垫垫高骶尾部15°,将双下肢平放在腿板上,腿板水平分开90°~100°,肩部采用肩脱固定,调节手术床为头低足高位。研究组患者采用改良中凹水平截石位,采用下部可拆卸、上部可自由落地与抬高的上、中、下三段式结构手术床,患者仰卧于手术床上,移动臀部至手术床背板下缘5~10 cm处,在骶尾部放置软垫,同时应用压疮预防贴,调整托腿架托面角度,使其与床呈水平位,调整托腿架高度使其高于床面10 cm并固定,托腿架上放置软垫,将患者膝部、小腿腓肠肌放置于托腿架软垫上,使其呈水平位,稍外翻托腿架,外缘低于内缘2 cm,稍外展双腿,双腿分开至可耐受角度,之后由手术医师检查体位是否符合手术要求,建立气腹后,将手术床整体缓慢后倾35°,使患者呈头低足高位,之后将手术床背板提高使患者头部与髋部处于相同水平高度,呈脐部最低的中凹体位。
1.3 观察指标
1.3.1 术中体位稳固及调整情况 记录两组患者术中体位架移位、脱落、体位调整以及重置情况。
1.3.2 体位摆放、举宫器安装耗时 采用秒表记录患者平卧于手术床至调整好体位结束所用时间即为体位摆放耗时;用秒表记录护理人员将举宫器自阴道扩张器侧方沿阴道置入宫腔至可摆动子宫的时间即为举宫器安装耗时。
1.3.3 血压 记录两组患者体位摆放前至平卧后5 min不同时间节点(体位摆放后1 min、3 min、5 min,术毕平卧后1 min、3 min、5 min)血压水平变化。
1.3.4 术中出血量与手术时长 术中出血量采用称重法测定,即将术中浸血纱布全部称重,出血量(g)=浸血纱布重量-干净纱布重量(3 g/块),1 g=1 ml[3];手术时长=手术结束时间-手术开始时间。
1.3.5 术后舒适度 采用手术体位舒适性量表[4]进行评价,该量表Cronbach’sα系数为0.86,信效度良好。量表包含环境、社会文化、心理及生理共4个维度27个条目内容,每条目分值1~4分,总分值27~108分,得分越高表示患者体位舒适度越高。
1.3.6 术后体位相关性并发症 统计并比较两组患者术后腓总神经损伤、下肢静脉血栓、下肢水肿、下肢疼痛、肩部疼痛等的发生情况。
1.4 统计学方法
2 结果
2.1 体位操作效果比较
研究组体位架移位、脱落及术中体位调整、重置次数以及举宫器安装耗时均明显低于对照组,但体位摆放耗时明显长于对照组(均P<0.05),见表1。

表1 体位操作效果比较(n=54)
2.2 体位摆放前后各时间节点血压水平比较
体位摆放前两组患者收缩压(SBP)、舒张压(DBP)水平比较差异无统计学意义(P>0.05);体位摆放后各时间节点两组血压水平比较差异均有统计学意义(P<0.05),与体位摆放前血压水平比较,对照组体位摆放后各时间节点血压均有明显变化(P<0.05),但研究组体位摆放后各时间节点血压均无明显变化(P>0.05),见表2。
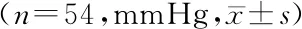
表2 体位摆放前后各时间节点血压水平比较
2.3 两组患者手术情况比较
相同术式中,研究组术中出血量、手术时长均明显低于对照组(P<0.05),见表3。
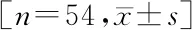
表3 两组患者手术情况比较
2.4 体位舒适性量表评分比较
研究组体位舒适性量表总分及环境、心理、生理维度得分高于对照组(均P<0.05),见表4。
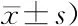
表4 两组体位舒适性量表评分比较(n=54,分,
2.5 术后体位相关性并发症比较
两组患者均无腓总神经损伤、下肢静脉血栓情况发生,但研究组下肢水肿、下肢疼痛以及肩部疼痛发生率均明显低于对照组(P<0.05),见表5。
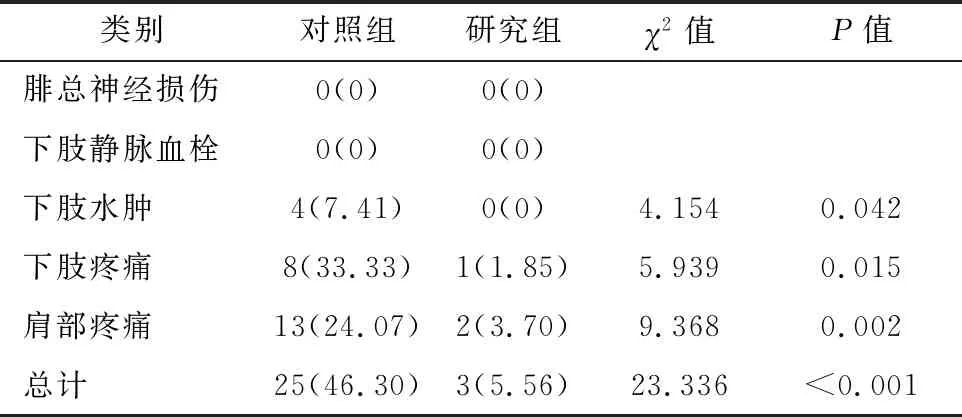
表5 两组术后体位相关性并发症比较[n=54,例(%)]
3 讨论
3.1 改良中凹水平截石位在妇科腔镜手术中的优势
合理的手术体位能够更好地暴露手术野,提高术中医生的操作效果,是手术成功的基石[5]。本次研究将妇科腔镜手术常用的人字形体位作为对照,对比分析改良中凹截石位的应用效果。结果显示,研究组体位摆放耗时长于对照组(P<0.05),这是因为对照组体位摆放操作简单、轻松省力,技术要求低,护理人员仅需分开腿板呈一定角度后,患者即可自行移动配合,而研究组体位摆放过程中需安装托腿架,将下肢抬高,且需对腿脚的分开角度、高度等进行调整,之后还需对其固定牢靠性进行检查确认,若患者体型高大或肥胖,还需多人协作方能完成[6]。但研究组举宫器安装耗时及手术时长均短于对照组,术中出血量少于对照组(P<0.05)。这是因为研究组患者髋关节外展上举,会阴区外突更利于举宫器的安装与固定,而对照组分腿夹角相对较小,宫颈部位外突不明显,导致医生操作受到影响,手术过程中,操作者在较长时间内无法固定举宫器,进而延长了手术时间。而研究组体位医生术野更好,在进行电凝止血、切割、分离等操作时更加顺利,进一步缩短了手术时间,减少术中出血,更利于手术安全性的提高。此外,本次研究还发现,研究组体位架移位、脱落及术中体位调整、重置次数均少于对照组(P<0.05),提示研究组体位稳固性优于对照组。这是因为研究组在固定托腿架时需预先确认其稳固性,且体位安置情况由医生确认,术中无需再次搬动、调整体位,而对照组体位在术中因术野暴露受限,常需分开患者腿位反复调整,易致体位不稳。
3.2 改良中凹水平截石位对血压的影响
相关研究显示[7],手术患者体位改变会对其血流动力学造成较大影响。本研究对妇科腔镜手术患者体位改变前后血压进行比较发现,对照组体位摆放后各时间节点血压均较体位摆放前有明显变化(P<0.05),但研究组体位改变前后血压变化不明显(P>0.05),可见改良中凹水平截石位摆放患者血压影响较小。分析原因为改良中凹水平截石位患者双下肢高度低平,变化幅度相对较小,对循环功能造成影响较小;而人字形分腿体位,腿板与床板相连,呈头低足高体位,心脏平面低于双腿,另外受麻醉因素影响,大量血流回流心脏,下肢外周血管扩张,短时间内增加了心脏负荷,在手术结束后,双下肢放平,躯干血液回流双下肢,造成血压波动。尤其是受麻醉等因素影响,体位改变所引起的患者血流动力学变化,反射性保护功能与代偿调节能力下降,更易引起循环功能障碍[8]。
3.3 改良中凹水平截石位的舒适度及对并发症的影响
手术体位直接关系患者手术安全及手术室护理质量,近年来,随着手术室舒适护理的不断发展,体位舒适护理得到逐渐重视[9]。本次研究对两组术后体位舒适性进行了调查分析,发现研究组体位舒适度高于对照组。分析原因:人字形分腿体位腿部抬高及外展角度较大,使患者坐骨神经、大腿内侧神经及肌群受到牵拉,易造成损伤;而改良中凹水平截石位在保证术野的前提下减小了大腿外展与抬高角度,有效缓解肌肉牵拉程度,进而提高了舒适性。另外还发现,研究组下肢水肿、疼痛以及肩部疼痛发生率均明显低于对照组(P<0.05),分析原因在于:采用改良中凹水平截石位时,患者臀部处于腿板与手术坐板反折处,小腿肌肉发达处置于托腿架上,且与手术床处于同一水平位,膝关节无明显屈伸,避免对腓总神经及腘窝产生压迫,下肢血液回流也不受影响,进而避免了体位相关并发症的发生[10]。
综上所述,相比于人字形分腿体位,改良中凹水平截石位用于妇科腔镜手术虽然摆放时间较长,但可减少术中出血量,缩短手术时间,提高患者体位舒适度,降低体位相关性并发症发生率,对提高手术安全性具有积极的作用。

