非小细胞肺癌预后的免疫相关预测基因
刘 澍 张 鑫 许 顺
中国医科大学附属第一医院胸外科,辽宁沈阳 110001
肺癌发病率和死亡率均很高[1],其中非小细胞肺癌(non-small cell lung carcinoma,NSCLC)约占所有肺癌病例的85%[2]。NSCLC 的治疗手段不断发展,但总体疗效仍不理想。TMN 分期是公认的预后评估标准之一[3],但仍有一定的局限性。学者们致力于找到一个更准确的标准来评估NSCLC 患者的预后[4]。
免疫功能在NSCLC 的发生发展中起着重要作用[5]。本研究利用癌症基因组图谱(the cancer genome atlas,TCGA)中肺癌数据来开发一个预测NSCLC 患者预后的风险模型。
1 资料与方法
1.1 实验数据
从TCGA 下载肺癌数据,从IMMPORT 数据库中获得免疫相关基因。从基因表达综合数据库(gene expression omnibus,GEO)下载GSE37745[6]数据集。
1.2 分析方法
1.2.1 鉴定免疫相关差异基因 TCGA 中数据标准化后通过“edgeR”包[7-8],按照准似然F 检验,筛选出差异表达基因(differentially expressed genes,DEG),标准为|log2FC|>1.5 且P <0.05。取与ImmPort 基因中交集部分。
1.2.2 Cox 回归分析 进行Cox 回归分析,进而建立风险模型。风险评估公式为:
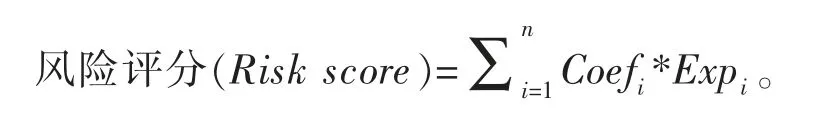
其中Coefi是特定模型基因的系数,Expi是每个选定基因的表达水平。
1.2.3 生存分析 利用“survival”[9]包,通过对数秩检验进行生存分析,研究了风险评分对患者总生存期(overall survival,OS)的预后价值。
1.2.4 模型性能评估及验证 将TCGA 中样本随机分为7∶3 的训练集(647 个样本)和验证集(262 个样本),进行生存分析,绘制受试者操作特征曲线(receiver operator characteristic curve,ROC curve)并计算曲线下面积(area under the curve,AUC),进行100 次重复。最后利用GSE37745 数据按照模型计算风险评分,并依据风险评分将样本分成高、低风险组,通过KM 曲线验证模型。
2 结果
2.1 鉴别差异表达的免疫相关基因
针对1135 个队列筛选出4549 个DEGs,其中与ImmPort 获得的1810 个免疫相关基因有336 个重复。
2.2 模型的建立和验证
本研究共纳入909 例NSCLC 患者。通过单因素Cox 回归分析,共有31 个基因与患者的OS 相关。后进行多因素Cox 回归分析,将7 个基因的表达作为风险评估模型的指标基因(表1),风险评分公式定义如下:Risk score=FGA×0.050+LCN15×0.106+PTX3×0.118+SEMA4B×0.128-CRHR2×0.070-LIFR×0.104-UMODL1×0.073。
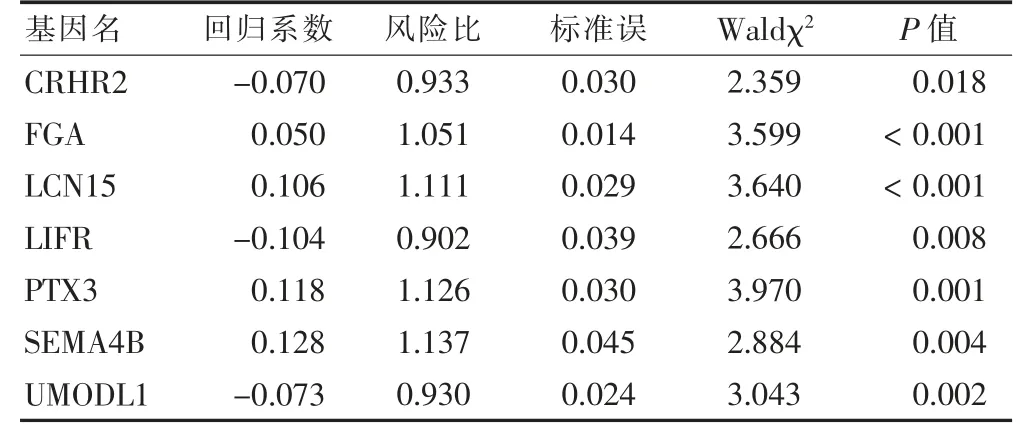
表1 多因素Cox 分析结果
鉴于中值(中位数)风险评分为0.995,患者被分为高风险组(455 例)和低风险组(454 例),两组间患者OS、各基因表达比较差异均有高度统计学意义(P <0.001)(图1~2)。TCGA 数据的内部验证表明模型可以作为预测NSCLC 预后的有效标志模型,其AUC=0.703(图3,见封三)。该分组方式在GSE37745 中依然可以将患者OS 区分,外部数据也验证了模型的有效性(图4)。

图1 TCGA 数据库中高、低风险组生存曲线
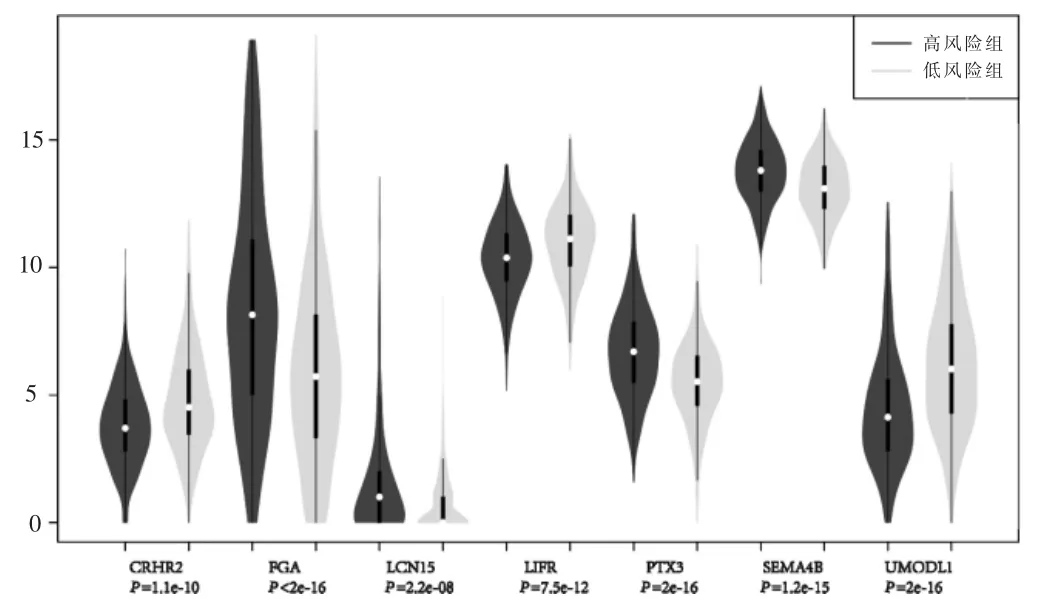
图2 7 个基因在高、低风险组中的表达
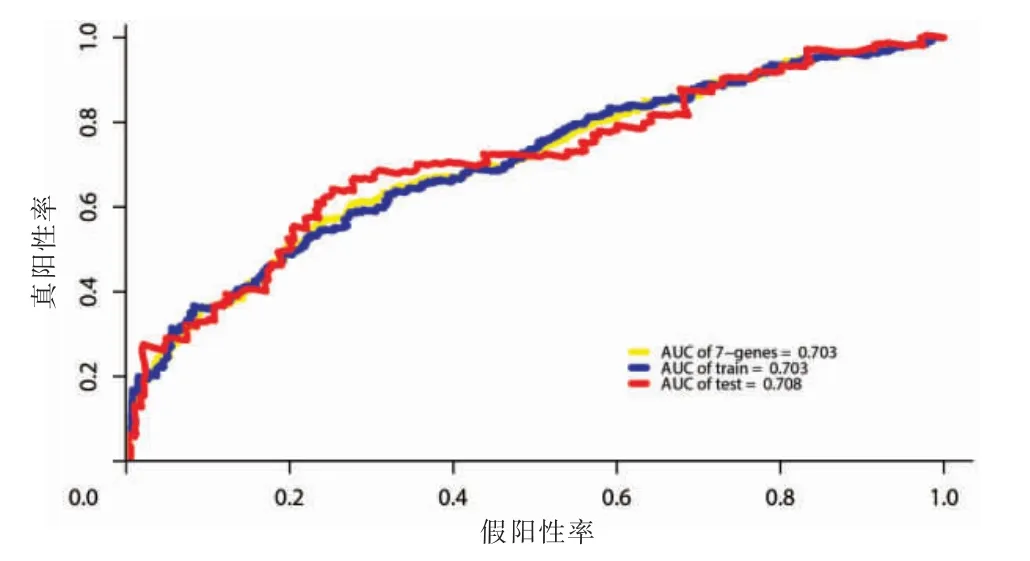
图3 模型ROC 曲线
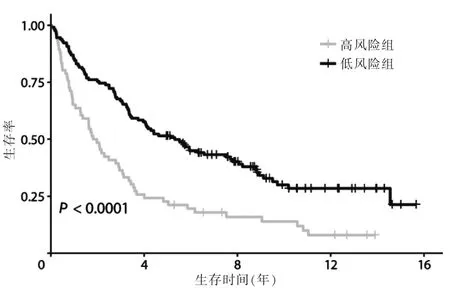
图4 GSE37745 数据集患者高、低风险组生存曲线
2.3 建模基因的生存分析
对7 个基因进行OS 分析(图5 A~G)。模型中所有基因均与NSCLC 患者的OS 相关。UMODL1、CRHR2、LIFR、LCN15、FGA、PTX3、SEMA4B 高、低表达组总生存期比较,差异有高度统计学意义(P <0.001)。
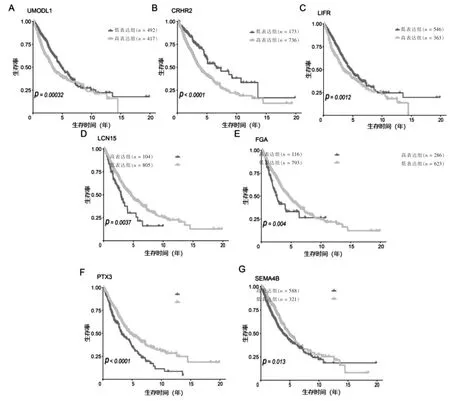
图5 7 个基因的生存分析
3 讨论
随着医疗技术的发展,NSCLC 患者接受了更有效的治疗,但临床治疗的努力并没有明显改善生存时间。免疫功能在NSCLC 中起着重要的作用,本实验重点即研究免疫相关的DEGs,以期对患者进行更准确的评估。
本研究通过Cox 回归分析,建立了7 个基因构成的预后风险模型。通过查找文献发现,在结直肠癌的研究中,抑制CRHR2 的表达与肿瘤扩张、上皮-间充质转换、远处转移风险和生存差有关[10]。CRHR2 还被证明能抑制乳腺癌细胞的转移[11]。FGA 参与肿瘤预后生物标志物的组成[12-13]。LCN15 的突变也参与了多类型的癌症[14]。LIFR 和PTX3 也已被证明可以抑制肿瘤发展和转移[15-21]。同时,SEMA4B 和UMODL1 也参与了肿瘤预后生物标志物的组成,并能抑制NSCLC 的发展和转移[22-25]。这些结果与本研究得到的结果相似。
实验使用7 个免疫相关DEGs 建立了一个预后风险模型,并得到了一个计算风险评分的公式。本研究考虑免疫功能对NSCLC 的影响,建立了完全由免疫相关DEGs 构成的预后模型模型,但是该模型的评估预后价值还需要在未来的临床试验中进一步验证。

