PCT/HCO3-、CK、HBP与老年糖尿病酮症酸中毒伴感染患者预后的关系及联合预测预后效能分析
韩慧萍,卢海龙
糖尿病酮症酸中毒(DKA)是糖尿病患者最常见急性并发症,感染是最常见诱因(占30%~50%),同时患者因先天免疫功能低下、非显性炎症状态,易并发感染[1]。DKA发生时,机体脱水、应激等导致炎性因子增多,常表现为全身炎症反应综合征(SIRS),而一旦合并感染,感染常难以控制,影响预后[2]。老年患者免疫功能低下,预后较差。故有效预测老年DKA伴感染患者预后,尽早予合理、有效个体化治疗,对改善患者预后至关重要。降钙素原(PCT)、肝素结合蛋白(HBP)均为常见的感染标志物,二者均可用于DKA患者感染诊断[3]。另有研究显示,DKA患者肌酸激酶(CK)升高,在病情程度及临床结局评估中有一定价值[4]。基于此,我们探讨PCT/HCO3-、CK、HBP与老年DKA伴感染患者预后的关系及联合预测预后的效能,现报告如下。
1 资料与方法
1.1一般资料 选取2017年1月—2020年11月我院收治的174例DKA伴感染患者,据1周内预后情况分为死亡组和生存组。纳入标准:符合《内科学》[5]中DKA诊断标准及感染评价标准。排除标准:伴血液系统疾病、自身免疫性疾病者;应激、手术等导致一过性高血糖者;伴恶性肿瘤、心脑血管重大疾病者;1个月内行手术、抗菌药物治疗或参与其他临床试验者。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2研究指标 ①2组PCT/HCO3-、CK、HBP、改良早期预警评分(MEWS);②PCT/HCO3-、CK、HBP与MEWS评分的关系;③预后影响因素;④PCT/HCO3-、CK、HBP预测预后效能;⑤不同PCT/HCO3-、CK、HBP水平者生存率。
1.3检测及评价方法
1.3.1PCT/HCO3-、CK、HBP检测:治疗前及治疗1、2 d后抽取所有患者外周血5 ml,离心分离血浆,测定PCT/HCO3-、CK及HBP水平。
1.3.2MEWS评分:心率<40/min为2分,40~50/min为1分,50~100/min为0分,100~110/min为1分,110~130/min为2分,≥130/min为3分;呼吸<9/min为2分,9~14/min为0分,14~20/min为1分,20~30/min为2分,≥30/min为3分;收缩压<70 mmHg为3分,70~80 mmHg为2分,80~100 mmHg为1分,100~200 mmHg为0分,≥200 mmHg为2分;意识:清楚为0分,对声音有反应为1分,对疼痛有反应为2分,无反应为3分;体温<35.0 ℃为2分,35.0~38.5 ℃为0分,≥38.5 ℃为2分。MEWS评分>5分提示病情恶化可能性大,>9分提示死亡风险明显增加。
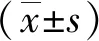
2 结果
2.1PCT/HCO3-、CK、HBP、MEWS评分比较 死亡组治疗1、2 d后PCT/HCO3-、CK、HBP、MEWS评分与治疗前比较差异无统计学意义(P>0.05);生存组治疗1、2 d后PCT/HCO3-、CK、HBP、MEWS评分较治疗前降低(P<0.05);死亡组治疗1、2 d后PCT/HCO3-、CK、HBP、MEWS评分高于生存组(P<0.05,P<0.01)。见表1。
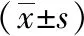
表1 老年糖尿病酮症酸中毒伴感染2组治疗前后PCT/HCO3-、CK、HBP、MEWS评分比较
2.2PCT/HCO3-、CK、HBP与MEWS评分的关系 Pearson相关性分析显示,治疗1、2 d后PCT/HCO3-、CK、HBP与对应时间点MEWS评分呈正相关(P<0.01)。见表2。

表2 老年糖尿病酮症酸中毒伴感染患者PCT/HCO3-、CK、HBP与MEWS评分的关系
2.3预后影响因素分析 以预后情况为因变量(生存赋值为0,死亡赋值为1),纳入2组间比较差异有统计学意义的指标作为自变量,PCT/HCO3-、CK、HBP低于均值赋值为1,高于均值赋值为2。Cox回归分析结果显示,将治疗1、2 d后MEWS评分控制后,PCT/HCO3-、CK、HBP仍是预后影响因素(P<0.01)。见表3。

表3 老年糖尿病酮症酸中毒伴感染患者预后影响因素分析
2.4PCT/HCO3-、CK、HBP预测预后效能 以死亡组为阳性样本,以生存组为阴性样本,绘制治疗1、2 d后各指标预测预后的ROC曲线,结果显示,治疗2 d后各指标预测预后的曲线下面积(AUC)大于治疗1 d后,各指标联合预测预后的AUC大于相同时间点任一单一指标预测,见图1。

图1 老年糖尿病酮症酸中毒伴感染患者治疗1、2 d后CK、HBP、PCT/HCO3-预测预后的ROC曲线CK为肌酸激酶,HBP为肝素结合蛋白,PCT/HCO3-为降钙素原与碳酸氢根比值,ROC为受试者工作特征曲线
2.5不同PCT/HCO3-、CK、HBP水平者生存率比较 因治疗2 d后各指标预测预后的AUC较大,故根据治疗2 d后各指标ROC曲线分析获得的最佳截断值为分界,分为PCT/HCO3-高危(>0.06)与低危(≤0.06)患者、CK高危(>62.14 U/L)与低危(≤62.14 U/L)患者、HBP高危(>69.62 ng/ml)与低危(≤69.62 ng/ml)患者。Kaplan-Meier生存曲线分析显示,PCT/HCO3-、CK、HBP高危患者生存率低于低危患者(P<0.01)。见图2。

图2 不同PCT/HCO3-、CK、HBP水平的老年糖尿病酮症酸中毒伴感染患者生存率比较PCT/HCO3-为降钙素原与碳酸氢根比值,CK为肌酸激酶,HBP为肝素结合蛋白
3 讨论
DKA伴感染是糖尿病较凶险、病死率较高的急性并发症[6-7]。尽早评估老年DKA伴感染患者病情程度及预后,对预后差患者收入重症监护病房进行系统治疗,有望改善患者预后。
PCT作为一种感染炎症标志物被临床广泛认可,已被推荐用于细菌感染、脓毒症诊断、治疗监测和预后评估[8-10]。研究报道,血PCT水平对DKA伴感染能起到一定预测及诊断作用[11-13]。李佳等[14]研究显示,无感染情况下,DKA患者血浆PCT水平明显升高,认为血浆PCT对DKA伴感染的评估价值有限。本研究显示,治疗1、2 d后PCT/HCO3-与对应时间点MEWS评分呈正相关,表明PCT/HCO3-可用于DKA伴感染患者的病情程度评估。HCO3-水平越低,DKA病情越严重,PCT水平越高,感染越严重,故PCT/HCO3-升高提示DKA伴感染患者病情加重。进一步分析发现,与生存组相比,死亡组治疗1、2 d后PCT/HCO3-升高,且将治疗1、2 d后MEWS评分控制后,PCT/HCO3-仍是其预后影响因素,提示PCT/HCO3-可作为预测DKA伴感染患者预后的生物学标志物。
CK主要存在于骨骼肌、心肌与脑组织中,是负责肌肉收缩与能量转运的重要激酶[15]。本研究显示,CK水平与DKA伴感染患者病情相关,而且是预后影响因素。分析其发生机制为,DKA发生时,外周组织糖代谢障碍,可以引发心肌、骨骼肌损伤,CK升高。研究表明,DKA患者CK升高与酮症酸中毒、血糖控制情况相关[16-17]。感染导致体内内毒素增多并作用于毛细血管壁,释放前列腺素、组织胺、血清素等损伤毛细血管,同时内毒素、细菌诱导机体产生抗体,形成免疫复合物,附着在各器官内皮细胞上,引起细胞损伤,以心肌细胞受损最为严重[18]。
HBP是中性粒细胞来源蛋白,受刺激原刺激后可大量释放。研究发现,HBP强肝素结合能力在于自身携带的较强正电荷,其可激活单核、巨噬细胞,多层次参与感染性疾病病理变化[19]。近年不断有研究发现,HBP作为新型感染早期指标,在多种感染性疾病诊断、病情及预后评估中发挥重要作用[20]。曾小华等[21]研究显示,DKA伴感染患者血清HBP水平显著升高,HBP水平升高对DKA伴感染有一定诊断价值。本研究显示,老年DKA伴感染患者HBP与MEWS评分呈正相关,且控制MEWS评分后,HBP仍是预后影响因素,提示早期HBP水平可作为DKA伴感染患者预后预测因子。ROC曲线分析显示,治疗1、2 d后PCT/HCO3-、CK、HBP联合预测预后的AUC高于相同时间点任一单一指标预测,提示联合预测可为临床评估DKA伴感染患者预后提供量化参考依据。且PCT/HCO3-、CK、HBP高危患者生存率低于低危患者,进一步显示PCT/HCO3-、CK、HBP与DKA伴感染患者预后相关。
综上,PCT/HCO3-、CK、HBP与老年DKA伴感染患者病情程度及预后相关,联合检测对预后具有良好的预测效能。

