多层螺旋CT在肺结核诊断及分型中的临床价值分析
1.山东省泰安市第四人民医院影像科 (山东 泰安 271000)
2.山东省泰安市中心医院分院影像科 (山东 泰安 271000)
3.山东省煤炭泰山疗养院影像科 (山东 泰安 271000)
宋明军1 徐 军2 万 航3,*
结核病是传染病中的一大杀手,其发病主要与结核分枝杆菌有关,许多脏器可被该细菌侵及,其中最常见的为肺结核感染。近年来,全球结核病流行率一直呈现上升趋势[1-2]。根据2014年全球结核病报告指出,2013年约有900万人罹患结核病,其中150万结核病患者去世。肺结核的基本病变包括渗出性病变、增殖性病变、干酪性病变、肺空洞、肺纤维化、钙化灶,但是在影像学表现上许多病灶并不典型,难以鉴别[3]。尤其是非典型性肺结核OT试验往往为阴性或弱阳性,隐匿性更强,诊断更为困难[4]。我国对于疑似病例,胸部X线检查仍旧是进行肺结核诊断的主要影像学依据,但是CT扫描可以发现一些X线检查误诊病例,也可以确定肺结核是否处于活动期。虽然MRI检查并非肺结核常规检查手段,但是它在胸部鉴别诊断上有一定价值[5]。故本研究将CT扫描与X线检查及MRI扫描进行对比,旨在进一步分析多层螺旋CT在肺结核诊断及分型中的临床价值,现报道如下。
1 资料与方法
1.1 一般资料分析2016年1月至2018年12月我院诊治的234例肺结核患者的一般资料和临床资料。其中典型肺结核组156例,其中男性101例,女性55例,年龄12~78岁,平均年龄(50.8±2.40)岁;非典型肺结核组78例,其中男性49例,女性29例,年龄12~76岁,平均年龄(46.9±2.30)岁。纳入标准:最终确诊为肺结核的患者;典型肺结核组均行常规X线检查和螺旋CT检查;非典型肺结核组均行螺旋CT检查和MRI检查;有完整病例资料;患者自愿参与本次研究。患者或家属签署知情同意书。排除标准:大于80岁的高龄患者;有严重血液系统疾病、心脑血管疾病、精神疾病、肝、肾功能疾病患者;有肺癌、肺炎等其它肺部疾病患者;幽闭恐惧症患者;对比剂过敏者;妊娠及哺乳期者。
1.2 方法典型肺结核组均进行X线检查及多层螺旋CT扫描。X线检查行胸部正侧位片摄影。CT检查采用日本东芝128排螺旋CT机,相关参数:管电流370mmAs,管电压120kV,扫描层厚为10mm,扫描时间为2s,病变部位行层距为5mm二次薄层扫描,然后注射对比剂进行增强扫描,以2.5~3.0mL/s速度注射,注药后延迟时间在25~35s之间。非典型肺结核组CT扫描检查方法同上,且均行MRI检查。MRI检查的成像设备为1.5T的Philips Achieva MRI机,对患者进行胸部T1WI、T2WI、T2WI SPAIR、DWI、e-Thrive Dyn扫描,采用剂量为0.1mmol/kg、流速为2.5mL/s的对比剂,进行动态增强扫描,动态增强扫描并以等渗生理盐水冲管后,进行延迟扫描。扫描完成后,由两名主治医师以上职称的资深MRI医师进行图像后处理。以上检查结果均选择两位主治医师以上职称的放射科及临床医师阅片,分别以X线检查结果、CT检查结果、MRI检查结果记录患者病灶相关情况,并进行诊断及分型,出现意见分歧时由全科医师共同讨论得出结果。其中肺结核分型标准为:Ⅰ型为原发性肺结核,Ⅱ型为血行播散型肺结核,Ⅲ型为继发性肺结核,Ⅳ型为结核性胸膜炎。
1.3 统计学方法所有数据采用SPSS 24.0统计软件包处理,计量资料以(±s)表示,采用t检验;计数资料通过率(%)或构成比描述,采用χ2检验,以P<0.05为差异具有统计学意义。
2 结 果
2.1 典型肺结核组患者诊断准确率比较典型肺结核组患者一共156例(图1),经X线检查确诊77例,误诊79例,其中19例误诊为肺炎,48例误诊为肺癌,8例误诊为转移癌,3例误诊为肺脓肿,1例误诊为支气管扩张,确诊率为49.36%;经CT检查确诊150例,误诊6例,其中4例误诊为肺癌,2例误诊为肺炎,确诊率为96.15%。X线检查确诊率显著低于CT扫描确诊率,差异具有统计学意义(P<0.05),见表1。

表1 典型肺结核组患者诊断准确率比较(n=156)
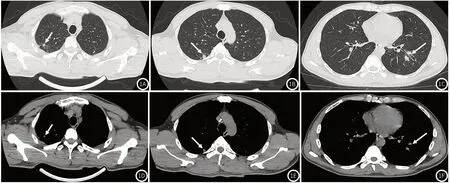
图1 男,39岁,双肺多发肺结核灶(白色箭头所示)。图1A~1C:CT肺窗;图1D~1F:分别为图1A~1C对应的CT纵隔窗。
2.2 典型肺结核组患者分型误诊率比较X线检查分型误诊率为15.38%,分型误诊24例,其中将7例Ⅱ型肺结核误诊成Ⅲ型肺结核,3例Ⅰ型肺结核误诊成Ⅲ型肺结核,2例Ⅰ型+Ⅱ型肺结核误诊为Ⅱ型肺结核,1例Ⅰ型+Ⅳ型肺结核误诊为Ⅳ型肺结核,3例Ⅱ型+Ⅲ型肺结核误诊为Ⅲ型肺结核,1例Ⅱ型+Ⅳ型肺结核误诊为Ⅱ型肺结核,1例Ⅱ型+Ⅳ型肺结核误诊为Ⅳ型肺结核,5例Ⅲ型+Ⅳ型肺结核误诊为Ⅲ型肺结核,1例Ⅱ型+Ⅲ型+Ⅳ型肺结核误诊为Ⅱ型+Ⅲ型肺结核。CT检查分型误诊率为3.4%,分型误诊5例,其中1例Ⅱ型肺结核误诊成Ⅲ型肺结核,2例Ⅰ型肺结核误诊成Ⅲ型肺结核,1例Ⅲ型+Ⅳ型肺结核误诊为Ⅲ型肺结核,1例Ⅱ型+Ⅲ型肺结核误诊为Ⅲ型肺结核,X线检查分型误诊率显著高于CT扫描分型误诊率,差异具有统计学意义(P<0.05),见表2。

表2 典型肺结核组患者分型误诊率比较[n=156, n(%)]
2.3 典型肺结核组患者隐匿病灶发现率比较156例患者所有病变部位一共512处,其中隐匿病灶82处,X线检查隐匿病灶发现率为4.9%,CT隐匿病灶发现率为100%,X线检查隐匿病灶发现率显著低于CT扫描,差异具有统计学意义(P<0.05),见表3。

表3 典型肺结核组患者隐匿病灶发现率比较(例)
2.4 非典型肺结核组患者诊断准确率比较非典型肺结核组患者一共78例,经CT扫描确诊67例,误诊11例,3例误诊为肺炎,7例误诊为肺癌,1例误诊为转移癌,确诊率为85.90%。经MRI检查确诊61例,误诊17例,12例误诊为肺癌,5例误诊为肺炎,确诊率为78.21%。MRI扫描确诊率显著低于CT扫描确诊率,差异具有统计学意义(P<0.05),见表4。

表4 非典型肺结核组患者诊断准确率比较(n=78)
2.5 非典型肺结核组患者分型误诊率比较CT扫描分型误诊率为5.77%,分型误诊4例,其中将1例Ⅱ型肺结核误诊成Ⅲ型肺结核,2例Ⅰ型肺结核误诊成Ⅲ型肺结核,1例Ⅲ型+Ⅳ型肺结核误诊为Ⅲ型肺结核。MRI扫描分型误诊率为11.54%,分型误诊9例,其中2例Ⅱ型肺结核误诊成Ⅲ型肺结核,2例Ⅰ型肺结核误诊成Ⅲ型肺结核,2例Ⅲ型+Ⅳ型肺结核误诊为Ⅲ型肺结核,1例Ⅱ型+Ⅲ型肺结核误诊为Ⅲ型肺结核,1例Ⅱ型+Ⅳ型肺结核误诊为Ⅱ型肺结核,1例Ⅰ型+Ⅱ型肺结核误诊为Ⅱ型肺结核,CT扫描分型误诊率显著低于MRI扫描分型误诊率,差异具有统计学意义(P<0.05),见表5。
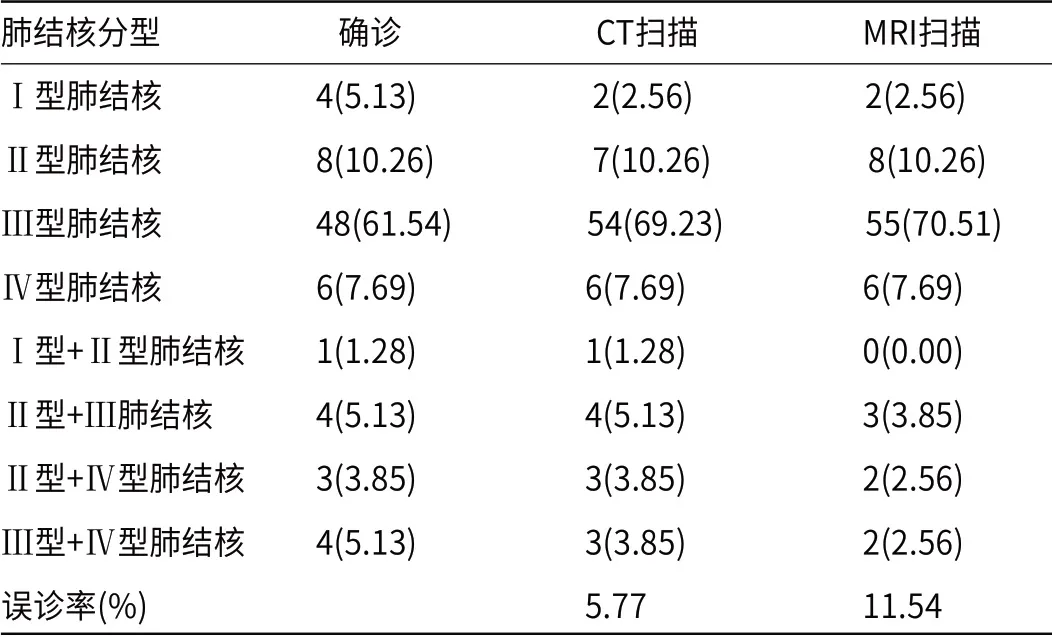
表5 非典型肺结核组患者分型误诊率比较(n=78,n(%))
2.6 非典型肺结核组患者隐匿病灶发现率比较78例患者所有病变部位一共312处,其中隐匿病灶54处,MRI扫描隐匿病灶发现率为64.81%,CT扫描隐匿病灶发现率为96.30%,MRI扫描隐匿病灶发现率显著低于CT扫描,差异具有统计学意义(P<0.05),见表6。

表6 非典型肺结核组患者隐匿病灶发现率比较(例)
3 讨 论
影像检查在肺结核的诊断和治疗中起着至关重要的作用。CT扫描优于X线检查主要表现在以下几个方面:(1)原发性肺结核主要有三个表现:肺实质病变、淋巴结肿大、胸腔积液。在CT扫描结果中,原发性肺结核的肺实质病变最常见的是致密和均匀阴影,但也可能是线性、斑片状、结节状或块状阴影。当出现此种表现时,CT扫描较X线扫描更容易发现病灶,即在肺实质病变中,CT扫描更灵敏。而且约有5%的原发性肺结核具有非典型分布的特点,它们分布在上叶前段、下叶基底段。此时X线检查容易造成误诊,而CT诊断准确率更高[6-8]。(2)在儿童肺结核人群中,纵隔和肺门淋巴结肿大可能是唯一的影像表现,此时由于中央干酪样坏死、周围环绕炎性肉芽组织,增强CT可发现外周边缘增强,而在X线上可能难以发现该病灶,从而造成肺结核漏诊[9]。(3)继发性肺结核主要分布在上叶尖后段、下叶背段。在大多数情况下,病变可能涉及多个肺段,而三分之一到三分之二的患者病变会累及双肺。在这些患者中,半数以上会形成明显的肺空洞。这种肺空洞化可以是单个或者多个,并且能在治疗后显著减少。对于肺空洞型结核病患者,由于其复发风险较高,所以肺空洞疾病应进行常规X线检查,而CT对空洞疾病的敏感性是X线检查的两倍,并且能提高对活动性结核病的诊断[10-11]。(4)原发性肺结核和继发性肺结核均可出现气道受累,约有10%~40%的活动性肺结核患者出现支气管狭窄,并且这些支气管狭窄是由结核性淋巴结炎直接蔓延导致,其影像学特征可以间接表现出来,包括肺不张、阻塞性肺炎等表现,此时X线检查往往容易误诊为单纯肺炎,而CT扫描的结果可表现为气管长段狭窄、伴有不规则的支气管厚壁、管腔阻塞等,且容易与肺炎鉴别,从而做出正确诊断[12-13]。(5)粟粒性肺结核可能发生在原发性肺结核中,但在继发性肺结核中更为常见。在早期症状出现时,胸部X线摄片结果通常是正常的,而CT可以准确地在疾病早期进行诊断,即使在无症状的患者中CT也可以检测到小结节或由大量肉芽肿融合形成的大结节[14]。(6)肺结核潜伏感染,是在没有肺结核活动的影像学和临床证据的情况下,实验室检查结果阳性的感染。它包括非活动性肺结核和潜伏性结核感染。对于肺结核潜伏感染,一般采用异烟肼或利福平的单药治疗。但是如果患者不能确定近六个月肺结核活动性稳定为阴性,则需要进行进一步临床和实验室评估,如果检查结果为阳性,则需要对活动性肺结核进行初始四药治疗。由于此时患者缺乏历史成像结果,胸部X线检查往往缺乏影像上的特异性改变,胸部CT能更灵敏地发现不明确的结节和可疑的空洞。在研究过程中,X线检查有5例活动性肺结核误诊为非活动性肺结核,而经CT扫描发现了心后、肺门旁等隐蔽部位的小空洞等病灶,做出了正确诊断[15-16]。
肺结核的影像学诊断对放射科医生来说是个挑战,因为其影像表现很容易模仿肿瘤或结节等疾病,导致诊断困难。MRI虽然并非常规诊断方法,但是其在疑难病例中,有较高的准确性[17-18]。所以将CT扫描与MRI扫描进行对比是有必要的。虽然MRI没有电离辐射,但是Agostinis等[19]研究发现,MRI扫描可能会出现掩盖病灶的伪影,甚至出现假病灶伪影,导致漏诊或误诊。本研究中即有两例肺结核由于MRI伪影存在,导致误诊为肺癌,而CT扫描并未出现此种情况。然而MRI显示出优异的分辨率,并且在淋巴结受累、胸膜异常和实质性病变中比螺旋CT更准确,良好的分辨率使MRI在评估胸膜受累时优于CT。在本研究中,有4例患者出现局部细微的渗出,CT扫描并未发现,该病灶被MRI扫描准确识别,从而在辅助肺结核诊断上体现其价值[20]。MRI扫描可以在儿童或孕妇的肺结核诊断中发挥优势,但是总体而言,CT扫描在肺结核诊断中优于MRI扫描。
综上所述,多层螺旋CT在肺结核诊断及分型中拥有优于X线检查和MRI的临床价值,值得进一步推广。

