智能筛查系统与NRS⁃2002对头颈部肿瘤住院病人营养风险筛查效果比较
马建红,吴瑞臻,叶正强,曹 峻,石 勤,王豪冬
复旦大学附属眼耳鼻喉科医院,上海 200031
因头颈部肿瘤解剖位置特殊,与病人消化系统密切相关,肿瘤本身的因素及治疗急慢性不良反应均使病人易发生营养风险[1]。研究发现,营养风险可降低病人对治疗的耐受性和敏感性、延长住院时间、增加术后并发症风险,影响治疗效果[2-5]。营养风险筛查简表2002(Nutritional Risk Screening 2002,NRS-2002)是经过验证的筛查工具,被广泛推荐为病人入院后的标准程序[6-9]。但因专业人员匮乏、医护精力不够等原因,营养风险筛查在大多数医院都是结合“肿瘤营养示范病房”创建或依托于某个项目在逐步推进,难以在现有的就医环境中全面实施。已有文献报道,营养风险筛查在肿瘤病人中的应用现状不理想[10]。基于医院信息系统(hospital information system,HIS)、实验室信息系统(laboratory information management system,LIS)等进行智能化营养筛查设计,辅助医护人员进行快速筛查是亟须解决的问题。王艳莉等[11]开发了一个针对住院肿瘤病人的营养筛查系统,提取了体质指数(BMI)、体重下降、进食减少、膳食医嘱、白蛋白等指标,发现与NRS-2002相比,智能筛查系统灵敏度为83.0%,特异性为80.1%。该研究中头颈部肿瘤病人比例不高,占23.4%。Jabbott等[12]针对门诊肿瘤病人基于BMI和体重变化建立了一个自动营养筛查系统,发现与整体营养状况主观评估(PG-SGA)相比未达到预期的灵敏度和特异度。也有学者探索了计算机自动筛查评分预测营养不良相关并发症[13]。本研究以NRS-2002为参考,探讨自制智能营养筛查系统在头颈部肿瘤住院病人中的适用性,从而促进营养筛查在医院的落实。
1 对象与方法
1.1 研究对象 以NRS-2002筛查结果为金标准,采用PASS 15软件估算样本含量。通过预实验,预计智能筛查系统灵敏度为75%,特异度为70%,灵敏度和特异度的容许误差均为10%。选取置信度1-α=0.95,通过软件运行取最大样本量为81例,再加10%失访,共需筛查结果为阳性病人89例。预实验营养风险筛查检出率为24%,故需连续纳入371例病人,可满足本研究要求。采用连续抽样的方法纳入2018年11月—2020年6月在中国上海某三级甲等专科医院接受手术治疗或放化疗的住院肿瘤病人439例。纳入标准:年龄18~90岁;病理学诊断为喉癌或鼻咽癌;无交流障碍,知情同意参加营养风险筛查。排除标准:有胸腹水或水肿;装有心脏起搏器;住院时间不足24 h;临时出院病人。该研究符合赫尔辛基宣言要求,并得到了医院伦理委员会的批准(批准号:NO.2018024)。
1.2 研究方法
1.2.1 营养风险筛查 ①NRS-2002:在病人入院后24 h内使用NRS-2002对病人进行营养风险筛查,包括营养状况受损(BMI、体重下降、进食量减少等)、疾病严重程度(是否为肿瘤病人、有无糖尿病、慢病急性发作等)、年龄是否≥70岁3部分内容。NRS-2002总分为0~7分,<3分为无营养风险,≥3分为有营养风险[14-15]。②智能筛查系统:病人入院第2天,智能筛查系统从医疗信息系统、实验室信息系统提取营养相关数据,如身高、体重、体重变化、年龄、膳食医嘱、有无糖尿病史、白蛋白、前白蛋白、诊断信息等对病人进行营养风险识别。
1.2.2 质量控制 问卷调查、营养筛查由经过统一培训的营养师、护士完成。身高、体重测量时要求病人排尿、穿病号衣、脱鞋,使用已校正的身高体重计(Seca,中国)测量,身高精确到0.01 m,体重精确到0.1 kg,计算BMI。实验室指标包括白蛋白(ALB)、前白蛋白(PA)。体成分使用便携式人体分析仪(Biospace Inbody S10,韩国)测定,分析指标包括身体细胞量(BCM)、去脂指数(FFMI)、骨骼肌指数(SMI)、上臂围(AC)、上臂肌围(AMC)。
1.2.3 统计分析 采用EpiData 3.1数据库专人双录入并核查录入数据准确性。采用SPSS 19.0软件进行统计分析。以NRS-2002为参照,计算智能筛查系统的灵敏度、特异度、阳性预测值、阴性预测值、准确度、Kappa系数等。相关分析采用Person相关分析,P<0.05为差异有统计学意义。
2 结果
2.1 基本情况 研究期间共筛查了439例病人,其中男386例(87.9%),女53例(12.1%);年 龄20~84(60.63±10.12)岁;喉癌378例,鼻咽癌61例。病人基本特征见表1。入院时NRS-2002和智能系统筛查营养风险检出率分别为22.8%(100/439)、34.3%(151/439),差异有统计学意义(P<0.001)。按照肿瘤TNM分期,两种筛查方法均发现喉癌病人Ⅲ期、Ⅳ期营养风险检出率高于Ⅰ期、Ⅱ期,差异有统计学意义(P<0.05)。在鼻咽癌病人中Ⅲ期、Ⅳ期营养风险检出率差异无统计 学 意 义(P>0.05)。有12.8%(56/439)体 重 不 足(BMI<18.5 kg/m2)的 病 人。有7例 超 重(BMI为24.0~27.9 kg/m2)病人被NRS-2002判定为有营养风险,有21例超重肥胖(BMI≥24.0 kg/m2)病人被智能筛查系统判定为有营养风险。
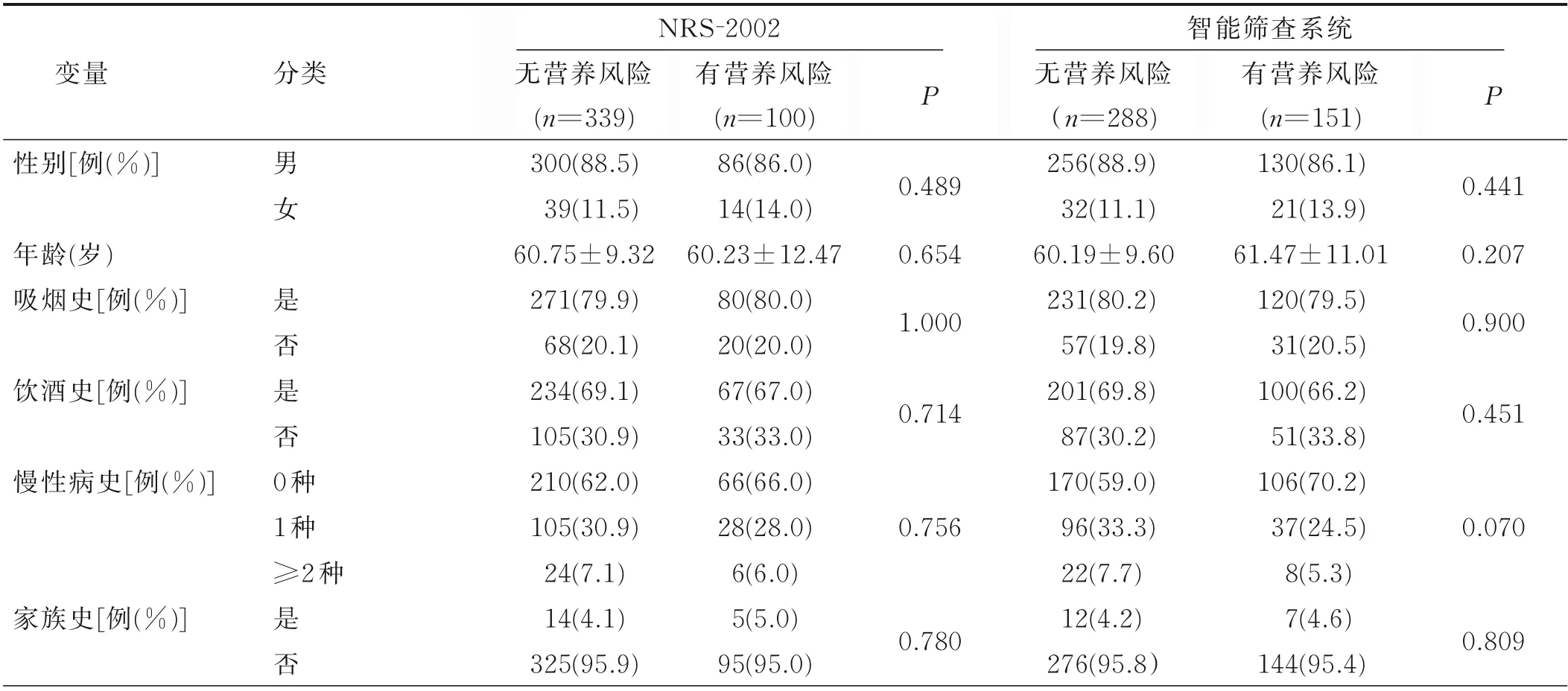
表1 不同营养风险病人基本特征分析
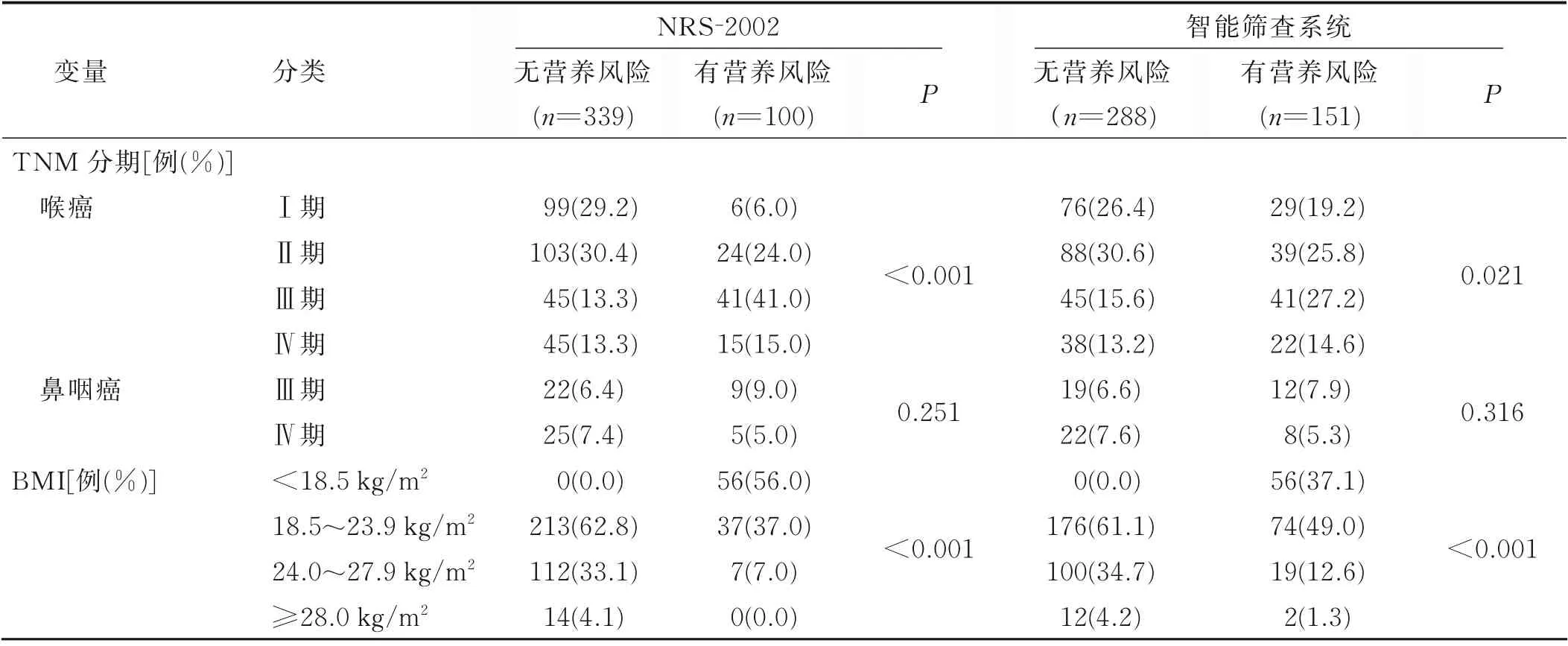
(续表)
2.2 灵敏度、特异度 以NRS-2002为参考,智能筛查系统有较高的灵敏度(84.0%)、特异度(80.2%)和准确度(81.1%);有16例(16.0%)NRS-2002判定为有风险的病人未被智能系统识别。NRS-2002与智能筛查系统筛查结果一致性中等(Kappa=0.544,P<0.001)。见表2。
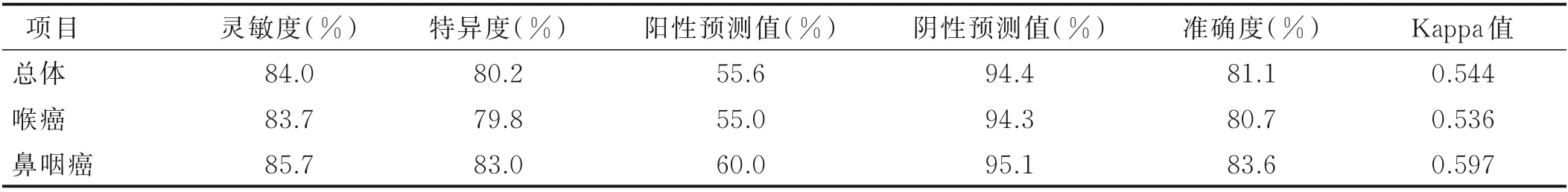
表2 智能筛查系统的灵敏度及特异度
2.3 不同营养风险病人的血液学及体成分指标比较 NRS-2002和智能筛查系统两种结果均显示有营养风险组的血液学指标(包括ALB、PA)及体成分指标(包括BMI、BCM、FFMI、SMI、AC、AMC)较无营养风险组低,差异有统计学意义(P<0.01)。见表3。
表3 不同营养风险病人的血液学及体成分指标比较(±s)
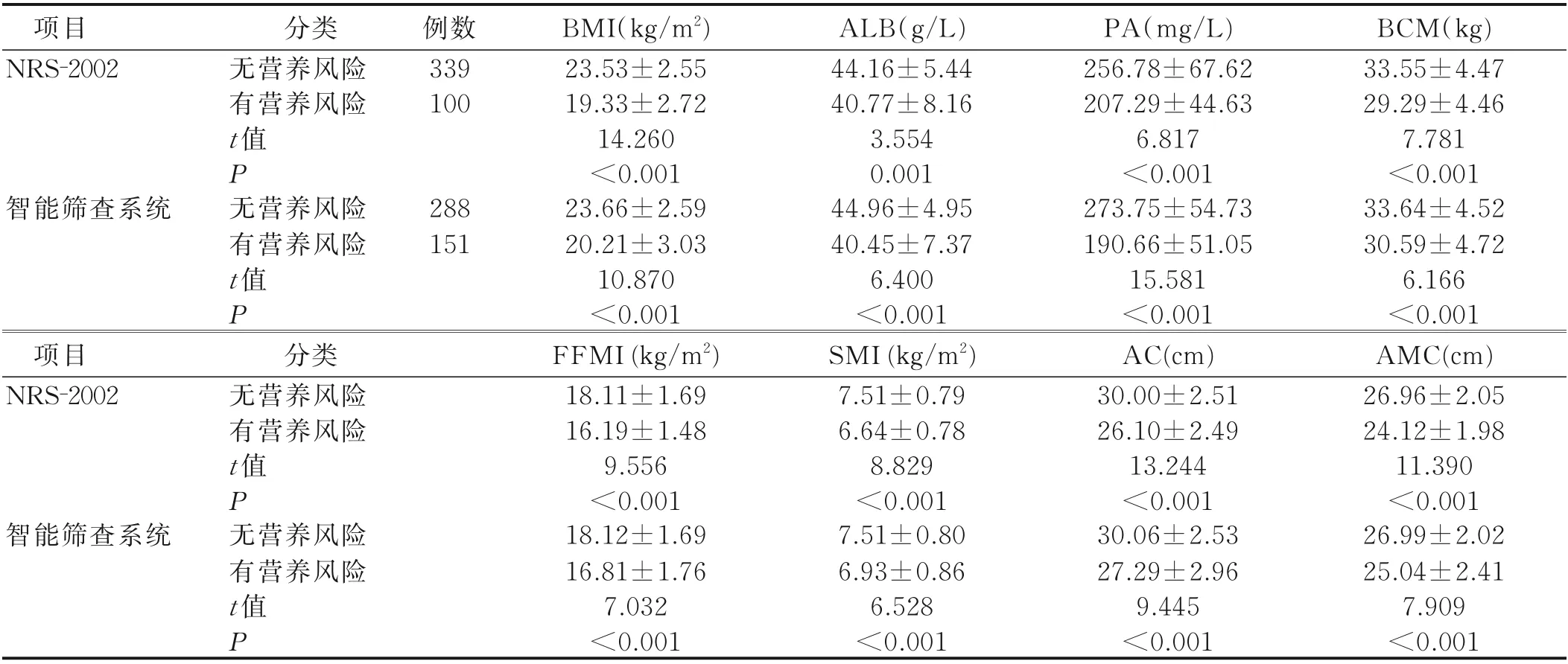
表3 不同营养风险病人的血液学及体成分指标比较(±s)
项目NRS-2002例数339 100智能筛查系统288 151项目NRS-2002智能筛查系统分类无营养风险有营养风险t值P无营养风险有营养风险t值P分类无营养风险有营养风险t值P无营养风险有营养风险t值P BMI(kg/m2)23.53±2.55 19.33±2.72 14.260<0.001 23.66±2.59 20.21±3.03 10.870<0.001 FFMI(kg/m2)18.11±1.69 16.19±1.48 9.556<0.001 18.12±1.69 16.81±1.76 7.032<0.001 ALB(g/L)44.16±5.44 40.77±8.16 3.554 0.001 44.96±4.95 40.45±7.37 6.400<0.001 SMI(kg/m2)7.51±0.79 6.64±0.78 8.829<0.001 7.51±0.80 6.93±0.86 6.528<0.001 PA(mg/L)256.78±67.62 207.29±44.63 6.817<0.001 273.75±54.73 190.66±51.05 15.581<0.001 AC(cm)30.00±2.51 26.10±2.49 13.244<0.001 30.06±2.53 27.29±2.96 9.445<0.001 BCM(kg)33.55±4.47 29.29±4.46 7.781<0.001 33.64±4.52 30.59±4.72 6.166<0.001 AMC(cm)26.96±2.05 24.12±1.98 11.390<0.001 26.99±2.02 25.04±2.41 7.909<0.001
2.4 相关性分析 NRS-2002与智能筛查系统的筛查结果有中等程度相关性(r=0.567,P<0.001)。NRS-2002、智能筛查系统两种工具筛查结果与年龄、3个月体重下降百分比相关性无统计学意义,与血液学指标(包括ALB、PA)及体成分指标(包括BMI、BCM、FFMI、SMI、AC、AMC)相关性有统计学意义(P<0.05)。NRS-2002与体成分指标(包括BMI、BCM、FFMI、SMI、AC、AMC等)、2个月体重下降百分比、1个月体重下降百分比等参数的相关性优于智能筛查系统;智能筛查系统与血液学指标(包括ALB、PA)的相关性优于NRS-2002。见表4。

表4 不同筛查工具筛查结果与测量指标的相关性
3 讨论
NRS-2002在我国住院病人中的适用性已有报道[16]。本课题组的前期研究也显示,NRS-2002适用于头颈部肿瘤病人营养风险筛查[17]。以NRS-2002为参考,基于医院HIS、LIS系统探索实现智能筛查,对该工作在医院的全面落实、及时发现有营养风险的病人具有积极的意义。
本研究将智能筛查系统与NRS-2002进行比较显示,两者营养风险筛查结果较为一致,但智能筛查系统营养风险检出率(34.4%)高于NRS-2002(22.8%)。智能系统较NRS-2002增加了白蛋白、前白蛋白指标,可能是营养风险检出率高的主要原因。在2019年发布的营养不良诊断和分级新标准中,除C-反应蛋白外,ALB、PA作为支持性炎症替代反应的生物标记物被纳入病因学标准[18]。由于我院C-反应蛋白未列入入院病人检验常规,故智能系统提取字段只列入ALB、PA两个实验室指标。本研究发现,在NRS-2002和智能筛查系统两种方法中,有营养风险组ALB、PA水平均低于无营养风险组。
以NRS-2002为参考,智能系统有较高的灵敏度(84.0%)、特异度(80.2%)和准确度(81.1%)。但研究样本中,有16例NRS-2002判定为有营养风险病人未被智能系统所识别。进一步分析发现,医生写病史时习惯性填“体重无变化”或“体重无明显下降”,从而导致智能系统“体重变化”获取的数据比人工NRS-2002筛查少。除加强对医生病历规范书写的培训外,还需要寻找并在智能系统中添加与体重下降强相关的营养指标,以进一步提高智能筛查系统的敏感性。
同时,从数据中发现,使用BMI确定营养不良风险有一定的局限性。BMI<18.5 kg/m2的比例为12.8%(56/439)。另外,有7例超重病人被NRS-2002判定为有营养风险,有21例超重肥胖病人被智能筛查系统判定为有营养风险。有研究报道,体重极度下降(消瘦)与极度增加(肥胖)都是医疗费用增加的相关危险因素[19]。
本研究还发现,NRS-2002与体成分指标(包括BCM、FFMI、SMI、AC、AMC等)的相关性优于智能筛查系统;智能筛查系统与血液学指标(包括ALB、PA)的相关性优于NRS-2002。近年来,体成分测定被越来越多地应用于临床营养评估,与BMI相比,体成分测定可更准确地评估肌肉营养状况[20]。有研究表明,BCM、FFMI、SMI与营养状况和结局密切相关[21]。在2019年发布的营养不良诊断和分级新标准中,低BMI、体重减轻、肌肉减少被纳入表型标准[18]。黎娜等[22]报道,鼻咽癌病人存在不同程度的营养不良,营养筛查评估评分联合白蛋白、淋巴细胞计数等血液学指标以及体格测量指标能更全面评价病人的营养状况。本研究中NRS-2002与体成分指标(包括BCM、FFMI、SMI、AC、AMC等)的相关性为中等,提示体成分测定不仅仅是营养评估指标,在营养风险筛查中也具有重要意义。智能筛查系统将ALB、PA列入提取项纳入评分可能是其与血液学指标相关性优于NRS-2002的原因。
4 小结
智能筛查系统适用于头颈部肿瘤住院病人营养风险筛查,与NRS-2002同样有效,但其在其他病种中的适用性需要在更多病种的病人中进一步验证。

