护士视角下NICU低母乳喂养率的归因模型构建及干预路径选择
杨许艳,谭玲玲,朱璐兰,谭 佳,高 红*
1.南华大学附属第二医院,湖南 421001;2.南华大学护理学院;3.南华大学附属第一医院
联合国儿童基金会(United Nations International Children's Emergency Fund,UNICEF)与世界卫生组织(World Health Organization,WHO)倡导在婴儿出生后6个月内提供纯母乳喂养,并持续母乳喂养至2岁或更长时间[1]。为了使母亲建立和维持6个月内纯母乳喂养,UNICEF和WHO还推荐在新生儿出生的第1个小时内就开始母乳喂养、尽可能进行纯母乳喂养、按需哺乳等。而在新生儿重症监护室(neonatal intensive care unit,NICU)这个特殊的病房,新生儿不仅病情重、变化迅速,而且还处于母婴分离状态,在此情况下早期的母乳喂养变得比较困难[2]。目前,国内外的研究主要集中在早产儿的母乳喂养,普遍认为母乳喂养情况不容乐观。2018年国内的一项研究结果显示,NICU的极/超低出生体重儿母乳喂养率仅为37.2%[3-5],尚未见足月儿的具体数据。归结NICU低母乳喂养率的原因包括实施无陪护病房管理模式、母婴分离、知识缺乏、NICU相关设施缺乏等诸多因素[6]。本研究从NICU护士视角下构建低母乳喂养率的归因模型,并探讨其干预路径。
1 对象与方法
1.1 研究对象 本研究选取了某三级甲等医院NICU 21名护士,其中已婚13人,未婚8人;工作年限3~18年。学历:硕士研究生2人,本科生11人,专科8人。纳入标准:在NICU独立工作≥2年;轮转过不同工作时间制的班次;与不同患儿家长接触过,并在上班时间登记和接受家长送过来的母乳;自愿参与本研究。排除标准:进修护士;休假/外出学习的护士。
1.2 方法 本研究采用以质性研究数据的收集、分析为基础,提取概念并建构理论的扎根理论研究方法,这有助于观察和解读现实问题[7]。本研究的目的为构建护士视角下NICU低母乳喂养率的归因模型及探索出最贴近临床实际的干预路径,采用程序化扎根理论分析方法在NICU工作场所进行“情景中”的研究较为合理。
1.2.1 资料收集方法
1.2.1.1 半结构式深度访谈 研究者于2020年8月—10月在某三级甲等医院的NICU进行实地观察与访谈。访谈提纲的设计是紧紧围绕研究主题进行的,同时采用了开放式问题和封闭式问题,逻辑严谨。设计访谈具体问题时主要遵循以下原则:①用简明的语句说明访谈目的;②访谈问题尽量客观,避免有意识的引导、暗示,研究者尊重客观事实;③访谈问题的设置依据先封闭式后开放式的顺序,逐步推进访谈的深度。本研究得到了医院和NICU的支持,研究者严格按照研究对象的纳入标准和排除标准选择受访者,事先与受访者一起商定访谈时间和地点,根据访谈提纲收集资料。主要访谈提纲包括:①您的母乳喂养知识来源于哪里?您最信任的来源是什么?为什么?②您觉得您目前掌握的母乳喂养知识可以满足工作需要吗?如果不满足,您会怎么解决?会接受哪种方式的培训?③宝宝入院时,您是否会积极为患儿家属宣教母乳喂养?宣教内容有哪些?用哪些方式?您觉得哪种宣教效果最好?④对于母乳喂养,您希望得到患儿父亲什么样的理解或帮助?⑤对于母乳喂养,您希望得到患儿母亲什么样的理解或帮助?⑥您在接收母乳时有何感受?让您最深刻难忘的场景是什么?⑦您在工作中接收母乳有困难吗?有哪些困难呢?⑧对于新生儿科的母乳喂养,您觉得还有哪些工作需要改进?⑨您周围的人对母乳喂养的评价是什么?您会参与评论吗?为什么?整个访谈过程以及访谈资料遵循保密原则和匿名原则,每次访谈都征得受访者同意后,全程录音,访谈时间15~45 min。访谈人员营造出轻松、愉悦的谈话氛围。
1.2.1.2 参与式观察法 访谈人员扎根于医院NICU,与护理人员建立联系。通过观察护理人员的日常工作、护理人员如何接待新入院病人、护理人员和患儿家长的沟通、接受母乳的流程、母乳储存、喂奶前母乳准备流程、工作场所周围环境等与本研究目的相关的内容,并做好一手资料的记录。
1.2.2 资料分析 每次访谈结束后,24 h内将录音资料转录成文字资料,并由2名研究者对访谈资料进行核对,以免遗漏信息。与此同时,对每次访谈资料进行初步分析研究,以及时调整访谈用语和提纲。所有访谈结束后,采用NVIVO11.0质性资料分析软件对访谈资料进行归纳分析,由双人录入、分别单独编码。信度采用编码一致性进行检验,根据各编码人员编码分类的相同数目与各类编码均数的比值计算出编码一致性Kappa系数[8]。效度检验:①根据Member Checking进行检验,选择3名不同研究人员(参与访谈过程或者熟悉该研究领域)根据研究日志和访谈记录对编码进行审核,对存在争议的编码经过反复交流讨论后,最终达成一致,确保访谈资料编码的真实性和准确性[9];②根据Triangulation检验方法,本研究采用大量阅读相关文献资料、参与观察、学术交流等方法,对已有材料进行认真分析,确保编码与理论的契合度[9]。在分析数据的过程中不再产生新的概念和理论时,可认为资料达到饱和。
2 结果
依据程序化扎根理论分析方法处理研究数据,即遵循“开放式编码-主轴式编码-理论编码”的程序进行数据分析。
2.1 开放式编码和主轴式编码 在NVIVO 11.0中进行开放式编码,对原始研究资料中的词汇、语句和段落抽象提取并概念化,并将相同或类似的概念进行范畴化。2名研究员提取的自由节点数分别是296个和326个,完全相同和相近的节点数为287个,编码一致性Kappa系数为0.92,经课题组成员讨论比较后最终提取了307个节点。通过将相同或相似意义的自由节点合并,最终提取49个树状节点。限于篇幅,每个范畴对应的初始概念及部分举例的原始资料见表1。为了理清初始概念的区别和关联,对开放式编码的树状节点进行分类和整理,并重新排列形成主轴式编码。在这个阶段,本研究归纳出4个主范畴和15个次范畴。具体见表1。

表1 NICU低母乳喂养率归因模型的主轴编码

(续表)
2.2 理论编码和模型构建 在基于开放式和主轴式编码之上进行了理论编码,它是以理论建构为目的,是对概念、类属不断进行整合的过程。Glaser认为理论编码是具体化了前两个阶段中所形成的类属关系,同时把一些不成体系的概念重新进一步聚拢在一起[7,10],因此,理论编码不仅是反映研究问题的核心架构,而且还是研究问题理论化的重要步骤。本研究确定的核心范畴是NICU低母乳喂养率的诱导因素和演化机制。根据故事线发掘出4种诱因匹配机制,其中母乳喂养相关知识及其来源的选择偏向是NICU低母乳喂养率的根本诱因;NICU护士不同的情绪触发和心理偏向是NICU低母乳喂养率的直接诱因;护患双方资源拥有类型是NICU低母乳喂养率的外在诱因;NICU医疗卫生体制改革过程中形成的封闭式管理等制度积弊,是加剧NICU低母乳喂养率的宏观诱因。本研究将该理论称之为护士视角下NICU低母乳喂养率的四位归因模型,见图1。
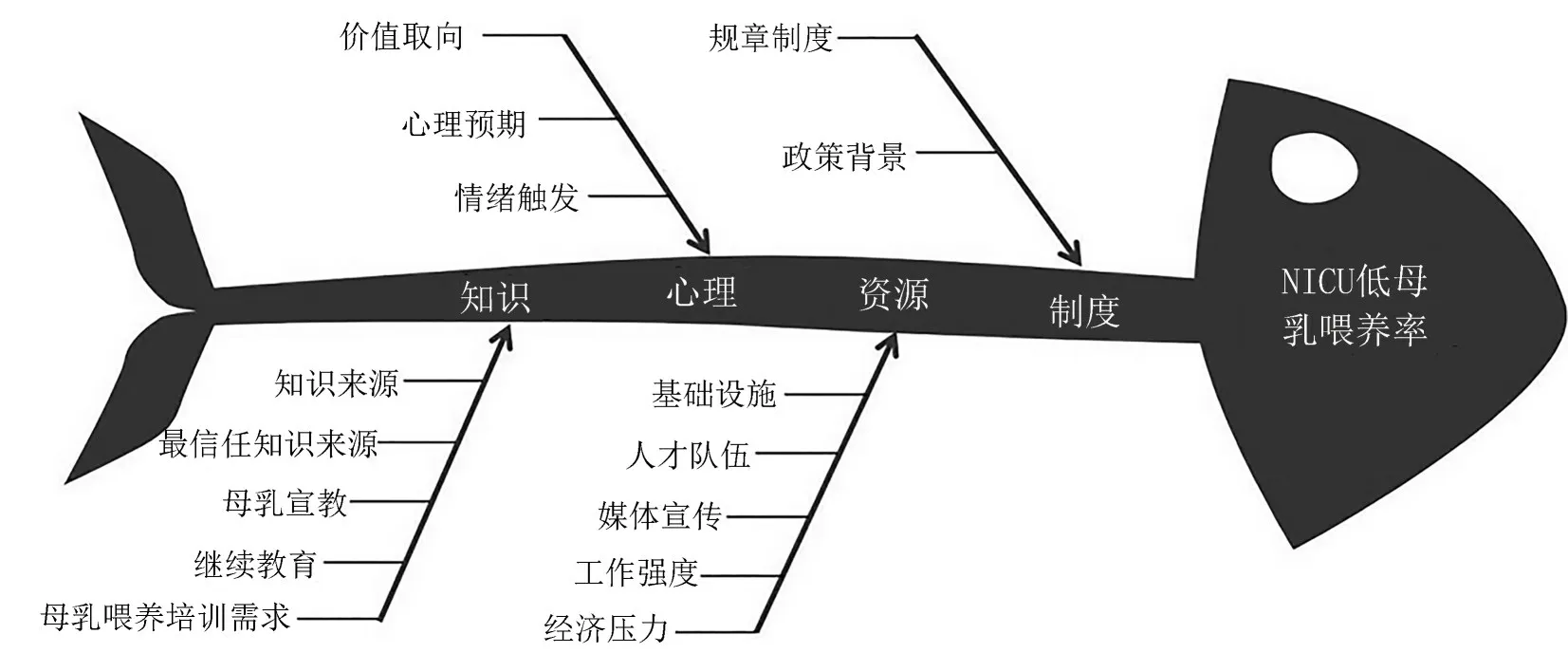
图1 护士视角下NICU低母乳喂养率归因鱼骨图
2.3 理论饱和度检验 本研究对剩余的其他3个案例的访谈内容进行编码分析,结果显示未出现新的概念和范畴,在已有的范畴之间也并未出现新的关联。在分析新的访谈内容过程中未发现新的概念和理论时,可认为该研究理论已经达到了理论饱和。
3 NICU低母乳喂养率归因模型和阐释
通过对质性研究数据的开放式编码、主轴式编码、理论编码和理论饱和度检验多个步骤,最终得到NICU低母乳喂养率归因模型。接下来将从知识、心理、资源、制度4个方面阐释护士视角下NICU低母乳喂养率的原因及其作用机制。
3.1 知识-选择:根本诱因 NICU的母乳喂养知识不同于一般大众所了解的母乳喂养知识,它包括了母乳喂养的基本知识、母乳的采集知识、转运知识、储存知识、加热和喂养知识以及母乳喂养各个环节的卫生知识等。患儿家属对这些知识的掌握程度、理解程度以及医护人员对这些知识的掌握程度、理解程度和宣教程度等都会对母乳喂养率产生重要影响。①医护人员的母乳喂养知识情况:有研究者对NICU护士母乳采集存储知识进行了调查,发现护士母乳采集存储知识处于较低水平[11]。②患儿父母的母乳喂养知识情况:有文献报道,二胎孕妇母乳喂养知识平均得分处于中上水平,母乳喂养知识主要来源于周围人的经验,而第一胎为配方奶喂养、无正式职业及年龄较低的二胎孕妇母乳喂养知识得分较低[12]。国内外多项研究表明,母乳喂养知识得分情况与母乳喂养率呈正相关[13-15]。
国内新生儿科大多采用封闭式管理,住院新生儿母乳喂养率普遍较低[16]。通过成立多学科团队管理小组对NICU医护人员进行母乳喂养知识培训,对住院患儿家属进行健康教育,发现提升医护人员母乳喂养知识水平和患儿父母母乳喂养意识能有效提高NICU母乳喂养率[17]。此外,结合知信行理论,可认为知识-选择是NICU低母乳喂养率的根本诱因。
3.2 心理-偏向:直接诱因 触发NICU护士干预母乳喂养的行为会受到个人心理偏向的影响,这种偏向往往是外生的,且与特定的社会关系紧密相连。心理偏向不仅受到经济因素的影响,还会受到态度、情感、经验和动机的影响[18]。在NICU低母乳喂养率这一现实问题中,持有不同心理偏好的主体,对母乳喂养的感知、心理预期、肯定或否定其价值也不尽相同,因而会反映在具体行动上。因此,可以认为心理-偏向是NICU低母乳喂养率的直接诱因。
3.3 资源-工具:外在诱因 资源构成了解决问题的基础,在一定程度上决定着行为主体能否达成目的以及在患儿无法得到母乳喂养时所能够选择的对抗工具。NICU的资源主要从基础设施、人才队伍、媒体宣传、工作强度和经济压力5个层面影响着患儿母乳喂养。我国国内绝大多数新生儿科都采用封闭式管理,母婴处于分离状态,这种情况不利于新生儿母乳喂养。NICU的新生儿要采用母乳喂养就要牵涉很多资源,一是基础设施,如母乳运送的装置、人力等;二是护理人员的人才队伍,如干预母乳喂养的人力、能力,接收母乳的人力等;三是媒体资源,如商家对婴幼儿奶粉的广泛宣传,导致很多新生儿父母认为配方奶粉比母乳更有营养,而不选择母乳喂养;四是工作强度,如新生儿科工作量大也会影响母乳喂养率;五是经济压力,如送母乳的成本过高也是阻止母乳喂养的一个重要因素。因此,资源-工具是NICU低母乳喂养率的外在诱因。
3.4 制度-冲突:宏观诱因 制度是组织在一定理念指导下形成的若干运行规则,或用以规范人们互动行为的约束条件[19]。制度能够决定个体行为选择的范围和边界[20]。NICU因服务对象的特殊性,消毒隔离、医院感染管理、探视等各种规章制度要求严格,对新生儿母乳喂养也会造成一定的影响,比如会大幅度减少母婴接触,对母乳的卫生要求高等。在封闭式医疗环境下,医护人员与患儿家属不仅沟通次数有限,且也无法保证每次患儿的沟通对象是同一个家属,这也大大地影响了母乳喂养的宣教。因此,在这些宏观因素的影响下,很多时候制度会制约NICU的母乳喂养。
4 干预路径构建的启示
构建“Knowledge-Psychology-Resources-System”(KPRS)干预机制,提高母乳喂养率。提高NICU母乳喂养率一直以来都是个难题,这个问题不是单一的、简单的问题,因此,解决此难题需要正确的干预路径+综合解决方案,需要NICU护士、患儿父亲、患儿母亲共同参与。对NICU护士而言,首先,要不断学习和储备母乳喂养的科学知识,并要把这些知识融会贯通到临床实际工作中,为患儿服务;其次,在具备了知识的基础上,尽可能将周围环境、人和事物所带来的负面情绪、过高的期望以及不正确的价值取向给予正向引导;最后,在现有NICU制度与新生儿母乳喂养有冲突时,应该充分利用周围的资源,克服困难,把以前的不可能尝试变为可能,把以前的不愿意做、不敢做努力变为积极、主动地做,以有效地、稳定地提高母乳喂养率,最大可能地为新生儿争取有利于他们健康成长的天然最佳食物。

