30%低碳水化合物饮食结合运动治疗干预2型糖尿病的效果分析
武长惠
2型糖尿病原名称为成人发病新糖尿病,普遍在50岁后发病,2型糖尿病在所有糖尿病中占比高达90%以上[1]。2型糖尿病是胰岛受体相对缺少或胰岛素分泌缺陷缩导致的血糖代谢紊乱病变。目前2型糖尿病无法根治,长期血糖控制对预后影响大,当血糖长期控制不佳时,患者可出现心血管、肾病变以及神经系统和眼损伤。单纯依靠药物治疗效果不佳,目前治疗2型糖尿病主要采用综合方案,除用药外还需进行饮食和运动干预。近年来一些研究指出运动治疗、低碳水化合物饮食治疗能帮助2型糖尿病患者控制血糖、体重,预防并发症,改善预后。笔者研究联合30%低碳水化合物饮食和运动治疗对2型糖尿病患者的疗效,报道如下。
1.资料与方法
1.1 一般资料 本研究纳入2018年5月至2020年5月于笔者医院治疗的86例2型糖尿病患者,按随机数字表法分为对照组和观察组。观察组43例,其中男性24例,女性19例;年龄60~69岁,平均(63.98±3.77)岁;糖尿病病程为1~19年,平均(9.65±1.65)年,体质量指数为(22.98±1.76)kg/m2。对照组43例,其中男性26例,女性17例;年龄60~68岁,平均(62.87±2.04)岁;糖尿病病程为1~20年,平均(19.43±1.71)年,体质量指数为(23.01±1.01)kg/m2。两组上述资料以及干预前血脂、血糖比较无统计学差异,P>0.05。本研究获得医院伦理委员会批准。纳入标准:根据2011年版世界卫生组织相关标准确诊2型糖尿病;病程≥3个月;签署知情同意书。排除标准:严重心脏病、肾病、肝病、胆囊病;低血糖需住院治疗;哺乳期和妊娠期女性;无自理能力;意识障碍、精神疾病史;非2型糖尿病。
1.2 方法
1.2.1 对照组:给予盐酸二甲双胍(生产企业:中美上海施贵宝制药有限公司,国药准字:H20023371,规格:0.5g/片)治疗,初始剂量为0.5g,2次/d,每周增加0.5g,直到2g/d。常规饮食:每日碳水化合物摄入占总热量55%~65%,每日主食摄入300~500g,每日蔬菜摄入500g,每日瘦肉摄入50~100g。
1.2.2 观察组:与对照组相同药物治疗基础上进行30%低碳水化合物饮食结合运动治疗。饮食:每日碳水化合物饮食摄入为总热量30%左右,蛋白质、脂肪分别占比20%~30%、40%~50%左右。以基础代谢率(BMR)乘以体力活动水平(PAL)计算每日热量总消耗,结合患者个体情况推荐每日摄入1400~1800kcal。食谱设计根据患者饮食喜好、体脂比重等进行调整,使用食物模型指导患者根据食谱中分量进食。碳水化合物主要来源为杂粮、薯类、糙米、玉米,尽量减少面食和精白米及其制品。举例1d热量1500kcal的食谱:早餐:蒸山药100g,水煮鸡蛋1枚,豆浆250ml;午餐:熟糙米饭75g,冬瓜200g,牛肉100g,花椰菜200g;晚餐:熟糙米饭75g,南豆腐150g,猪肉50g,生菜250g;日用植物油(花生油或菜籽油)45g,水果(雪梨或苹果)200g,坚果(干核桃、干花生或巴旦木)15g。此外,罗列限制或避免使用的食物:零食包括薯片、蛋糕、饼干等;糖类包括蜜糖、红糖、白砂糖、冰糖等;饮料包括含葡萄糖、果糖、蔗糖等饮料;酒精类包括葡萄酒、啤酒、米酒、白酒等;避免长时间烹饪的食物,包括一切粥类、浓汤;水果类避免蜜瓜、龙眼、香蕉、枣等高血糖生成指数的水果。运动干预:第1个月至第3个月:10min快走,30s快走+小跑60s,2次;30s快走+75s小跑,6次,8min慢走+6min肌肉抗阻;运动强度:50%~60%心率。第3个月~第6个月:跑步2.5km,速度8km/h,中间根据患者耐受情况可穿插快走或间隙,间歇时间<2min,快走时间<60min,之后进行2min慢走和6min肌肉抗阻训练。
1.3 观察指标 记录干预前、随访3月、6月空腹血糖(FPG)、餐后2h血糖(2hPBG)、胆固醇(TC)、甘油三酯(TG)、空腹胰岛素(Fins)、胰岛抵抗指数(HOAM-IR)。Fins使用罗氏Eslecsys 2010化学发光免疫分析仪检测;HOMA-IR=FBG×Fins/22.5。
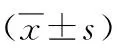
2.结果
2.1 两组血糖对比 干预前两组2hPBG、FBC比较无统计学差异,P>0.05;随访3月、6月两组上述指标均降低且观察组低于对照组,P<0.05,见表1。

表1 两组血糖指标对比 单位:mmol/L
2.2 两组血脂对比 干预前两组TC、TG比较无统计学差异,P>0.05;随访3月、6月两组上述指标均降低且观察组低于对照组,P<0.05,见表2。
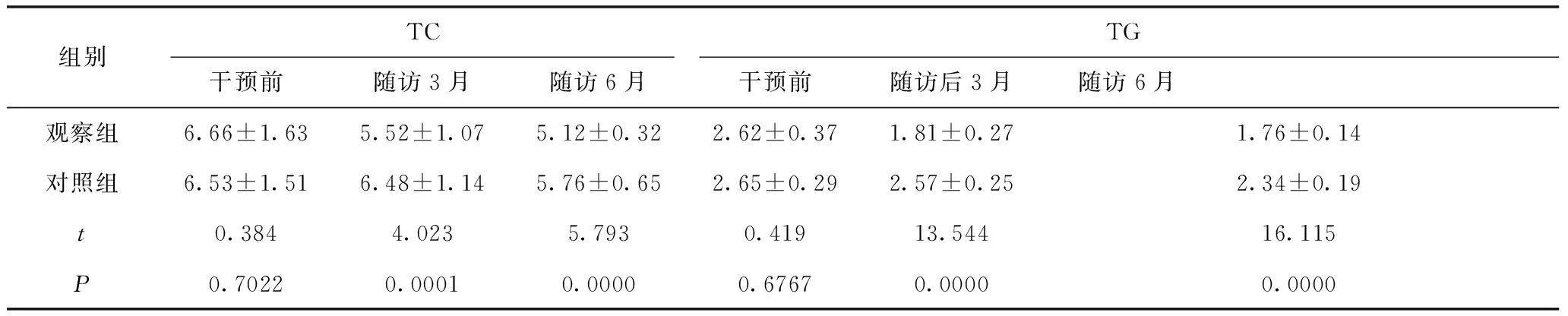
表2 两组血脂、血糖指标对比 单位:mmol/L
2.3 两组胰岛指标对比 干预前和随访3个月两组Fins、HOMA-IR比较无统计学差异,P>0.05;随访6月两组上述指标均降低且观察组低于对照组,P<0.05,见表3。
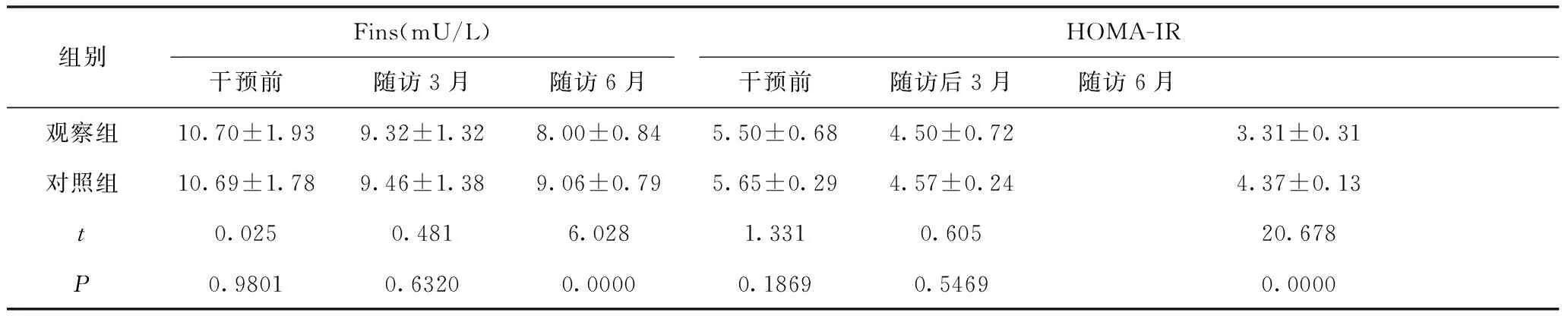
表3 两组胰岛指标对比
3.讨论
我国2型糖尿病患者基数庞大,且约有25%~50%的患者有家族史[2]。本研究使用的二甲双胍是治疗2型糖尿病的常用药物,能有效减轻患者体重,控制血糖水平,改善胰岛功能,疗效稳定,不良反应少。但该病进展慢,病程长,患者主要在院外进行治疗,且病情受饮食习惯、运动习惯等影响,因此除合理用药外,还需要增加合理的饮食和运动治疗。
观察组应用30%低碳水化合物饮食治疗,结果显示随访3月、6月时2hPBG、FBC和TC、TG水平均低于对照组,随访6月观察组Fins和HOMA-IR低于对照组,P<0.05。低碳水化合物饮食又称高蛋白质饮食,是目前临床流行的饮食治疗策略,是通过减少碳水化合物摄入控制体重和血糖。近年来研究对其在血糖、血脂上的影响更加重视,许多研究指出该种饮食治疗利于2型糖尿病患者机体代谢[3]。碳水化合物是人体对糖的主要摄取渠道,限制2型糖尿病患者每日碳水化合物摄入能促使血糖水平;多余糖类经机体转化会以脂肪形式储存,提高人体TG、TC水平,限制碳水化合物摄入能避免体内糖分过多,从而干预血脂水平[4]。
观察组增加运动治疗进行干预,治疗后血糖、血脂和胰岛功能指标改善且优于对照组(P<0.05)。既往研究指出[5,6]:机体血液中约60%~70%的葡萄糖在骨骼肌中代谢,有氧运动和抗阻运动使肌肉收缩同时诱导肌肉细胞内部形成低氧环境,促使葡萄糖转运蛋白4进入细胞表面,从而提高葡萄糖转运速率;在阻抗运动中能对骨骼肌细胞形成刺激作用,增加内部毛细血管数量,促使更多葡萄糖转运蛋白基因表达,因此合理有氧运动和抗阻训练有利于血糖水平控制。此外肌肉作为胰岛素主要靶组织,肌肉抗阻训练可扩大骨骼肌横断面,提高胰岛素受体熟练和敏感性,从而改善胰岛素抵抗。
综上所述,30%低碳水化合物饮食结合运动治疗干预2型糖尿病,有利于远期血糖、血脂控制,促进胰岛功能改善。

