优质护理在妊娠高血压综合征产妇产后出血护理中的效果
陈志敏
(江西省抚州市南城县中医院,江西 抚州 344700)
妊娠期高血压综合征是妊娠期特有的一类高血压病。《中国妊娠期高血压疾病诊治指南2015》中指出,妊娠高血压在临床上主要有4种情况,包括妊娠期高血压、子痫前期-子痫、妊娠合并慢性高血压及慢性高血压并发子痫前期[1]。妊娠期高血压的诊断标准是指在妊娠20周前或者妊娠前血压持续增高,≥140/90 mm Hg[2]。妊娠期高血压大致分为4个类型:先兆子痫、妊娠高血压、慢性高血压、慢性高血压基础上并发的先兆子痫。其中先兆子痫又分为5个亚型:轻症先兆子痫、重症先兆子痫、子痫、溶血肝酶增高、低血小板计数综合征。孕妇妊娠第二期血压出现生理性降低,因此此阶段不易发现慢性高血压,但部分妊娠20周前有明确慢性高血压存在的,可以明确诊断[3]。妊娠期高血压综合征会对母婴健康带来严重影响,同时也是造成是孕产妇和胎儿发病和死亡的首要原因之一。因此本文将优质护理应用在妊娠高血压综合征产妇产后出血护理中,探讨分析其应用效果。
1 资料与方法
1.1 一般资料 用随机数表法把60例妊娠高血压综合征产妇分为两组,每组30例。观察组年龄21~36岁,平均年龄(29.60±1.80)岁;20例初产妇,10例经产妇;孕周36~40周,平均孕周(37.40±2.30)周。对照组年龄21~35岁,平均年龄(28.90±1.50)岁;15例初产妇,15例经产妇;孕周36.5~41周,平均孕周(37.80±2.30)周。两组基本资料差异无统计学差异(P>0.05)。入选标准:孕妇和家属认可治疗护理方案。排除标准:孕妇和家属不同意治疗护理方案,认知障碍者,有严重原发性疾病者。
1.2 方法 对照组采用传统护理。依据产妇的产检结果,对其做好健康教育,加强妊娠管理,密切监测生命体征,及时和产妇及家人交流。观察组孕妇采用优质护理。具体内容如下:①从头至尾的心理关怀护理:对产妇各种不良心理进行指导分析,采取个性化心理安慰,采用安慰、劝说、激励等方法帮助增强其信心,协助产妇减少孕期的压力和恐惧等心理,卸下思想负担[4]。护士们需要随时注意自己的言谈、行为和态度等,在进行护理的时候要避开护理人员因素给产妇带来不利影响,保证心理护理从始至终,对所有住院患者均热情接待,并给予精神安慰,做到和蔼可亲,体贴细致,语言文明,解除思想顾虑,使其增强信心,配合治疗。②全面健康教育:依据产妇的健康教育需求,了解产妇自身的健康知识储备,采用全面的健康教育,尤其注意围生期不同时期的健康教育,如分娩前告知产妇在生产时如何做好配合,对产妇产后出血的可能性进行评估,使用相关检查对高危产妇做产前筛查和检测,利用各种形式的健康教育加强产妇合作度[5]。③合理饮食:在饮食方面,术后6 h内要禁食禁水,6 h后可以遵医嘱适当多喝白开水。另外肛门排气以后可以少量流质饮食,促进胃肠蠕动,排便后可以普通进食,告知产妇饮食需要以高热量、蛋白质、易消化、含铁丰富的食物为主,方便及时补充营养,主张少食多餐,适当限制盐的摄入量,补充优质蛋白,新鲜蔬菜,补充维生素以及钙剂。协助产妇设计饮食方案,既要保证营养均衡,也要减轻饮食对血压的影响[6]。④注重第三产程的护理:包括预防性使用缩宫素和按摩子宫等,通过对第三产程进行干预来促进产妇宫缩,这样利于顺利分娩出胎儿,从而减少产后出血的概率。⑤对产妇产后病情进行密切观察:产后出血的高危时段是产妇生产2 h以内,所以在产妇生产后要随时关注产妇的面部表情、生命体征和有关生理指标的变化,密切观察病情变化,尤其是观察患者呼吸,血压和尿量的变化,经常巡视病房,询问患者有无头痛、头昏眼花、呕吐、心慌,有抽搐时应将产妇安至于单室,保持安静,尽量避免刺激,治疗护理集中进行。对患者出现的不良反应或并发症及时告知医师,并备好急救相关药品及器械,便于产后出血的早期发现与干预,对出血严重患者及时给予抢救处理[7]。⑥指导产妇进行产后运动,产后6 h,协助产妇进行翻身,同时鼓励产妇进行下床走动,慢慢增加活动量促使恶露排出,促进子宫收缩,从而减少产后出血[8]。⑦环境护理:由于妊娠高血压综合征及产后出血患者身心脆弱,必须保证休息质量,在房间内进行适当遮光和静音处理,保持房间通风、安静、光线柔和,充足的温度和湿度,使患者感到温暖舒适,促进体力恢复[9]。⑧使用降压结晶,利尿药后的观察,护理人员应把握患者所使用的降压,结晶,和利尿等药物的性能,做到准时,准量给药,还应熟知毒性反应及抢救措施,为患者的生命安全保驾护航。
1.3 指标判定 ①比较两组孕妇的护理满意度和产后1 d的平均出血量。②比较两组孕妇护理前后的血压、心率。③并发症发生率。妊娠高血压所导致的并发症有很多,严重的可以导致孕妇出现胎盘早剥、子痫、弥散性血管内凝血、早产,尤其是医源性的早产,还有肺水肿、肾功能不全、卒中甚至死亡等,也可以出现高血压脑病、肝破裂等情况。
2 结果
2.1 比较两组孕妇的护理满意度和和产后1 d的平均出血量 对照组十分满意为21例(70.00%)、满意为4例(13.00%)、不满意为5例(17.00%)、满意度为25例(83.00%),观察组十分满意为28例(93.00%)、满意为1例(3.00%)、不满意为1例(3.00%)、满意度为29例(97.00%),对比用χ2进行计数资料(%)检验有:χ2=17.5124、8.1091、10.8325、10.8091,P=0.0000、0.0000、0.0000、0.0000;观察组的护理满意度97.00%要优于对照组83.00%,(P<0.05),组间对比有意义。
2.2 比较两组孕妇产后1 d的平均出血量 观察组孕妇产后1 d的平均出血量低于对照组,(P<0.05),组间对比有意义。见表1。
表1 比较两组孕妇产后1 d的平均出血量()

表1 比较两组孕妇产后1 d的平均出血量()
2.3 比较两组孕妇护理前后的血压、心率 护理前,对照组孕妇的舒张压为(96.68±2.38)mm Hg、收缩压为(155.38±2.12)mm Hg、心率为(90.43±6.38)次/分,观察组孕妇的舒张压为(95.48±5.55)mm Hg、收缩压为(156.23±2.91)mm Hg、心率为(89.38±6.56)次/分;对比用t进行计量资料()检验有:t=1.0793、1.2931、0.6285,P=0.2849、0.2011、0.5322;护理前两组孕妇的血压、心率无统计学意义(P>0.05)。护理后,对照组孕妇的舒张压为(92.86±7.65)mm Hg、收缩压为(144.69±11.21)mm Hg、心率为(84.54±5.31)次/分,观察组孕妇的舒张压为(87.72±6.53)mm Hg、收缩压为(111.52±6.53)mm Hg、心率为(78.19±6.38)次/分;对比用t进行计量资料()检验有:t=2.7991、14.0042、4.1901,P=0.0069、0.0000、0.0001;护理后观察组的血压水平和心率都低于对照组,(P<0.05),组间对比有意义。
2.4 并发症发生率 观察组患者术后并发症发生概率明显低于对照组(P<0.05)。见表2。
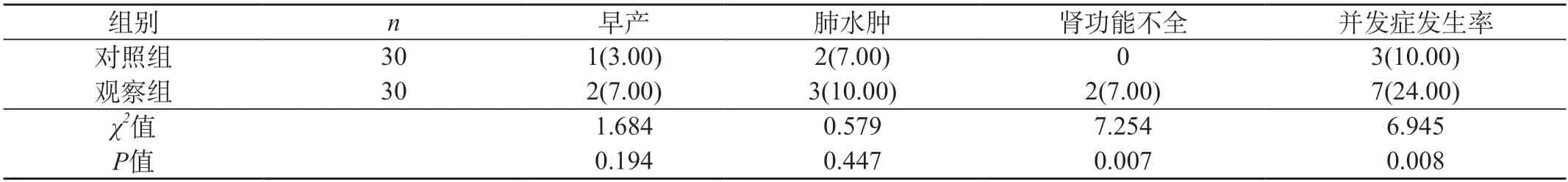
表2 两组并发症发生率[n(%)]
3 讨论
妊娠期高血压至今病因不明,一般在胎盘和胎儿娩出之后,常常能够缓解或者自愈。所以很多学者认为是母体、胎儿、胎盘等众多因素共同作用的结果。所以其病因主要有以下几种可能:第一是子宫螺旋小动脉重铸不足。因为螺旋小动脉管壁平滑肌细胞增生、凋亡,代之以绒毛外滋养细胞,增加子宫的浅肌层。如果螺旋小动脉重铸不足,使胎盘的血流量减少的话,就可能发生高血压这一系列症状[10-11]。另外就是遗传因素,因为妊娠期高血压,具有家族遗传倾向。还有一种认为是可能和营养缺乏有关系,如低白蛋白血症、钙、镁、锌、硒等缺乏。还有就是胰岛素抵抗。很多研究发明妊娠期高血压疾病的患者,常常都存在胰岛素的抵抗。妊娠高血压对孕妇全身各脏器以及系统都有损害,甚至会导致母婴死亡[12-13]。对于重要脏器大脑可能会造成脑血管痉挛、脑出血、脑血栓、脑梗死,严重者会出现昏迷,甚至脑疝,影响肾脏会出现少尿、蛋白尿,甚至肾衰竭。对肝脏的损害常表现为转氨酶升高、肝包膜下血肿、肝破裂,对于心脏会导致心肌缺血、间质水肿、肺水肿,甚至心力衰竭,血液系统会出现贫血、溶血、凝血功能障碍。因为血压高、胎盘血管痉挛导致胎盘功能下降,胎儿得不到正常的营养,会出现胎儿生长受限、发育不良、缺氧,甚至出现胎盘早剥,危及母儿生命。对于妊娠期高血压的预防有以下几点:首先加强宣传教育,提高妊娠期妇女对妊娠高血压相关疾病的认识,要让妊娠期妇女认识到妊娠期高血压有哪些危害,并且要对任孕前、孕中期的妇女以及第1次就诊的孕妇进行高危因素评估、筛查和预防。其次,特别是对于重度子痫前期的孕妇,计划再生育的妇女有复发妊娠高血压的风险。妊娠的孕前检查非常重要,要做好孕前检查,发现问题,及早处理。最后药物预防、补钙和使用阿司匹林。对于钙摄入量低的妇女,特别每日小于600 mg的时候,推荐口服钙补充量应该每日至少1 g,以预防子痫前期;阿司匹林对于存在子痫前期复发风险,比如存在子痫前期病史,有胎盘疾病史[14-15]。如果胎儿生长受限,胎盘早剥,存在肾脏疾病及其高凝状况等子痫前期的高危患者,可以在妊娠的早中期,一般是妊娠12~15周,开始服用小剂量的阿司匹林,推荐剂量是50~100 mg,可维持到孕28周[16-17]。妊娠高血压治疗目的就是控制病情、延长孕周,确保母子安全,治疗包括解痉、降压、镇静、利尿等,一般治疗原则首先就是休息、镇静,防止抽搐,有指征的进行降压和利尿,密切监测母子健康情况。如果高血压发展比较迅速,要及时终止妊娠,医师应该根据高血压的严重程度进行个体化的治疗。一般治疗首先是保证患者休息,对症治疗,酌情给予降压,记录孕妇的出入量、水肿情况,有指征的情况下可以进行利尿。利尿过程中要监测孕妇的健康,控制子痫发作,这时候要防止并发症,避免子痫的抽搐发作。如果妊娠合并慢性高血压,要以降压药物为主,调节血压。孕妇会在妊娠20周后出现水肿、高血压、蛋白尿等。轻微者可能没有症状或者些许头昏,血压些许增高,伴有水肿或些许蛋白尿;严重者会出现眼花、头痛、呕吐、恶心、持续性右上腹痛等,与此同时血压显著明显升高,蛋白尿增多,水肿显著加重,乃至昏迷、抽搐等。常规护理措施仅为妊娠高血压综合征产妇提供基础护理服务,无法进行针对性的护理干预,护理效果往往不佳,对产后恢复效果带来一定影响[18-19]。
优质护理是以产妇作为中心,结合心理护理、环境护理、出血护理等一连串的护理方法,全方位地提升产妇的护理品质,进而有效对血压等相关指标进行控制,从而减轻产后出血的情况,促进身体更快恢复。本文研究得出:观察组的护理满意度要优于对照组(P<0.05),组间对比有意义;观察组孕妇产后1 d平均出血量低于对照组(P<0.05),组间对比有意义;护理前两组孕妇的血压、心率无统计学意义(P>0.05);护理后观察组的血压水平和心率都低于对照组(P<0.05),组间对比有意义。原因分析:优质护理将临床护理专业知识和产妇的护理需求相联结,护理时将产妇作为护理工作的中心,统筹妊娠高血压综合征的心理和生理护理,不仅考虑到孕妇的营养需求,又避免饮食引发的血压波动,消除了影响血压的因素进行[20-21]。
综上所述,对妊娠高血压综合征产妇采用优质护理,可以有效改善孕妇的血压和心率,减少出血量,提高护理满意度,值得大力推广使用。

