不同方式治疗胫骨平台骨折患者临床效果对比
管玉华
(朝阳市中心医院骨外一科,辽宁 朝阳 122000)
胫骨平台骨折也叫做胫骨踝骨折,是骨科较常见的骨折类型,发病人群以老年群体居多,多为高处坠落、交通事故、重物撞击等因素所致[1]。胫骨平台可分为内侧及外侧两处骨折位置,是负荷膝关节的重要结构,在发生骨折后胫骨内外平台无法得到均匀受力,骨关节极易出现炎性病变[2]。在骨折后及早选择适合的手术方案,能够规避骨折后出现严重周围组织破损或严重韧带受损情况,避免关节功能异常[3]。现阶段治疗胫骨平台骨折的手术方案较多,本次研究选择了其中两种展开对比研究,报道如下。
1 资料和方法
1.1 一般资料 选取在2018年1月至2019年1月期间收治的胫骨平台骨折住院病患共100例,每组50例,按照随机数字表法均分对照组和观察组,观察组实施锁定钢板实施内固定治疗,对照组实施解剖钢板内固定,对照组中,男女比例为27∶23,年龄52~70岁,平均年龄(59.61±2.88)岁,骨折状态:11例闭合性骨折、39例开放性骨折,Schatzker骨折类型:1例Ⅵ型、6例Ⅴ型、11例Ⅳ型、13例Ⅲ型、10例Ⅱ型、9例Ⅰ型。观察组中,男女比例为26∶24,年龄53~70岁,平均年龄(60.07±2.93)岁,骨折状态:13例闭合性骨折、37例开放性骨折,Schatzker骨折类型:1例Ⅵ型、5例Ⅴ型、13例Ⅳ型、11例Ⅲ型、11例Ⅱ型、9例Ⅰ型。两组患者一般资料比较,无显著差异(P>0.05),具有可比性,本研究得到医院医学伦理委员会批准。
1.2 纳入与排除标准 纳入标准:①CT或X线诊断确诊为胫骨平台骨折。②骨折原因为高空坠落、重物击打、车祸致骨折。③在骨折受伤后4 h内接受治疗,入院时生命体征平稳。④临床资料齐全。排除标准[4]:①心肺功能不全、肝肾功能不全、血液系统疾病、免疫系统疾病者。②伴有其他位置较严重骨折者。③因肿瘤或结核所致病理性骨折者。④无法正常沟通及精神疾病者。⑤中途退出研究者。
1.3 方法
1.3.1 术前准备 所有研究对象在入院后均将骨折患肢抬高,降低水肿程度,给予积极消肿治疗。若病患属于闭合性骨折,则需观察病患软组织创伤反应,反应消失后再展开手术;若病患属于开放性骨折,则在入院后即开始清创操作,降低感染发生率[5]。通过根骨牵引等方式实现临时固定,尽可能在骨折后8 h内展开手术。按照Schatzker分型选择恰当手术入路:分型处于Ⅵ型及Ⅴ型者选用前内外切口双侧钢板内固定方案,分型处于Ⅳ型者选用前内侧切口单侧钢板内固定,分型处于Ⅲ型、Ⅱ型、I型者选用胫骨近端前外侧切口单侧钢板内固定[6]。前期处理操作:按照Schatzker分型选择恰当手术入路后将骨折断端充分显露,探查韧带、周围软组织、骨折处详细状况,在直视下将移位或塌陷的骨块撬拨复位,若不易操作则利用自体骨移植或人工骨移植来修复。
1.3.1 对照组 应用解剖钢板内固定方案治疗,在骨折复位满意后选择有限接触加压钢板内固定,在膝关节面良好复位后将胫骨平台外侧使用支撑钢板内固定。
1.3.2 观察组 应用锁定钢板内固定方案治疗,采用C型臂透视了解是否良好复位,选择适合的锁定钢板实施内固定操作。
1.3.2 术后处理 两组病患术后均根据骨折程度、创面大小、年龄、身体素质等因素适当应用抗生素避免感染,常规放置引流管,关节功能锻炼待拔管后开始进行。
1.4 观察指标 ①手术及恢复情况:记录两组病患手术基本情况及术后恢复情况,前者包含术中出血量及手术总耗时,后者包含术后住院时间、骨折位置基本愈合时间、可完全负重时间。②膝关节功能[7-8]:于术后8个月展开随访,选择Rasmussen量表评估病患膝关节功能,分值处于1~30分,判定恢复效果:优:25~30分,良:15分~24,差:1~14分。③骨折复位:于术后8个月展开随访,测定病患胫骨平台PA(后倾角)及TPA(内翻角)。④并发症:记录术后手术相关并发症情况,包含:膝关节内翻畸形、关节僵硬、创伤性关节炎。
1.5 统计学方法 采用SPSS 21.0软件进行统计学处理,计量资料(术中出血量、手术总耗时、术后住院时间、骨折位置基本愈合时间、可完全负重时间、后倾角、内翻角)以均数±标准差表示,行t检验,计数资料(Rasmussen评分优良率、并发症发生率)以[n(%)]表示,行χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者手术及恢复情况比较 观察组术中出血量、手术总耗时、骨折愈合时间及可完全负重时间短于对照组,观察组术后恢复更快,可更早完全负重,差异有统计学意义(P<0.05)。见表1。
表1 两组患者手术及恢复情况比较()
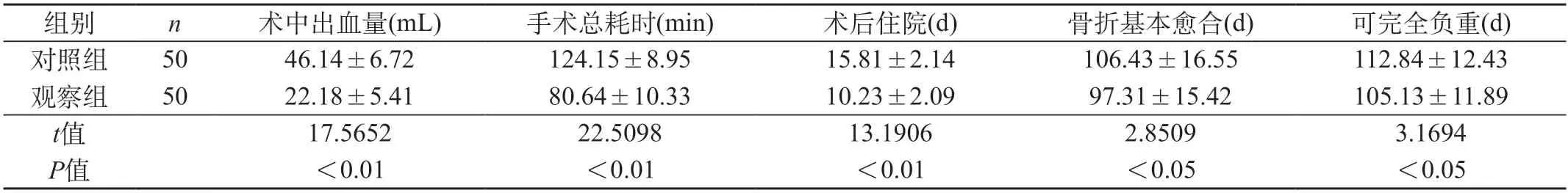
表1 两组患者手术及恢复情况比较()
2.2 两组患者膝关节功能评分比较 术后8个月时Rasmussen评分情况,对照组中优20例(40.00%)、良21例(42.00%)、差9例(18.00%),优良率为82.00%,观察组中优33例(66.00%)、良14例(28.00%)、差3例(6.00%),优良率为94.00%,差异有统计学意义(P<0.05)。见表2。
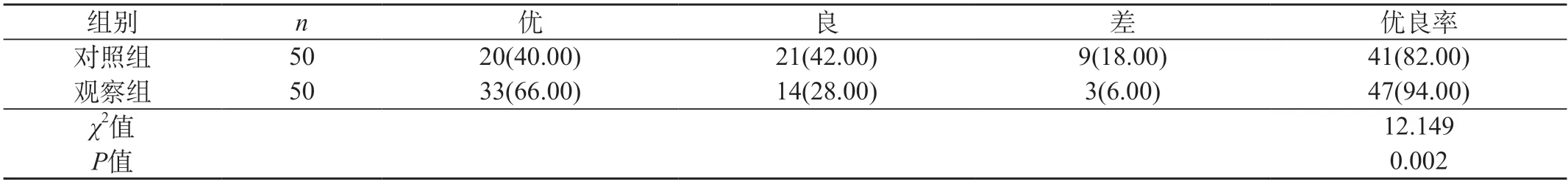
表2 两组患者膝关节功能评分比较[n(%)]
2.3 两组患者骨折复位情况比较 两组病患在手术1年后骨折复位情况,两组间后倾角与内翻角平均值比较,差异无统计学意义(P>0.05)。见表3。
表3 两组患者骨折复位情况比较()

表3 两组患者骨折复位情况比较()
2.4 并发症 术后8个月内并发症情况,对照组中膝关节内翻畸形2例(4.00%)、关节僵硬3例(6.00%)、创伤性关节炎3例(6.00%),观察组总发生率仅为4.00%,对照组达到16%,差异有统计学意义(P<0.05)。见表4。

表4 并发症[n(%)]
3 讨论
胫骨平台骨折是临床上较常见的骨折,占全部骨折的4.48%,胫骨平台位于膝关节,是构成膝关节的重要骨性结构,胫骨平台上有很多重要的组织,如内外侧副韧带的止点、前后交叉韧带止点、膝关节关节囊的附着点、内外侧半月板等均为膝关节重要结构。当膝关节屈曲旋转时,会导致内、外侧半月板发生损伤,引起疼痛/弹响。当胫骨平台骨折,以上结构也会遭受损伤,缺少积极治疗会形成严重的后遗症。胫骨平台骨折多由于较大轴向压力或直接暴力造成,属于关节内骨折,其主要累及胫骨内、外侧髁的后1/3。目前,临床治疗胫骨平台骨折治疗尚未针对何种为最佳方案得出定论,但大多选择利用钢板来固定骨折处,主要有传统的解剖钢板内固定、空心加压螺钉固定等方式,胫骨平台骨折的治疗原则是恢复韧带完整性、关节面平整性、保障膝关节活动范围。相对而言老年人群由于骨质疏松程度较大,发生此类骨折的概率更高。
手术治疗是目前的唯一方法,采用手术治疗能够保障病患膝关节功能最大程度恢复,帮助修复韧带并让关节面的平整度有效恢复[9-12]。对于手术临床治疗而言,对骨折处的稳妥固定以及术后的早期功能锻炼尤为重要。目前,胫骨平台骨折的治疗原则是恢复韧带完整性、关节面平整性、保障膝关节活动范围。检查时应注意骨折部位软组织覆盖情况和神经、血管情况,避免遗漏合并半月板和韧带的损伤。在临床应用中,解剖钢板为内固定钢板中应用最多的一种,按照胫骨近端生理特点及解剖结构设计,多数情况下无须预弯便可对骨面良好贴附,解剖钢板的近端比主干薄,只需要轻微弯折便能够良好接触于胫骨近端,达到确切骨折复位效果[13-15]。此外,由于胫骨平台为高能量损伤常伴有周围软组织损伤,应对软组织损伤进行相应的处理,待软组织损伤良好恢复后再进行复位和固定治疗。但手术应用解剖钢板需要将软组织充分剥离来保障其与骨面紧密接触、提升摩擦力,达到加压固定目的,可能对软组织产生损伤[16-17]。另外,解剖钢板可能出现螺钉钢板间角应力抵抗不足问题,无法有效支撑负重关节面,后期可能发生关节面塌陷或螺钉松动的问题。解剖钢板内固定还需要广泛的剥离,不仅创伤较大,而且对于骨折端周围血运情况的破坏较为严重,影响骨折愈合的生物学环境。
随着近几年生物学固定理念逐渐受到重视,骨折内固定的方式及材料选择逐渐倾向于锁定钢板[18-20]。胫骨平台骨折的临床治疗除了恢复骨折处功能外,还应注意恢复期胫骨平台骨关节面处于平整状态,保障胫骨内外侧附着韧带能够有效恢复,继而保障膝关节在恢复后能够处于有效活动状态。在固定方式与固定物的选择上,首先需要保障固定的稳固性,其次应考虑到术后功能的有效恢复。换言之,在选取内固定物时,首先考虑生物兼容性好、弹性模量低的内固定物,其次为与骨皮质接触面积较小为优选。锁定钢板内固定的设计较为特殊,在锁定加压下可降低骨折双侧切口在固定上的难度,螺钉螺纹与锁定孔螺纹吻合较好,不易出现术后螺钉退出的问题,固定物不易松动,达到较好的牢固效果。加上锁定孔方向为预先设计,在骨折复位后可有效避免骨丢失。另外,锁定钢板内固定在使用时骨折处与钢板并未接触,将固定螺栓与插入导向手柄连接,可在方便操作下自肌下隧道插入,让钢板与骨膜保持2 cm左右的距离,因此钢板不会造成骨膜血液循环受到破坏,极大程度降低了术后骨折处不愈合概率。
本研究结果显示,观察组Rasmussen评分优良率高于对照组,观察组在出血量、手术耗时、术后出院、骨折愈合、骨折处负重、并发症控制方面更具优势,但不同方式下后倾角与内翻角并无明显差异,可见锁定钢板内固定可更好地恢复胫骨平台关节面,使骨折得到有效的复位。
综上所述,锁定钢板内固定治疗胫骨平台骨折在安全性、恢复速度、骨折复位、并发症控制方面更具优势,具有临床推广价值。

