老年慢性阻塞性肺疾病患者营养状况及其影响因素分析
张兵,卢慧宇,顾颖,边静,杨俊发,陆晨琳,廖清
(泰州市人民医院呼吸内科,江苏 泰州 225300)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)属于破坏性肺部疾病,世界范围内发病率、死亡率均较高,造成了严重的医疗负担,其特征是气道和肺实质的慢性炎症伴进行性及不可逆的气流限制,临床症状主要包括呼吸困难、咳嗽、咳痰以及喘息、胸闷等[1]。由于COPD患者常伴有反复发作的急性加重,加速肺功能下降,往往需住院治疗,严重影响患者的生活质量,增加死亡风险[2]。除气流阻塞严重程度外,营养状况也影响COPD患者预后的主要因素[3]。由于COPD的临床治疗以支气管及肺部局部本身为主,对于营养方面并未引起足够的重视,患者及其家属缺乏相关意识,导致部分患者因营养状况不佳影响治疗效果。为此,本研究对老年COPD患者营养现状进行调查并分析其影响因素,以期为老年COPD患者营养不良防治方案的制定积累数据。
1 资料与方法
1.1 一般资料
选取2018年6月至2020年4月泰州市人民医院呼吸内科收治的126例老年COPD患者为研究对象。纳入标准:(1)均符合我国《慢性阻塞性肺疾病诊治指南(2021年修订版)》[4]中的诊断标准;(2)年龄>65岁;(3)意识清楚,能独立配合问卷调查。排除标准:合并其他呼吸系统疾病、恶性肿瘤或肝肾功能严重异常患者。实际有效对象120例,应答率为95.24%;年龄65~84岁;病程3个月~12年;男性70例,女性50例。问卷数据整理前,以电话的形式对随机抽取的12例(10%)患者进行信息核对,问卷内容符合率高达99%,经Cronbach’s α检验本研究自制问卷可信度为93%。本研究经医院伦理委员会批准,患者自愿参加试验并签署知情同意书。
1.2 方法
1.2.1 营养状况评估及分组 采用营养风险筛查量表2002(nutritional risk screening 2002,NRS-2002)[5]评估120例老年CODP患者营养状况,该量表包括年龄评分(70岁以上加1分)、营养状态低减评分、疾病严重程度评分三个部分,NRS-2002总分为三部分评分之和,分数范围0~7分,分数越高表示营养状态越差,以NRS-2002总分<3分为营养良好,纳入营养良好组,共71例,NRS-2002总分≥3分为营养不良,纳入营养不良组,共49例,全部患者均由同组经过相关培训、考核合格的医师进行调查。
1.2.2 临床资料搜集 采用自制调查问卷搜集120例患者临床资料,全部患者均经过体格检查及肺功能检测。问卷调查内容包括:(1)基本情况:年龄、文化程度、婚姻状况、居住地、月收入、医疗费用支付方式、目前吸烟、合并疾病(慢性胃病、肺心病)情况等;(2)自理能力[6]:自理能力采用日常生活能力(activity of daily living,ADL)量表测定,该量表包括躯体生活自理能力、功能性日常生活能力两部分,分数范围14~64分,分数越高表示自理能力越差,以ADL总分≥16分为自理能力下降;(3)抑郁状态[7]:抑郁状态采用汉密尔顿抑郁量表(hamilton depression scale,HAMD)测定,该量表包括抑郁情绪、有罪感、自杀、入睡困难、睡眠不深、早醒、工作和兴趣、迟缓、激越、精神焦虑、躯体性焦虑、胃肠道症状、全身症状、性症状、疑病、体重减轻、自知力共17各部分,分数越高表示抑郁症状越严重,以HAMD总分>7分为处于抑郁状态;(4)社会支持情况[8]:社会支持状况采用社会支持评定量表(social support rating scale,SSRS)测定,该量表分数范围11~62分,分数越高表示社会支持水平越高,以<22分为低水平、23~44分为中等水平、>45分为高水平;(5)疾病严重程度[9]:采用Master ScreenTMPAED肺功能仪(耶格,德国)测定一秒用力呼气容积(forced expiratory volume in one second,FEV1)、用力肺活量(forced vital capacity,FVC),计算二者比值。以FEV1/FVC≥50为轻中度,FEV1/FVC<50为重度。
1.3 统计学分析
所有问卷数据采用EpiData3.1进行双录入,采用SPSS23.0统计分析软件处理。计数资料以[n(%)]表示,组间比较采用χ2分析;采用Logistic回归分析老年COPD患者营养不良的影响因素。P<0.05为差异有统计学意义。
2 结果
2.1 老年COPD患者营养状况
120例老年COPD患者中,有49例NRS-2002评分≥3分,营养不良发生率为40.83%。
2.2 老年COPD患者营养不良的单因素分析结果
单因素分析结果显示,营养不良组与营养良好组患者婚姻状况、居住地、月收入、医疗费用支付方式、自理能力、抑郁状态、社会支持情况、疾病严重程度、慢性胃病、肺心病及FEV1/FVC比较,差异有统计学意义(P<0.05);两组患者其他变量比较,差异无统计学意义(P>0.05)。见表1。
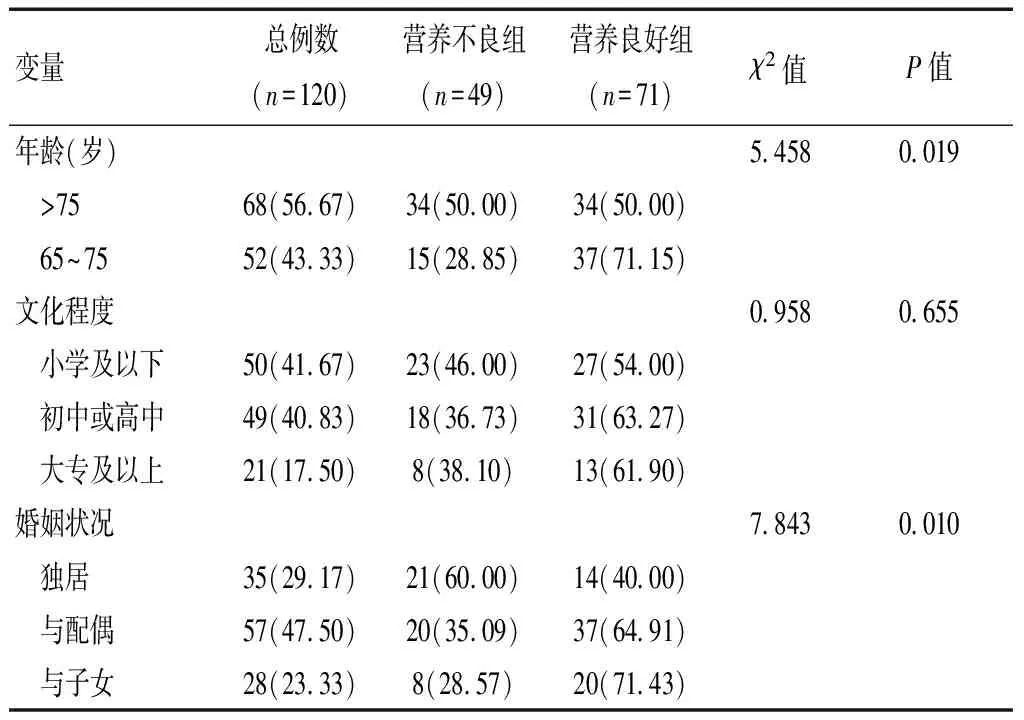
表1 不同因素水平对老年COPD患者营养状况的影响[n(%)]
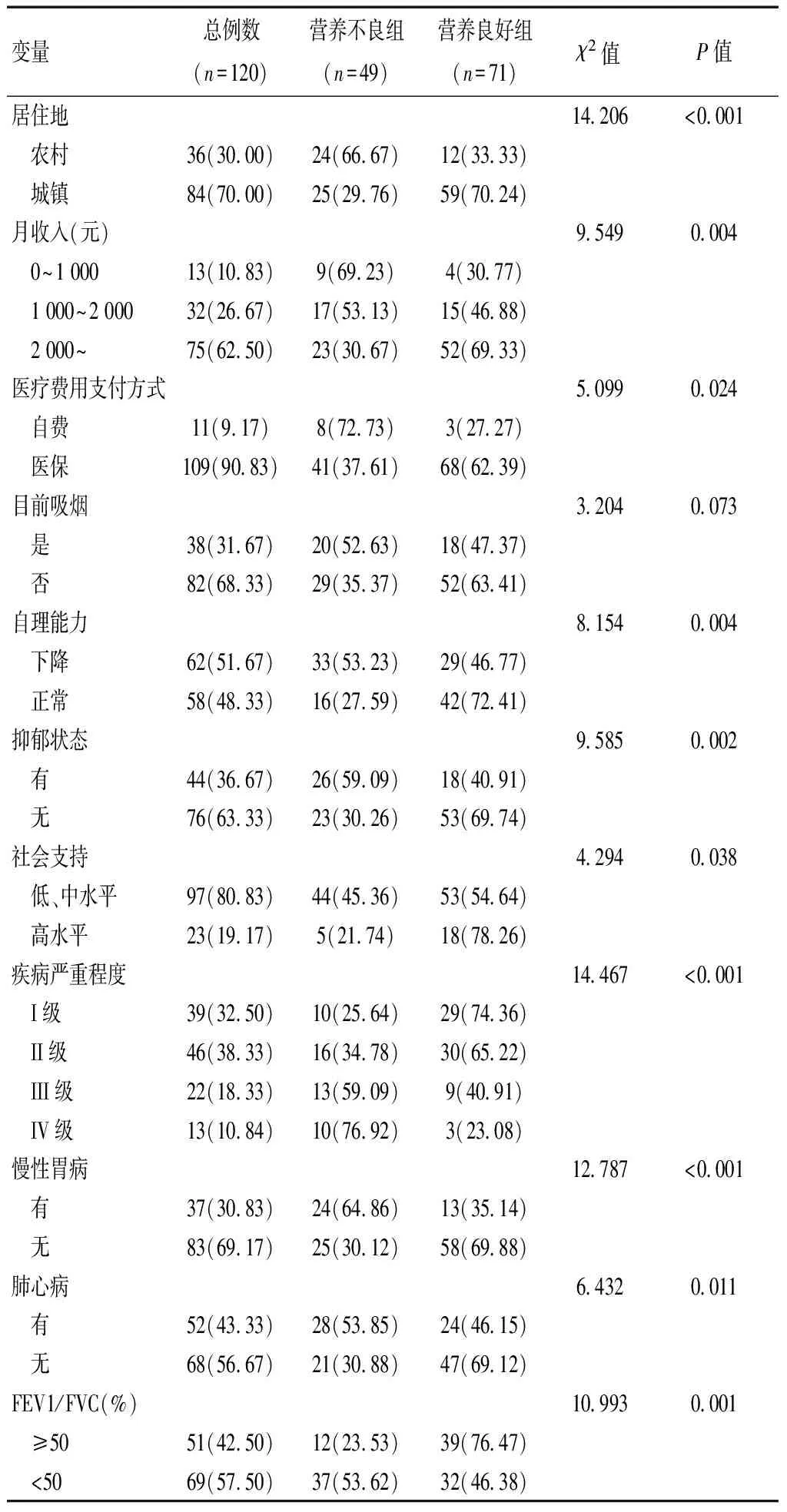
续表1
本研究仅关注各因素的不同水平层的分布占比,故仅使用χ2检验,不使用等级秩和检验。
2.3 老年COPD患者营养不良的多因素非条件Logistic回归分析
建立非条件Logistic回归模型,以营养状况为应变量,赋值0=营养良好,1=营养不良。以前述单因素分析(表1)中P<0.05的指标/因素为自变量。自变量初选了年龄、婚姻状况、居住地等12个指标,各变量赋值见表2。回归结果:年龄(>75岁)、婚姻状况(独居)、居住地(农村)、月收入(<1 000元)、医疗费用支付方式(自费)、自理能力(下降)、社会支持(低、中等水平)是老年COPD患者营养不良的危险影响因素(OR值<1);抑郁状态(无)、疾病严重程度(I级或II级)、肺心病(无)、FEV1/FVC(>50%)是老年COPD患者营养不良的保护因素(OR值>1)。见表3。

表2 回归变量赋值表
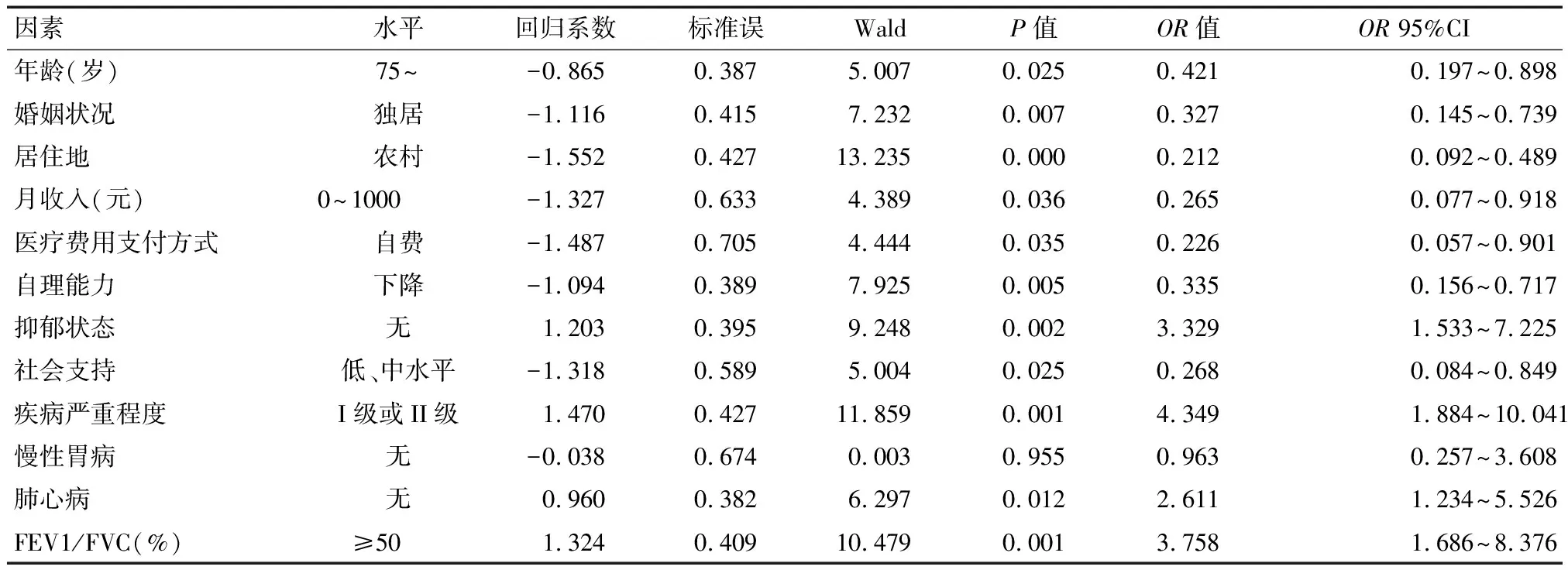
表3 老年COPD患者营养不良的多因素非条件Logistic回归分析
3 讨论
营养风险问题在COPD患者中普遍存在,特别是消化吸收功能较差的老年人群[10]。营养不良对患者的治疗产生消极影响,不利于其疾病恢复。因此,掌握COPD患者的整体营养状况,分析其影响因素并提出相应防治措施,对于改善其预后是十分必要的。受地区、样本纳入标准、营养不良定义标准等因素的影响,目前报道的COPD患者营养不良发生率存在较大差异,吕和等[11]以384例COPD住院患者为研究对象,指出其营养风险发生率为32.6%;胡丽等[12]对164例老年COPD患者进行营养状况评估,发现仅有34.2%的患者营养良好。上述研究中COPD患者营养不良发生率集中在30%~60%,本研究中的40.83%处于中等水平,提示需要提高对老年COPD患者营养状况的重视程度,加大对该类人群营养筛查力度并探寻其风险因素。
本研究通过单因素、多因素回归分析发现:年龄、婚姻状况、居住地、月收入、医疗费用支付方式、自理能力、社会支持、抑郁状态、疾病严重程度、肺心病、FEV1/FVC是老年COPD患者营养不良的独立影响因素,分析其机制可能如下:年龄是导致COPD患者营养不良的主要因素,特别是高龄人群,牙齿脱落、咀嚼功能低下、吸收能力差,往往导致其营养摄入无法满足需求,与子女或配偶共同居住的患者有人照顾,营养状况较好;农村、月收入低、自费、社会支持水平较低患者营养不良风险较高,这是由于居住在城市、收入较高、有医疗保险的患者经济状况较好、生活负担小,能够在负担治疗费用的同时购买营养丰富的食物;食欲下降是抑郁的主要症状之一,已有研究[13]指出,抑郁患者体内炎性因子活性增加,可促进肌肉蛋白质的分解代谢过程,增加营养不良风险;FEV1/FVC可用于反映气流受限情况,其水平下降与COPD患者疾病加重、肺实质损伤等因素相关,随着疾病严重程度的增加,患者缺氧程度增加,呼吸做功及体能消耗增加,受药物、氧气治疗等因素的影响,部分患者出现消化道不良反应,引起食欲减退,增加营养不良风险。王安秀等[14]以124例老年COPD患者为研究对象,提出其营养不良与年龄、婚姻状况、居住地等人口社会学资料相关。时靖峰等[15]以80例急性加重期COPD患者为研究对象,提出除了疾病严重程度以外,焦虑及抑郁状态也是导致其营养不良的风险因素。针对上述营养不良相关风险因素,建议加大营养风险筛查覆盖面,大力宣传相关营养不良防治相关知识,帮助老年患者改善不良生活习惯;对于经济困难的患者,社区、医疗机构为其提供帮助;此外,家属应注重对患者的身心照顾,改善其不良情绪,提升社会支持水平。
综上所述,老年COPD患者营养不良发生率处于中等水平,建议针对年龄、婚姻状况、居住地、月收入、医疗费用支付方式、自理能力、社会支持、抑郁状态、疾病严重程度、肺心病、FEV1/FVC等危险因素,制定并实施相应预防策略,改善老年COPD患者营养状况。

