肩关节镜下肩峰成形术治疗肩峰下撞击综合征的疗效探讨
李阳 王术华
肩峰下撞击综合征在临床中有着较高的发病率,患者发病后易产生肩峰下滑囊炎及继发肩袖损伤等一系列症状,不仅会影响患者的身体健康和生活质量,同时也是引发关节疼痛的重要因素。肩关节镜下肩峰成形术是一种微创治疗方式,其能够有效探查和处理盂肱关节情况,在当前已经成为治疗肩峰下撞击综合征的重要方式。有研究发现,通过对患者实行肩关节镜下肩峰成形术治疗可以取得非常明显的成效,能够明显缓解疼痛感,有利于促进患者肩关节功能的尽快恢复[1]。本文针对肩关节镜下肩峰成形术治疗肩峰下撞击综合征的疗效进行探讨,详情报告如下。
1 资料与方法
1.1 一般资料 选取本院2018 年6 月~2020 年10 月收治的41 例肩峰下撞击综合征患者作为研究对象,随机分为参照组(20 例)和观察组(21 例)。参照组患者男12 例,女8 例;平均年龄(55.12±1.02)岁。观察组患者男11 例,女10 例;平均年龄(55.49±1.54)岁。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 纳入标准:所有患者均确诊为肩峰下撞击综合征;且所有患者均自愿参与本次研究。排除标准:由颈椎病所造成的上肢疼痛以及肩关节疼痛患者;合并糖尿病及其他疾病患者;严重脏器功能损伤以及存在出血倾向患者;严重感染及局部皮肤损伤患者。
1.3 方法
1.3.1 参照组 患者实行常规治疗。患者保持坐位,对肩峰前端下缘坐位压痛点常规消毒,在切开点注入浓度为2%的利多卡因实施局部麻醉,使用平刃小针刀沿三角肌纤维走向平行刺入,直到骨面为止。首先纵切5 次,针距为3 mm,之后左右各横切3 次,针距为2 mm,并切开肩峰下缘软组织瘢痕及粘连,之后在其肩峰下滑囊部位做通透剥离处理。
1.3.2 观察组 患者实行肩关节镜下肩峰成形术治疗。实施常规气管插管及全身麻醉。手术过程中控制患者收缩压。患者保持90°侧仰卧位,患肢外展45°并对其悬吊牵引,牵引重量不超过6 kg(一般使用2 袋3 L 冲洗液悬吊)。使用记号笔对关节镜入路以及肩关节骨性标志进行标记,并对肩峰下间隙以及盂肱关节实行常规检查。实施肩峰成形术,对肩峰下滑膜组织进行彻底清除,同时除去肩峰前外侧角骨赘组织,对喙肩韧带实行松解处理,对肩峰下间隙实施扩展处理,间隙控制在1 cm。在清理及松解结束后,对于小型撕裂肩袖要使用双固定螺钉实行缝合固定;对于大型肩袖撕裂,由于不能将其拉回原点,只实施肩峰下清理。
1.4 观察指标及判定标准 ①比较两组肩关节功能以及疼痛评分,肩关节功能以ASES 评分、UCLA 评分及Constant-Murley 评分进行评定,评分范围分别为0~100 分、3~30 分、4~100 分。以VAS 评定疼痛程度,评分范围为0~10 分。②比较两组临床疗效,疗效判定标准:显效:治疗后患者的关节功能恢复到正常状态,疼痛感消失;有效:治疗后患者关节功能明显好转,疼痛感缓解;无效:治疗后患者关节功能以及疼痛程度未产生改变[2]。总有效率=(显效+有效)/总例数×100%。
1.5 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差 () 表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组肩关节功能评分及疼痛评分对比 观察组ASES、UCLA 及Constant-Murley 评分均高于参照组,VAS 评分低于参照组,差异均有统计学意义(P<0.05)。见表1。
表1 两组肩关节功能评分及疼痛评分对比(,分)
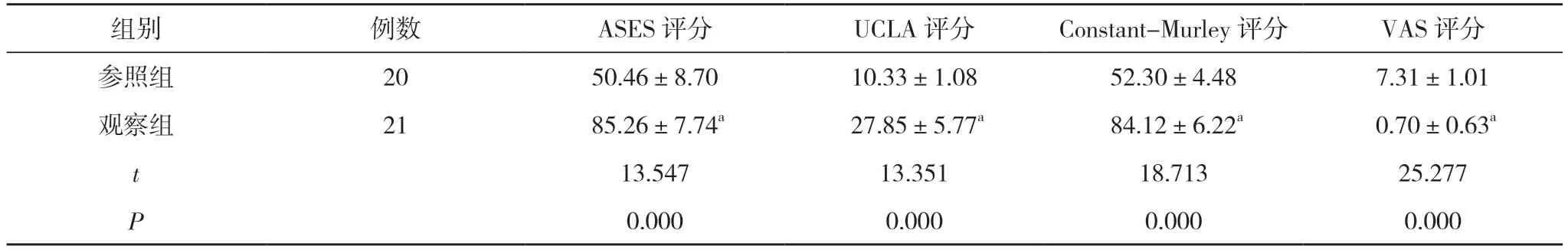
表1 两组肩关节功能评分及疼痛评分对比(,分)
注:与参照组对比,aP<0.05
2.2 两组临床疗效比较 观察组治疗总有效率为90.48%,高于参照组的55.00%,差异有统计学意义(P<0.05)。见表2。

表2 两组临床疗效比较(n,%)
3 讨论
肩峰下撞击综合征是受到各种因素影响导致的肩峰下间隙狭窄,且在肩关节外展和前屈下表现为肩袖组织、肱骨头、肩峰下滑囊组织和喙肩弓摩擦、撞击所造成的功能障碍及肩关节疼痛的综合症[3]。按照肩峰形态,临床一般将肩峰分成Ⅰ型扁平肩峰、Ⅱ型弧形肩峰及Ⅲ型钩型肩峰3 种类型。对于Ⅰ、Ⅱ型肩峰,其肩峰下撞击综合征及肩峰下间隙狭窄发生率相对较高,临床中典型表现为肩峰前外侧疼痛[4]。肩峰下撞击综合征的治疗重点在于减轻关节疼痛及降低肩关节功能恢复时间。有学者将其分为三期[5]:Ⅰ期年龄<25 岁患者,其肱二头肌长头腱以及肩袖组织会产生可修复性水肿症状或者出血性炎性综合征反应;Ⅱ期年龄25~40 岁患者,其肩峰下滑囊纤维以及肩袖组织会产生纤维化变化,同时关节活动期间还会产生疼痛感;Ⅲ期年龄>40 岁患者,其会产生肩关节疼痛,并且持续时间相对较长,同时还会伴随肩袖组织撕裂以及损伤。对于Ⅰ、Ⅱ期患者,一般对其实行康复功能训练、非甾体抗炎镇痛药物治疗以及理疗,而对于Ⅲ期患者则实行手术治疗,因Ⅲ期患者易合并各种症状,因此在制定治疗方案时还要思考对肩峰撞击的因素,进而促进临床治疗效果的提高。有研究发现[6],肩峰成形术通过对肩峰下间隙进行扩大,能够缓解肩峰下压力,有利于降低肩关节内继发性损伤发生率。
肩关节镜下肩峰成形术是近几年应用较为成熟的一种治疗方式,手术过程中需要对肩峰下滑囊进行彻底性清除,并对肩峰下间隙进行充分暴露,特别要对肩峰下缘喙肩韧带进行剥离处理,以便充分显露肩峰前外侧角[7]。肩峰成形术能够通过后侧及外侧入路置镜的方式观察肩峰前外角打磨情况,可有效保证肩峰前外侧角打磨平整,确保肩峰下间隙为1 cm,与此同时还可有效避免过度打磨所引发的肩峰端骨折。对于粘连性肩关节囊炎、肩袖损伤、钙化性冈上肌腱炎及肩峰下滑囊炎等合并症,手术后需要对其进行有效诊断,以便手术可以对其进行有效处理[8]。对于肩袖全层撕裂,需要以肩峰成形术为基础实行修补处理,进而促进患者患肢综合征的尽快改善,降低患肢功能恢复时间,避免再发肩袖撕裂。但是对于肩袖部分损伤治疗,当前临床依旧存在一些异议[9]。可见相比常规治疗,肩关节镜治疗效果更为明显,对于改善患者的肩关节功能、缓解临床症状及减轻患者痛苦均非常有利,具有较高的安全性及有效性[10]。本次研究结果显示,观察组ASES、UCLA 及Constant-Murley 评分均高于参照组,VAS 评分低于参照组,差异均有统计学意义(P<0.05)。观察组治疗总有效率为90.48%,高于参照组的55.00%,差异有统计学意义(P<0.05)。
综上所述,对肩峰下撞击综合征患者实行肩关节镜下肩峰成形术治疗,不仅可以改善患者的肩关节功能,缓解疼痛感,同时还可以进一步提高治疗效果,安全性较高。

