糖皮质激素应用在老年带状疱疹治疗中的疗效观察
周爱珍,蔡 静,浦 振,李银玲
(泰州市第四人民医院,江苏 泰州 225300)
流行病学研究发现,带状疱疹年发病率约为3‰~5‰,约9%~34%的带状疱疹患者会发生带状疱疹后遗神经痛,带状疱疹后遗神经痛人群每年发病率为3.9~42.0/10 万[1,2]。带状疱疹后遗神经痛为带状疱疹皮疹愈合后持续1个月及以上的疼痛,是带状疱疹最常见的并发症[3]。随着年龄的增长,带状疱疹与带状疱疹后遗神经痛的发病及患病率逐渐增加,60岁及以上的带状疱疹患者约65%会发生带状疱疹后遗神经痛,70岁及以上者则达75%[1,2]。
怎样合理尽快减轻带状疱疹初期疼痛症状,预防和减少后遗神经痛的发生,激素应用究竟在带状疱疹治疗中有哪些影响。我们在工作中做了如下观察,现将结果报告如下。
1 资料与方法
1.1 一般资料根据入选和排除标准,选择2017年1月到2020年12月在本院住院的50岁以上的老年带状疱疹患者88 例,其中男42 例,女46 例,年龄50 岁~90 岁。随机分为激素治疗组:男20例,女24例,平均年龄70.6±18.5岁;对照组:男22 例,女22 例,平均年龄71.1±19 岁。两组患者皮疹严重程度和疼痛评分无差异性。
入选标准:入选患者均符合《中国临床皮肤病学》[4]中带状疱疹的临床诊断标准,意识正常,能够清晰地描述主观感受,疼痛评分在4分以上。
排除标准:(1)严重肝肾功能障碍患者;(2)心功能不全的患者;(3)精神病患者。
1.2 方法激素治疗组给于阿昔洛韦0.5mg/d 静滴,伐昔洛韦0.6 bid,加巴喷丁0.3 bid,甲强龙20mg/d,治疗7 天后,激素减半口服使用,两周后停药。对照组给于阿昔洛韦0.5mg/d静滴,伐昔洛韦0.6 bid,加巴喷丁0.3bid 治疗共7 天。嘱出院后出现后遗神经痛症状者随访报告。
2 观察指标与统计学分析
记录两组患者的皮疹开始结痂时间、皮疹开始脱落时间、疼痛缓解时间、带状疱疹后遗神经痛的发生率。其中疼痛缓解时间是指疼痛评分较前有3分以上的改善。疼痛评分方法如表1:

表1 疼痛分级评分标准
皮疹开始结痂时间等计量资料数据以均数±标准差()表示,组间均数比较采用t检验。对于后遗神经痛发生率的比较采用校正的c2检验。检验水准α=0.05,P<0.05为差异有统计学意义[5]。
3 结果
两组皮疹愈合结痂时间、早期疼痛减轻和带状疱疹后移神经痛发生率统计结果如下表:
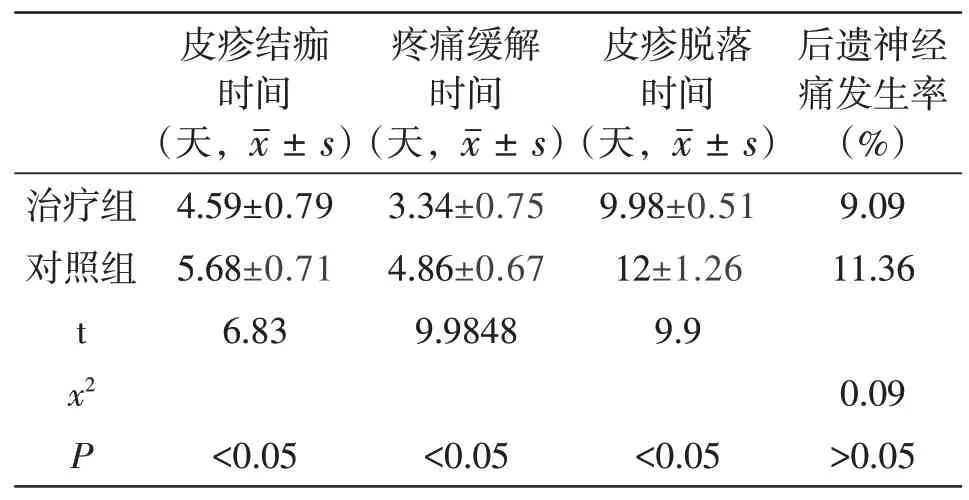
表2 观察指标的统计学分析结果
可见,皮疹结痂时间、疼痛缓解时间、皮疹脱落时间在激素治疗组和对照组间差异有统计学意义(P<0.05);后遗神经痛发生率在激素治疗组和对照组间差异无统计学意义。
4 讨论
带状疱疹与水痘为同一种水痘,由带状疱疹病毒(VZV)所引起,免疫力低下的人群初次感染此病毒后,临床上表现为水痘或呈隐匿性感染,以后此病毒进入皮肤的感觉神经末梢,且沿着脊髓后根或三叉神经节的神经纤维向中心移动,持久地潜伏于脊髓后根神经节的神经元中。在各种诱发刺激的作用下,潜伏的病毒再次被激活,生长繁殖,使受侵犯的神经节发炎及坏死,产生神经痛。同时,被激活的病毒可沿着周围神经纤维移动到皮肤,在皮肤上产生带状疱疹所特有的节段性水疱疹。偶尔,病毒散布到脊髓前角细胞及运动神经根,引起肌无力或使相应区域的皮肤发生麻痹[4]。
带状疱疹的治疗目标是缓解急性期疼痛,缩短皮损持续时间,防止皮损扩散,预防或减轻PHN 等并发症。抗病毒药物是带状疱疹临床治疗的常用药物,能有效缩短病程,加速皮疹愈合,减少新皮疹形成,减少病毒播散到内脏。应在发疹后24~72 h 内开始使用,以迅速达到并维持有效浓度,获得最佳治疗效果[5]。按照带状疱疹专家共识,年龄大于50岁的人群应积极使用抗病毒药物,阿昔洛韦静滴给予10mg/kg/d,q8h 给药,如此具有不方便性,我们仅静脉给药,0.5/d,静脉滴注一天一次。阿昔洛韦在感染细胞内经病毒胸苷激酶磷酸化,生成阿昔洛韦三磷酸,后者可抑制病毒DNA聚合酶,中止病毒DNA链的延伸。伐昔洛韦为阿昔洛韦的前体药物,口服吸收快,在胃肠道和肝脏内迅速转化为阿昔洛韦,其生物利用度是阿昔洛韦的3~5 倍[6],治疗期间嘱患者多饮水。关于激素在带状疱疹治疗中的应用,有人认为早期联合不同剂量糖皮质激素治疗带状疱疹可减少带状疱疹后遗神经痛的发生[7],我们在临床工作中设计观察了激素治疗组和对照组的疗效,发现激素治疗在皮疹结痂时间和早期疼痛缓解、皮疹脱落方面优于对照组。但在后遗神经痛的发生上差异不具统计学意义。进一步说明带状疱疹急性发作早期系统应用糖皮质激素并逐步递减可以抑制炎症过程,缩短急性疼痛的持续时间和皮损愈合时间,在激素减量的过程中有少部分患者反应疼痛加剧。受样本量少的影响,后遗神经痛的发生率在两组间的差异不具统计学意义,但对于改善急性期症状具有积极的作用,在临床工作中可酌情使用。
——滋阴养胃 少酸宜甜

