颅内动脉瘤与颈内动脉迂曲的相关性分析
郑小强,陈登奎,陈辉,薛峰,吴小聪,黄新春,杨跃辉
动脉瘤破裂是蛛网膜下腔出血(subarachnoid hemorrhage,SAH)的主要原因之一,起病急、致死率高、后遗症多[1]。颈内动脉迂曲在临床上常见,其与急性缺血性卒中相关,但其对于颅内动脉瘤的发生的影响尚存在争议[2]。有研究表明,颈内动脉迂曲的发生率在结缔组织病患者中较高,可能与此类患者血管壁薄弱、容易因血流冲击而向外膨出有关[3]。本研究拟对颅内动脉瘤的发生与颈内动脉迂曲的相关性。
1 资料与方法
1.1 一般资料
选取我院2016年9月至2019年9月收治的颅内动脉瘤患者126例纳入动脉瘤组,并根据动脉瘤是否破裂分为未破动脉瘤亚组和破裂动脉瘤亚组;选取同期入院治疗的眩晕或者单纯头痛患者120例纳入对照组。本研究经医院伦理委员会批准。患者或其家属均签署知情同意书。
纳入标准:动脉瘤组患者头颈部CT血管成像(computed tomography angiography,CTA)诊断为颅内动脉瘤,动脉瘤未破裂或头颅CT诊断为SAH;对照组患者因眩晕或者单纯头痛入院,CTA检查排除颅内动脉瘤。
排除标准:感染性、创伤性动脉瘤患者;存在严重的其他内科疾病;无血管CTA检查结果;结缔组织病变导致的血管畸形;特殊感染(如梅毒)所致的血管病变。
1.2 方法
1.2.1 病史采集 收集2组患者的临床资料,包括既往史、饮酒史、吸烟史及颈动脉狭窄(carotid artery stenosis,CAS)、颈 动 脉粥 样 硬 化(carotid artery atherosclerosis,CAA)和周围血管病变(peripheral vascular disease,PVD)情况。
1.2.2 颈部CTA检查 行CTA增强扫描和血管三维重建,测量双侧颈总动脉分叉处至颈内动脉颅外段(extracranial internal carotid artery,EICA)。血管的形态学指标由同一位医师盲法测量。
颅内动脉瘤相关指标:颅内动脉是否破裂;颅内动脉瘤个数(CTA显示1个动脉瘤为单发,显示动脉瘤≥2个为多发);通过CTA测定颅内动脉瘤的直径获得动脉瘤的大小参数。
血管形态学指标:血管迂曲的形态学特征具体表现为弯曲、折角、成环、缠绕[4]。①血管迂曲指数(TI)=(血管实际长度/血管两端直线距离-1)×100%。②血管迂曲度(TD):分为1~5级及成环、缠绕,1~5级的判别标准分别为151°~180°、121°~150°、91°~120°、31°~90°、0°~30°。③血管成角个数(AN):计算TD≥2级的折角或环。④血管偏离度(DD):将血管两端相连作为理想直线,实际血管偏离该直线的最远点到该直线的距离[5]。见图1、2。

图1 血管迂曲形态特征示意图
1.2.3 一致性检验 随机选择颅内动脉瘤组患者20例,于3个不同时间点重复测量上述4个血管形态学指标,TD采用Kappa检验,TI、AN和DD采用组内相关系数(ICC),检验值均>0.75,一致性良好。
1.3 统计学处理
采用SPSS19.0进行数据的整理和分析。进行正态性检验,AN和DD呈正态分布,而TI为非正态分布(P<0.01),经过数值的对数转换后继续验证,呈正态性分布。计量资料以(±s)表示,组间比较采用独立样本均数t检验;TD为等级资料,采用非参数检验;计数资料以构成比表示,采用χ2检验;再将单因素分析中具有统计学意义的因素纳入多因素Logistic回归分析模型;颅内动脉瘤与颈内动脉迂曲的相关性采用Spearman相关分析或Pearson相关分析;P<0.05为差异有统计学意义。
2 结果
2.1 2组一般资料、血管参数与动脉瘤发生的单因素分析
2组的性别、年龄、吸烟人数、CAS、CAA、PVD以及4项颈内血管迂曲形态学指标差异有统计学意义(均P<0.05),见表1、2。
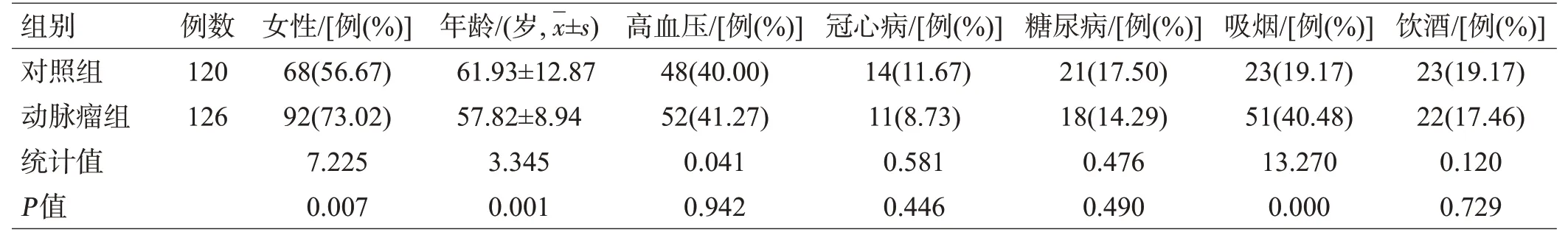
表1 2组一般资料比较
2.2 一般资料、血管参数与动脉瘤发生的多因素Logistic回归分析
将单因素分析中2组有显著差异的变量引入Logistic回归模型,分析结果显示女性性别、吸烟和TI是颅内血管瘤的危险因素,见表3。
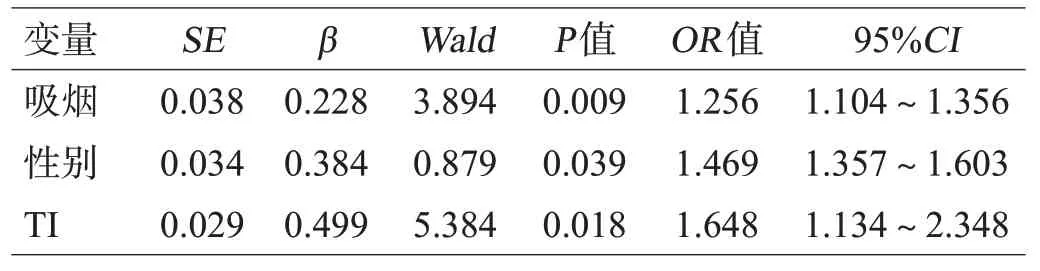
表3 一般资料、血管参数与动脉瘤发生的多因素Logistic回归分析
2.3 血管形态指标与动脉瘤进展的相关分析
动脉瘤组中有38例纳入未破动脉瘤亚组,88例纳入破裂动脉瘤亚组。血管迂曲形态指标与动脉瘤进展的相关性分析结果显示,血管迂曲的形态学指标与动脉瘤是否破裂无相关性,血管迂曲指数与颅内动脉瘤的大小呈正相关(r=0.702,P=0.001),其余变量之间无相关性,见表4、5。
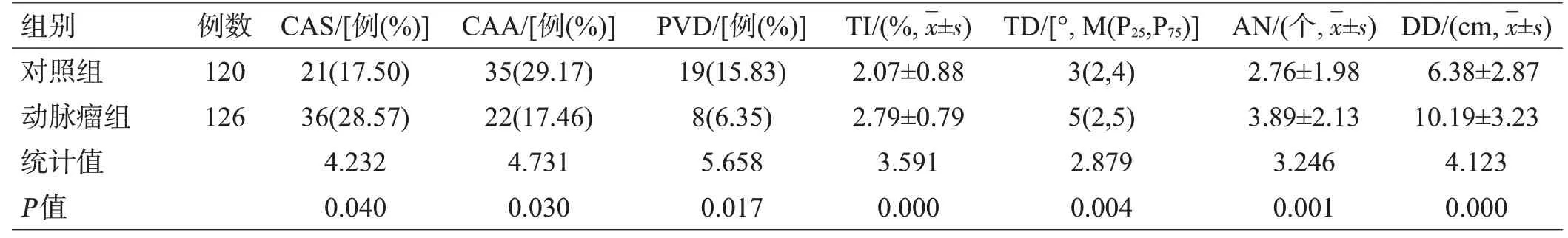
表2 2组血管参数比较
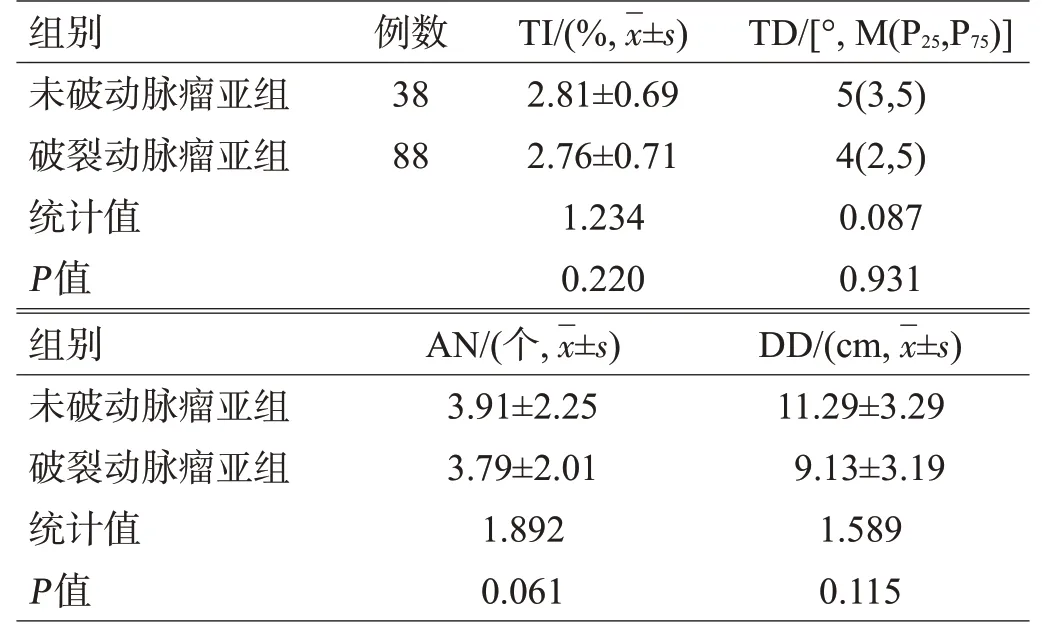
表4 动脉瘤2亚组血管迂曲形态学指标比较
3 讨论
动脉瘤破裂是SAH的主要原因之一[6],但其发病机制尚不完全明确[7]。本研究结果显示动脉瘤组女性患者的比例高于对照组(P<0.05),且在多因素Logistic分析结果显示女性性别为危险因素,提示女性的颅内动脉瘤发病几率更高,与以往研究结果一致[8]。
本研究结果表明吸烟是颅内动脉瘤发病的危险因素。长期大量吸烟导致动脉内膜发生不可逆损伤,加剧动脉粥样硬化,吸烟同时促使血管壁弹力蛋白降解,引起动脉瘤的发生、生长和破裂[9]。
研究显示颈内动脉迂曲的发生率可高达40%左右[10]。但由于判定标准的不同,颈内动脉迂曲的相关研究结果也不尽相同。选择合适的血管迂曲评价方法至关重要[11]。血管迂曲指数(TI)是血管迂曲程度的重要评价方式[12]。本研究结果显示,TD、AN和DD与TI的一致性较好,在单因素的研究中,2组的4项指标的差异显著(P<0.05);在多因素的Logistic回归分析中,TI是颅内动脉瘤发生的危险因素。这可能是因为TI不受血管形态的影响,在评价血管迂曲程度方面最为客观真实[13]。此外,血管迂曲的形态学指标与动脉瘤是否破裂无相关性,但与颅内动脉瘤的大小呈正相关(P<0.05),其余变量之间无相关性。
颈内动脉迂曲属于颈内动脉形态变异的一种,具体表现为弯曲、折角、成环、缠绕[4]。其发病机制可能涉及多种的因素共同作用,包括高血压、血流动力学改变、基因遗传等[14]。颈内动脉的迂曲程度也被看成是血管壁薄弱的指标[15]。薄弱的血管壁在血流动力的冲击下,更易向外膨出形成血管瘤,这与本研究结果一致。而颅内动脉瘤介入治疗的关键在于建立通畅的血管内路径,而颈内动脉的迂曲,会增加手术的难度,常规引导管很难通过迂曲部分[16]。本研究表明颈内血管迂曲与动脉瘤的发生具有相关性,因此临床上为颈内血管迂曲患者制定合理的防治措施,预防颅内动脉瘤的发生、发展,对于患者健康具有重大意义。
同时,本研究的尚存在一些不足:研究对象并发的颈动脉狭窄、颈动脉粥样硬化可能对颅内动脉瘤的发生发展具有促进作用[17]。研究未涉及颅内血管情况,可能影响颈内动脉迂曲与颅内动脉瘤相关性整体判断[18]。本研究作为单中心小样本研究,部分研究结果可能存在偏倚。
综上所述,女性性别、吸烟和颈内动脉迂曲是颅内动脉瘤的危险因素,血管迂曲指数(TI)与颅内动脉瘤的发生相关,与颅内动脉瘤的大小相关,但是颈内动脉迂曲对于动脉瘤的进一步发展总体影响不大。研究结果对于临床制定合理的防治措施,减少颅内动脉瘤发病率具有重要意义。对于颈内动脉迂曲与颅内动脉瘤发生的内在相关机制,有待大样本多中心前瞻性研究进一步证实。
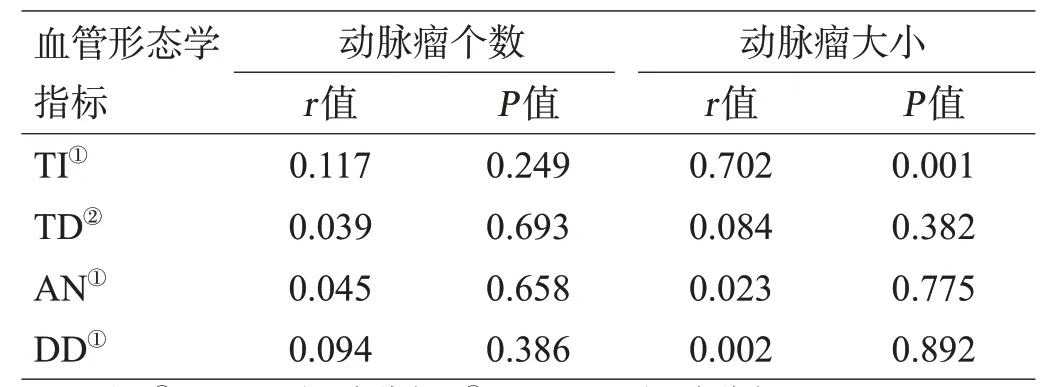
表5 血管形态指标与颅内动脉瘤个数、大小的相关性分析

