颅脑超声在新生儿脑损伤早期诊断中的应用及预后评估
唐涛,宋猛,张宗宇
(广东省深圳市龙岗区妇幼保健院超声科,广东 深圳 518172)
0 引言
新生儿脑损伤是指因各种原因所致的非进行性脑损伤,包括先天性脑发育不全、脑性瘫痪、婴儿期危重疾病或创伤所留下的中枢神经系统功能障碍[1]。临床数据显示,新生儿脑损伤常见的表现有神经发育异常、中枢性运动障碍、智力低下、癫痫、视听障碍等[2]。造成新生儿脑损伤的原因有很多,如早产、低体重、胎儿宫内窘迫、新生儿窒息、颅内出血、核黄疸、严重感染性疾病、低血糖、脑瘫、脑发育不全、多胎,以及母亲有妊娠高血压综合征、重度贫血或严重心肺疾患等[3]。新生儿脑损伤虽然以后期治疗为主,但对疾病进行早期判断与预后评估也非常重要。尽早对新生儿脑损伤进行诊断,能减少神经功能的缺损程度,降低后遗症发生率[4]。近年来,超声技术获得快速发展,颅脑超声检查应用于新生儿脑损伤早期诊断中的表现良好,其具有操作简单、可床边检查、重复性好、无辐射等优点,已成为筛查新生儿脑损伤的常规手段[4,5]。本研究旨在探讨颅脑超声检查技术应用于新生儿脑损伤早期诊断中的应用价值及预后评估,现报道如下。
1 临床资料与方法
1.1 一般资料
选取我院2019年5月至2020年5月收治的60例疑似脑损伤新生儿作为研究对象,其中男婴38例,女婴22例;顺产20例,剖宫产40例;平均胎龄(15.35±3.29)周,平均体重(2.22±0.47)kg。纳入标准[3]:①有明显行为、肌张力、 自发运动异常及痉挛哺乳异常等表现;②病历资料完整;③同时段进行了颅脑超声和MRI检查者。排除标准:①合并先天性疾病如发育畸形等;②合并遗传性或自身免疫性疾病者。所有患儿胎龄、体重等资料比较,差异无统计学意(P>0.05)。本研究经过医院伦理委员会批准,患儿家属签署知情同意书后展开。
1.2 方法
选用Philips EPIQ7彩色多普勒超声诊断仪对患儿进行超声检查,探头频率为6~10MHz。在患儿睡眠或安静状态下进行颅脑超声检查,患儿取仰卧位,经前囟进行矢状切面和冠状切面扫描,从不同角度行旋转扫描,观察患儿颅内枕叶、颞叶、额叶及部分顶叶图像,并测量患儿大脑直径、脑中线距离、侧脑室外侧壁、第三脑室宽度和侧脑室体部宽度,探查患儿是否存在颅内出血、脑室扩大、脑组织回声、颅内异常占位、脑室改变及脉络丛形态改变等情况[4]。

表3 颅脑超声诊断结果与患儿预后脑神经发育关系
头颅MRI采用荷兰Philips公司3.0T超导磁共振扫描机,16通道头颅联合神经血管专用线圈,进行MRJ横轴位Tl加权成像(wjighted Imaging,WI)、横轴位T2WI、横轴位FLAIR、矢状位TlWI。
1.3 观察指标及预后评估
(1)根据Papile分级法评估脑室出血情况:级为单侧或双侧室管膜下出血;Ⅱ级为室管膜下和脑室内均出血;Ⅲ级为室管膜下出血、脑室内出血,同时拌脑室扩张;Ⅳ级为脑室内出血拌脑室周围出血性梗死[5]。其中Ⅰ级和Ⅱ级为轻度出血,Ⅲ级和Ⅳ级为重度出血。比较颅脑超声和MRI检查结果,以MRI作为金标准分析。
(2)所有患儿均进行1年的随访评估,采用《CDCC婴儿智能发育量表》对患儿智力发育指数(MDI)和运动发育指数(PDI)进行评估,并同时记录脑瘫和癫痫的发生情况。
1.4 统计分析
采用SPSS 21.0对数据进行统计分析。正态分布的计量资料结果采用(±s)表示,组间差异采用独立样本t检验分析,计数资料以率(%)表示,组间比较采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 颅脑超声及MRI诊断结果
68例新生儿中,颅脑超声诊断缺血缺氧性脑病(HIE)18例,脑室内出血23例,脑室扩张及脑室积水7例,蛛网膜下腔出血5例,脑水肿6例,脑实质出血4例,与MRI诊断结果例数差异无统计学意义(χ2=0.449,P=0.992,见表1)。
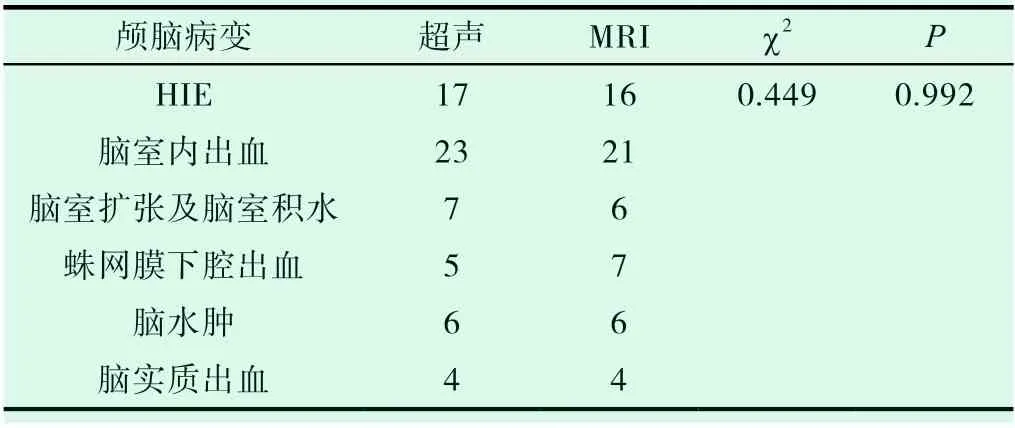
表1 颅脑超声及MRI诊断情况(例)
2.2 颅脑超声诊断在新生儿脑损伤早期诊断中的价值
以MRI诊断结果为准,颅脑超声正确诊断脑损伤57例,颅脑超声对新生儿脑损伤早期诊断的灵敏度为95.00%(57/60),特异度62.50%(5/8),阳性预测值91.94%(57/62),阴性预测值50.00%(3/6),准确度为88.23%(60/68)。
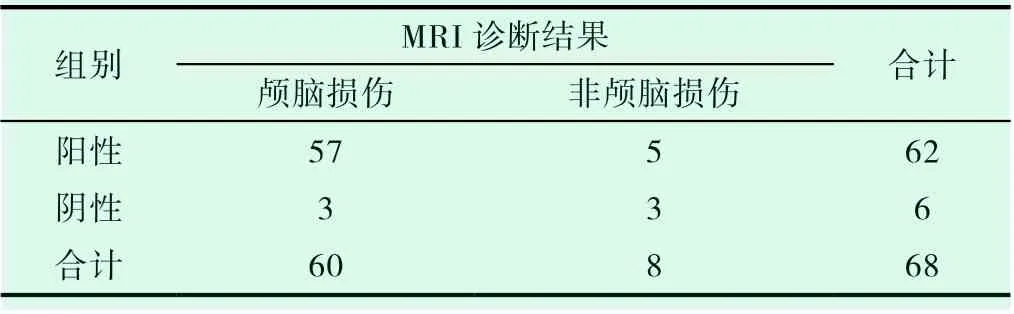
表2 颅脑超声诊断的特异性、敏感性和准确率(例)
2.3 颅脑超声诊断结果与患儿预后脑神经发育关系
随访一年后,颅脑超声正确诊断脑损伤患儿MDI和PDI评分分别为(75.77±5.35)分和(68.77±7.01)分,均低于诊断为无脑损伤患儿,差异有统计学意义(P<0.05)。其中,脑瘫及癫痫的发生率也有增加,但差异无统计学意义(P>0.05)。
3 讨论
在新生儿疾病中,新生儿脑损伤是较为严重的一种,具有高致残性、难治性的特点,对新生儿的健康和发育产生了巨大的影响。新生儿在发生脑损伤后,容易产生脑瘫、智力低下等后遗症,在治疗上具有较大的难度,并且容易使患儿残疾,严重时会造成死亡,给新生儿的家庭带来了沉重的心理负担和经济负担。新生儿脑损伤在早期阶段临床症状表现不明显,容易发生漏诊或误诊的情况,同时既往研究显示,因新生儿神经系统处于发育阶段,具备较强的功能重组和代偿能力,因此,对新生儿脑损伤的早诊断、早治疗是脑损伤新生儿获得理想康复效果的关键[6]。目前临床检查包括MRI、CT、超声等,这些方式在新生儿脑损伤中普遍应用,提升患儿诊断率和存活率。然而,随着人们提升对放射的危害认识,意识到CT检查对于新生儿可能存在损伤,而颅脑超声与MRI、CT检查相比较具有可床边检查、费用低廉、便捷、无创等特点,在新生儿脑损伤疾病筛查中应用更为广泛[7]。
HIE早期典型的病理生理变化是脑组织水肿,主要表现为灰白质界限不清,脑室受压及脑组织容积增大等。该类患儿通常无典型症状表现,较易漏诊或误诊[8]。超声检查对PIVH检出率高于CT检查,大多数PIVH发生于出生后3 d内,生后l周检出率可达90%~95%,因此应在胎儿出生后3~7d行首次超声检查。有文献指出[9],颅脑超声检查用于患儿脑室PIVH临床诊断可表现出较高特异度,能准确定位出血病灶所处置,且能够动态监测病灶的吸收情况;此外蛛网膜下腔出血发生位置通常为蛛网膜下腔内桥静脉等小静脉,超声检查时,敏感度较MRI更低。本研究得到了类似的结果,颅脑超声诊断缺血缺氧性脑病(HIE)18例,脑室内出血23例,脑室扩张及脑室积水7例,蛛网膜下腔出血5例,脑水肿6例,脑实质出血4例,其中颅脑超声正确诊断脑损伤57例。和MRI结果比较,颅脑超声对新生儿脑损伤早期诊断的灵敏度为95.00%,特异度62.50%,阳性预测值91.94%,阴性预测值50.00%,准确度为88.23%。在新生儿脑损伤中,缺血缺氧性脑病、脑室内出血较为常见。本研究以MRI检查结果为准,评估颅脑超声诊断的准确率为88.23%,总体而言,颅脑超声在诊断和鉴别脑室积水、脑水肿中具有较高的准确率。脑室积水、脑室扩张均是由于脑脊液的吸收循环受阻或者生成过多,使得脑脊液过多积聚于脑室内[10],脑积水程度严重,且脑实质受到压迫时,行超声检查可有效指导临床动态抽吸脑脊液、积水等。
同时颅脑超声检查还可有效检测颅内动脉血流状况,并对预后进行判断。随访1年发现,颅脑超声正确诊断脑损伤患儿MDI和PDI评分分别为(75.77±5.35)分和(68.77±7.01)分,均低于诊断为无脑损伤患儿。脑损伤患儿脑神经必然会受损,MDI及PDI评分低于无脑损伤患儿;在颅脑超声准确定位出血脑实质所处部位后,根据出血部位回声对脑实质出血时相进行有效判断,从而制定或调整临床治疗方案具有重要指导意义[11],从而促进预后。
综上所述,颅脑超声技术应用于新生儿脑损伤的临床诊断,具有操作简单快捷、无创伤、价格低等优点,且能够行床旁检查,及时发现病情变化,对预后具有一定的指导意义,可作为首选筛查早期新生儿颅脑损伤和观察病情随访情况的检查方式。

