以神经系统症状首发的嗜酸性肉芽肿性血管炎患者的临床分析
李燕飞,贾延劼,赵莘瑜
嗜酸性肉芽肿性血管炎(EGPA),又称作变应性肉芽肿性血管炎、Churg-Strauss综合征(CSS),是一种主要累及全身小血管(小动脉、微动脉、毛细血管、小静脉)的血管炎。该疾病以哮喘、血和组织中嗜酸性粒细胞增高、坏死性血管炎伴有嗜酸性肉芽肿为特征表现,临床上患者常因呼吸道症状就诊于呼吸内科,而以神经系统症状首发的EGPA报道较为少见,易漏诊、误诊。
本文总结了以神经系统症状首发的EGPA患者的临床特点,其中2例CNS受累者表现为TIA、颅内炎性病变,目前国内尚无相关报道。本文提示了EGPA患者神经系统症状的多样性,以期为临床医师提高一定的诊疗思路,从而达到早期诊治的目的。
1 临床资料
1.1 一般资料 以“嗜酸性肉芽肿性血管炎、变应性肉芽肿性血管炎、CSS”为关键词,从2015年1月至2019年12月共搜索到于我院就诊的EGPA患者43例,其中以神经系统症状首发者6例。该6例患者均符合1990年美国风湿病协会制定的EGPA诊断标准。符合以下4条或以上标准可以确诊为EGPA:(1)哮喘;(2)全血细胞计数中嗜酸性粒细胞>10%;(3)单神经病,多数性单神经病或多发性神经病;(4)影像学可见的一过性或游走性肺部浸润;(5)鼻窦异常;(6)活检发现血管外嗜酸性粒细胞浸润。6例EGPA患者中,男4例,女2例;年龄38~61岁,平均52.6岁;首次就诊时病程3 d至1年;从首次入院到确诊的间隔时间15 d至2年,平均6.9个月;确诊时平均住院次数2次;2例患者首次入院即确诊,余4例患者在后续住院时确诊;1例患者因影像学提示颅内占位曾被误诊为胶质瘤,1例患者因影像学提示肺部占位曾被误诊为肺癌。
1.2 初诊情况 6例患者均以神经系统症状首发,3例(50%)表现为肢体对称性麻木和(或)无力(2例双下肢受累,1例四肢受累),1例(16.7%)表现为发作性左侧肢体无力,1例(16.7%)因头痛于外院行头颅MRI提示颅内占位,1例(16.7%)表现为周围性面瘫。分别于我院神经内科初诊为周围神经病变、TIA、颅内病变性质待查以及周围性面神经麻痹。
1.3 临床表现 6例患者除神经系统症状外,4例(66.7%)存在发作性喘息、胸闷症状,其中2例患者为首诊询问病史时发现,2例患者本次发病出院后因出现喘息症状入住呼吸内科,继而诊断为“哮喘”。3例(50%)患者有过敏史,2例为药物过敏,1例为花粉过敏。2例(33.3%)患者存在间断腹泻。3例(50%)患者存在皮损,1例为四肢多形性红斑,1例为双侧膝部红疹伴有足趾坏疽,1例为四肢及躯干部斑丘疹伴有水疱并破溃。1例(16.7%)患者出现间断心悸、胸闷。2例(33.3%)患者存在眼睑及双下肢水肿。
1.4 辅助检查结果 6例患者外周血嗜酸性粒细胞计数均增高,平均(1.41±0.54)×109/L,嗜酸性粒细胞百分比平均17.8%。2例(33.3%)患者存在肾脏损害,表现为蛋白尿、血尿,其中1例伴有血肌酐轻度增高(117 μmol/L)。2例患者抗中性粒细胞胞浆抗体(ANCA)阳性,其中1例髓过氧化物酶特异性抗中性粒细胞胞浆抗体(MPO-ANCA)阳性,1例蛋白酶3-抗中性粒细胞抗体(PR3-ANCA)阳性。此外,另有1例患者类风湿因子IgM阳性,1例患者SSA、Ro52强阳性。6例患者均行总IgE测定,3例正常,3例增高,最高826 IU/mL。6例患者真菌1-3-β-D-葡萄糖测定试验(G试验)均正常。1例患者肌钙蛋白、心肌酶异常增高,心脏彩超提示心尖部肥厚性心肌病,心脏MRI提示左室游离壁过度小梁化改变。6例患者均行肺功能测定,肺通气功能均正常,1例肺弥散功能轻度受限,3例乙酰甲胆碱药物激发试验阳性,1例乙酰甲胆碱药物激发试验可疑阳性。4例患者行EMG,其中1例患者四肢周围神经均有受累,2例患者仅累及双下肢,1例患者面神经受累。3例患者神经传导速度基本正常,波幅降低,提示以轴索损伤为主,1例患者以神经末梢潜伏时延迟为主要表现,提示以脱髓鞘为主。
1.5 影像学检查 6例患者鼻窦CT均提示鼻窦炎,其中1例合并鼻息肉。6例患者均行胸部CT,双上肺局限性肺气肿1例;支气管炎1例;左上肺厚壁空洞1例;慢性支气管炎、肺气肿1例;双肺炎症1例;支气管扩张并感染1例(图1)。病例3及病例6头颅MRI提示双侧基底节区扩大的血管间隙或腔隙性脑梗死;病例4头颅MRI平扫及增强提示:(1)左侧额顶叶、双侧侧脑室后角旁及左侧颞枕岛叶异常信号,考虑占位?炎症?缺血?(2)右侧侧脑室三角区异常信号,考虑胶样囊肿或胶样变可能;SWI提示左侧颞叶含铁血黄素沉积。病例3和病例4 MRA未见明显异常(图2)。
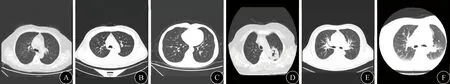
图1 6例患者胸部CT检查结果。A:例1胸部CT示双上肺局限性肺气肿;B:例2胸部CT示支气管炎改变;C:例3胸部CT示慢性支气管炎、肺气肿;D:例6胸部CT示左上肺厚壁空洞,双肺炎症;E:例5胸部CT示双肺炎症;F:例4胸部CT示支气管扩张并感染
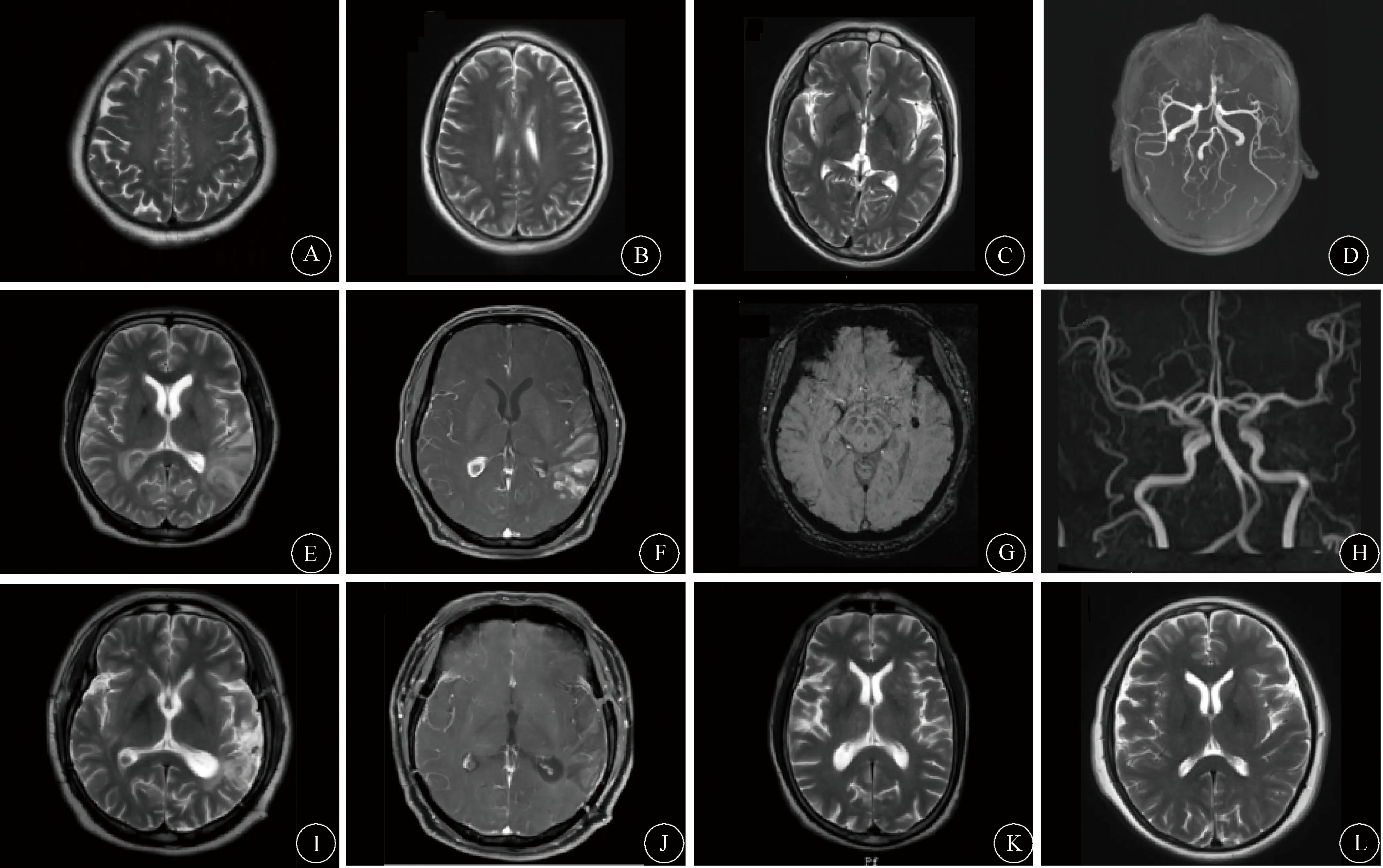
图2 6例患者头颅MRI检查结果。A:例1头颅MRI平扫示双侧额叶点状脱髓鞘;B:例2头颅MRI平扫示双侧侧脑室旁轻度脱髓鞘;C:例3头颅MRI平扫示双侧基底节区扩大的血管间隙或腔隙性脑梗死;D:例3 MRA未见明显异常;E、F:例4头颅MRI平扫与增强结果示左侧额顶叶、双侧侧脑室后角旁及左侧颞枕岛叶异常信号,考虑炎症?缺血?右侧侧脑室三角区异常信号,考虑胶样囊肿或胶样变可能;G:例4 SWI示左侧颞叶含铁血黄素沉积;H:例4 MRA未见明显异常;I、J:例4治疗后半年复查头颅MRI平扫与增强示病灶强化较前好转;K:例5头颅MRI未见明显异常;L:例6头颅MRI平扫示双侧基底节区扩大的血管间隙或腔隙性脑梗死
1.6 病理学检查 6例患者中,3例行骨髓穿刺术,1例行脑活检,1例行CT引导下肺穿刺活检,1例行肠镜取活检,1例行肾活检,1例鼻息肉活检,1例行皮肤活检,1例行腓肠神经活检,总计活检10例次。其中脑活检、肠道活检发现血管外嗜酸性粒细胞浸润(不包括骨髓、鼻窦黏膜),肺活检提示血管纤维素样坏死,皮肤及神经活检提示血管周围炎细胞浸润,肾活检提示轻微病变性肾小球病变(图3)。
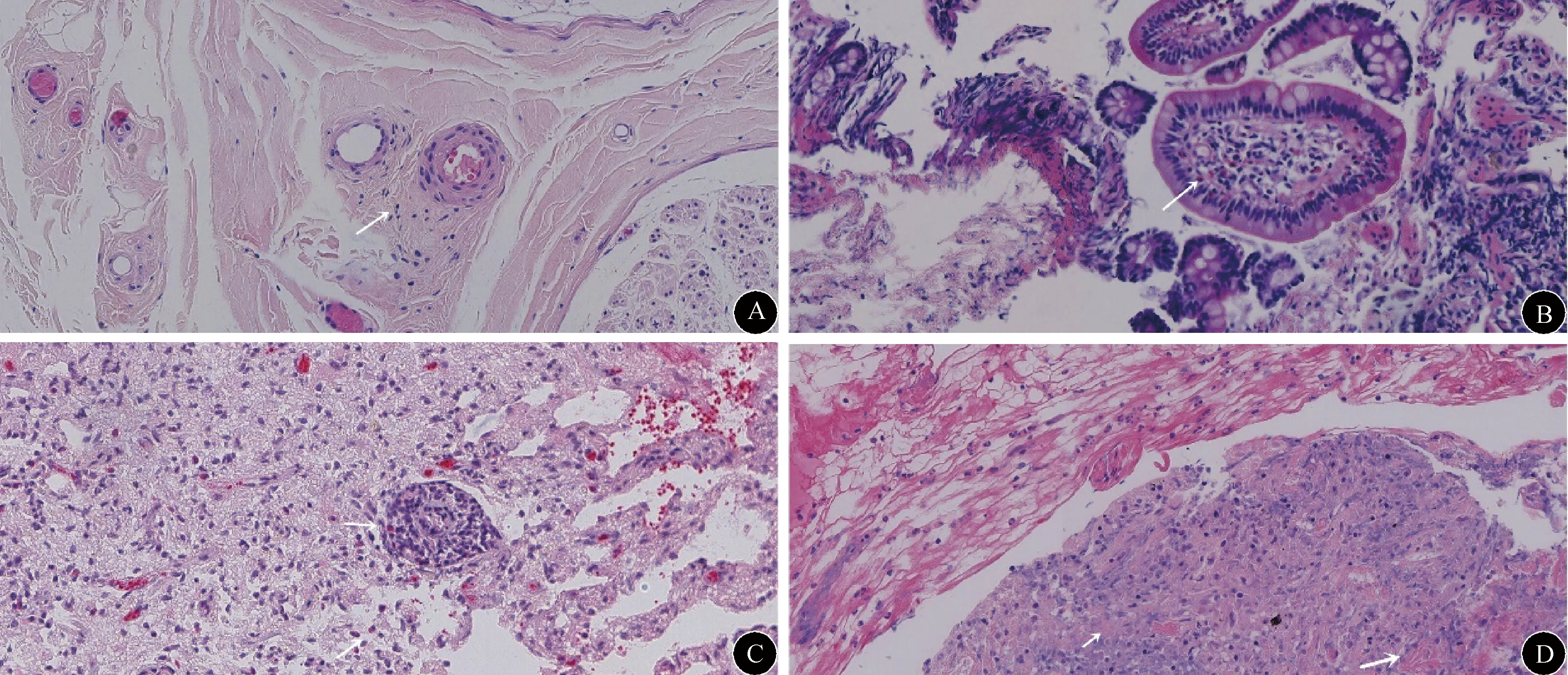
图3 部分病理学检查结果。A:(腓肠神经)重度轴性周围神经病理改变,个别小血管管腔闭塞,血管周围炎细胞浸润;B:(回肠末端)黏膜慢性炎症伴淋巴组织增生,局灶嗜酸性粒细胞浸润;C:(左侧颞枕叶占位)提示脑组织少量嗜酸性粒细胞浸润,并血管周围淋巴套形成;D:(肺活检)血管炎性纤维素性渗出及坏死组织(HE染色,×200)
1.7 治疗及随访 应用5因子评分法(FFS)进行病情评估:(1)胃肠道受累;(2)心脏受累;(3)肾功能不全(血肌酐>150 μmol/L);(4)年龄>65岁;(5)缺乏耳鼻喉部位受累的证据。每项计1分,总分5分。分数越高,预后越差。6例患者中,3例FFS为0分,3例为1分。6例均接受糖皮质激素治疗,其中3例FFS 0分者单用糖皮质激素,3例FFS 1分者应用糖皮质激素联合环磷酰胺治疗,急性期以静脉应用糖皮质激素为主,后逐渐减量改为口服。其中病例4初始给予甲泼尼龙1.0 g冲击治疗,余病例糖皮质激素初始剂量为0.5~1 mg/(kg·d)。4例患者目前仍在随访中,随访中位时间22(4,36)个月,2例患者失访。随访患者中3例病情缓解,1例在糖皮质激素减量过程中复发,表现为喘息、胸闷加重,糖皮质激素加量后病情控制。
2 讨 论
EGPA于1951年首次由Churg和Strauss发现并报道,目前被认为是ANCA相关性血管炎(AAV)的其中一种类型,主要特征是嗜酸性粒细胞浸润和中小血管的坏死性肉芽肿性炎症。EGPA在AAV中最为罕见,年发病率为0.92×10-6~2.4×10-6[1]。
EGPA患者中位发病年龄为49~59岁,没有明显性别差异,大多数EGPA患者外周血嗜酸性粒细胞增高,因此嗜酸性粒细胞增高是临床诊断的重要线索。EGPA自然病程一般分为三期。(1)前驱期:以呼吸道高敏状态为主要表现,如过敏性鼻炎和哮喘,常伴有鼻息肉、鼻窦炎等;(2)嗜酸性粒细胞浸润期:以受累器官嗜酸性粒细胞浸润、肉芽肿形成为主要表现;(3)血管炎期:可累及肺部、神经系统、皮肤、胃肠道、心脏及肾脏等组织或器官。三个时期可单独存在,也可相互重叠出现。本研究报道6例患者均以中年起病,发病平均年龄为52.6岁,男性多见。该6例患者均因神经系统症状首诊,实验室检查均提示外周血嗜酸性粒细胞增高,其中2例患者经治医师在筛查嗜酸性粒细胞增高的原因以及鉴别诊断的过程中,询问病史发现患者还伴有其他脏器受累的表现,从而进一步明确了诊断。另有4例患者后续因哮喘、皮肤病变、水肿等其他症状再次住院后最终确诊,其中例4头颅MRI示颅内占位,曾误诊为胶质瘤,例6胸部CT示肺部厚壁空洞而误诊为肺癌,于我院行病理活检排除恶性肿瘤,结合其他临床症状,最终确诊为EGPA。因此,神经内科医师在临床工作中若遇到神经系统首诊合并嗜酸性粒细胞增多的患者,一定要注意询问并积极筛查是否存在多系统受累的症状和体征,以免造成漏诊、误诊。
EGPA的ANCA阳性率约为30%~47%,以MPO-ANCA阳性为主[2-3]。本组中ANCA阳性率为33.3%,与相关报道[2-3]一致。由于敏感性和特异性不高,ANCA在EGPA早期诊断价值有限。ANCA阳性患者肾脏病变、周围神经病变、肺泡出血、皮肤紫癜的发生率较高,而ANCA阴性患者心脏受累发生率较高。本研究中1例ANCA阳性患者出现肾脏受累,但周围神经病变者ANCA均为阴性,不符合报道的常见特点,可能与样本例数较少有关。
EGPA的组织学特征是坏死性小血管炎、嗜酸性粒细胞浸润以及血管外肉芽肿形成。上述三种病理改变并不总是同时出现。其中血管炎常表现为血管壁纤维素样坏死和弹力纤维的破坏,而肉芽肿的典型表现为嗜酸性坏死性碎片,周围环绕呈栅栏状分布的类上皮细胞和巨细胞。EGPA的病理表现在不同受累的脏器中也有所不同。如皮肤紫癜患者可出现嗜酸性血管炎和无嗜酸性粒细胞浸润的白细胞破坏性血管炎,肺炎和肺部结节活检可见坏死性血管炎和嗜酸性肉芽肿,心脏受累常表现为嗜酸性细胞在心肌和心内膜浸润引起心肌炎、心内膜炎和小血管炎。胃肠道受累常表现为嗜酸性粒细胞浸润、侵袭,有时也可表现为血管炎和嗜酸性肉芽肿。嗜酸性粒细胞浸润很少见于周围神经和肾脏受累。周围神经病变主要表现为神经周围小动脉的坏死性血管炎,肾脏受累时组织学特点是节段增生性或新月体性肾小球肾炎[4-5]。本研究中病理结果与既往报道基本一致,本研究报道的病例中胃肠道受累者病理表现以嗜酸性粒细胞浸润为主,肺部病变及周围神经病理活检则提示血管纤维素样坏死或炎细胞浸润,肾活检提示轻微病变性肾小球病变。值得注意的是,本研究报道的1例脑组织活检提示嗜酸性粒细胞浸润以及血管炎细胞浸润,目前国内尚无相关报道。既往研究[6]指出,血管外肉芽肿形成见于不足1/3的EGPA患者,而本研究6例患者病理结果均未见到肉芽肿形成,考虑可能与病理取材部位以及样本量较小有关。
一项队列研究[6]显示,55.1%的EGPA患者有神经系统受累,其中多以周围神经受累多见,CNS受累者相对少见。多数EGPA患者以呼吸道症状为首发,因神经系统症状首诊的患者则十分少见。
EGPA患者周围神经病变的典型表现为多发性单神经病以及对称或不对称的多发性神经病,脑神经受累相对少见,可同时累及运动和感觉神经纤维,但以感觉受累为主。电生理结果以轴索损伤为主,多累及下肢,仅上肢周围神经受累的情况较为少见[7]。本研究中报道周围神经病变者4例,其中3例为多发性神经病,1例为面神经受累,较为少见。电生理及临床表现提示2例累及双下肢,1例四肢受累,其中3例患者电生理结果提示轴索损伤,1例患者以脱髓鞘病变为主。
EGPA CNS受累者多表现为脑梗死、脑出血、蛛网膜下腔出血,少数为中枢神经脱髓鞘病变、硬脑膜炎、脊髓病变等[8-9]。本研究报道的CNS受累者表现为TIA、颅内炎性病变,目前国内尚无相关报道。这也提示了EGPA患者神经系统症状的多样性,提醒大家在临床工作中要重视病史的询问以及实验室检查异常结果,若患者存在变应性疾病如哮喘、过敏性鼻炎、荨麻疹以及嗜酸性粒细胞增高等情况,要高度怀疑EGPA。
相关专家共识[10]指出,EGPA患者FFS为0分时可使用糖皮质激素控制症状,≥1分时建议糖皮质激素和免疫抑制剂联合治疗。总体治疗方案分为诱导缓解和维持治疗2个阶段。研究[11]表明,糖皮质激素在诱导缓解时既能够直接减少嗜酸性粒细胞,又能够抑制嗜酸性粒细胞炎性反应。环磷酰胺在诱导缓解期能够改善较高FFS评分的EGPA患者的死亡率。糖皮质激素联合免疫抑制剂或单独使用能够使大多数EGPA患者诱导缓解,但糖皮质激素减量的过程中易出现复发。免疫抑制剂(常用硫唑嘌呤、甲氨蝶呤)常用于维持治疗阶段以预防EGPA的复发。但免疫抑制剂维持治疗的有效性仍存在争议。多项大型回顾性研究证实了硫唑嘌呤在维持治疗中的有效性,但CHUSPAN2随机对照研究中结果显示,对于EGPA非重度血管炎患者,硫唑嘌呤的疗效并不优于安慰剂组[12]。美泊利单抗是一种IL-5受体拮抗剂,能够降低外周血嗜酸性粒细胞并减少糖皮质激素的用量,且不良反应少,是EGPA治疗的新选择[13]。利妥昔单抗为抗CD20单克隆抗体,对ANCA阳性EGPA患者的疗效优于ANCA阴性患者。对于难治性、复发性EGPA患者,利妥昔单抗也证实有效并能够减少糖皮质激素用量。
EGPA临床表现多见,可累及多器官组织,因神经系统症状首诊的EGPA患者在临床中并不多见,易造成误诊、漏诊。若发现合并嗜酸性粒细胞增高、哮喘、鼻窦炎等疾病的患者,应考虑此病,积极完善相关检查尽快明确诊断,根据FFS制定治疗方案,以改善预后。

