胰腺癌新辅助治疗后病理评估的问题与挑战
蒋慧 郑建明
海军军医大学第一附属医院病理科,上海 200433
【提要】 新辅助治疗在改善胰腺癌患者预后中的作用越来越受到重视,但由于缺乏高质量的研究证据,在应用指征、方案选择、疗效评估等多个方面仍存在争议。新辅助治疗疗效评估的几个关键结局指标皆是基于病理学的,但病理学取材和报告的不规范及差异性是导致研究结果差异性和不可比性的主要原因。笔者就目前在胰腺癌新辅助治疗病理评估方面存在的问题重点讨论有关新辅助治疗后残留肿瘤组织学评估及切缘评估存在的争议和困难,并阐释病理学评估中这些不确定性和分歧对于临床的重要意义。
胰腺导管腺癌因其极高的病死率被称为“癌中之王”,患者的中位生存期仅为3~6个月,5年生存率低于10%,病死率与发病率几乎相同[1-2]。流行病学数据表明,我国胰腺癌年均新增发病例数超过90 000例,年均死亡病例近80 000例[3]。胰腺癌的高度恶性生物学行为与其起病隐匿、恶性度高、易浸润转移有关。实际上,肿瘤细胞发生起始突变后十多年才被临床发现,这时肿瘤已经出现局部进展,并可能已发生转移[4]。目前,手术切除是延长生存期的唯一机会,但只有15%~20%的患者有手术可切除的机会[5]。然而,即使这部分患者,中位生存期也只有20~22个月[6]。
基于这些考虑以及不可切除的胰腺癌患者中有30%~40%存在局部进展,新辅助治疗(neoadjuvant treatment)引起了越来越多的关注。新辅助治疗引起的肿瘤缩小已被证明可提高肿瘤可切除性和(或)切缘阴性(R0切除)的概率,并可提高患者的无病生存率及总生存率[7-13]。在对新辅助治疗后的胰腺癌手术切除标本进行病理评估时,通常会评估新辅助治疗后肿瘤退缩分级(tumor regression grading,TRG),以评估肿瘤在体状态下对接受的新辅助治疗的敏感性,从而指导新辅助治疗策略并预测患者预后。目前有多种 TRG 评估系统用于胰腺癌[11,14-23],但临床实践中最佳的评估系统仍未形成共识[14-15]。笔者结合所在长海医院胰腺MDT团队多年实践经验,将重点讨论新辅助治疗后胰腺切除标本固有和特定的评估难点,阐释当前使用的TRG评估系统的缺陷以及这些问题的临床意义,建议建立规范化的标本处理、取材指南及病理报告模板以解决上述问题。
一、新辅助治疗后病理学评估的现状及对临床的意义
与直肠癌不同,目前尚未为新辅助治疗后胰腺癌手术切除标本制定规范化的病理学检查及报告的规范化指南,这导致不同研究单位之间病理检查和报告的差异,继而直接影响了对肿瘤退缩和切缘状态等病理学指标的评估,而肿瘤退缩是新辅助治疗有效性的主要结局指标。因此病理学检查及诊断的规范化和标准化对研究数据可靠性和研究结果之间可比性至关重要。
1.大体检查与取材:新辅助治疗后的手术标本通常很复杂,常包括不属于胰腺标准术式切除的其他结构,如结肠、肾上腺或肾脏;肠系膜上静脉或门静脉在10%~50%左右的病例中会进行切除;动脉切除的频率相对较低[24-28]。另外,新辅助治疗引起的肿瘤消退及周围组织变化(炎症、坏死、纤维化和瘢痕形成)可能会导致局部解剖结构的明显改变,特别是对治疗反应良好的病例。当肿瘤的大部分被纤维化成分所取代,存活的肿瘤细胞呈小灶性且随意散在分布时,通过肉眼很难区分肿瘤区域、肿瘤消退的纤维化区域及周围胰腺因为慢性炎症引发的纤维化区域。因此在对标本进行大体观察及切开取材时应尽可能留下详尽的照片信息,这对于在显微镜下进行准确肿瘤定位及评估残留肿瘤大小和范围是非常重要的。
广泛全面的取材对于准确评估含残留肿瘤组织的范围及其与毗邻结构、切缘的关系同样至关重要,特别是对于准确评估是否为完全反应(无存活癌细胞)的病例尤其重要。在直肠癌的TRG评估中欧洲指南建议对完全反应的判定采取逐级诊断方法,首先从肿瘤部位取5个组织块,如未查见肿瘤细胞,则继续对整个肿瘤区域进行取材,并对每个组织块进行3个切面的病理学观察[29-30]。对于直肠癌,肿瘤的描述相对简单,可以通过距肛缘的距离和受累直肠壁范围描述肿瘤的位置及累及范围。胰腺癌则不同,大体检查时胰腺癌标本肿瘤的定位及累及范围很难明确,且新辅助治疗后胰腺癌的分布可能更分散,肿瘤之间可能会存在一定范围的非肿瘤组织(图1A),传统病理小切片很难完整地展示肿瘤的范围及其与相邻结构之间的关系。因此笔者建议使用大组织切片,直接在显微镜下精准测量残余肿瘤组织的大小(图1B),并更好地评估切缘及其与相邻组织之间的关系。
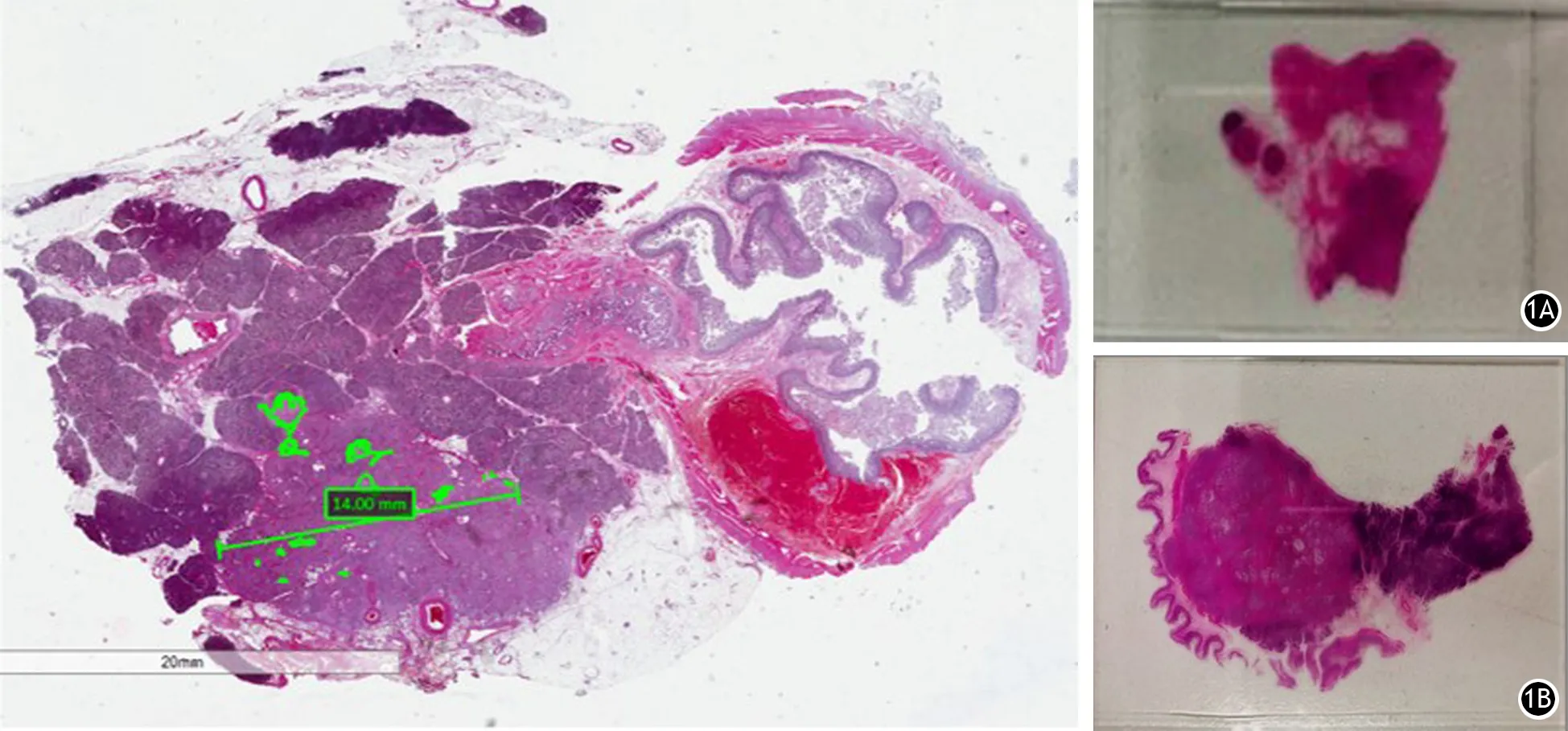
图1 胰腺癌肿瘤细胞的分散分布图。绿色部分为胰腺癌细胞;传统病理小切片(1A)与病理大切片(1B)
2.TRG评估:从病理学高度评估新辅助治疗后胰腺癌手术标本中残留肿瘤细胞量和肿瘤消退程度对患者后续治疗方案的制定和评估有重要的指导价值。目前有多个病理学评估系统可用于评估新辅助治疗后的TRG,包括最早于1992年提出的Evans系统[18]、基于Ryan等[20]提出的美国病理学家协会(College of American Pathologists,CAP)[16]评估系统(又称改良的Ryan 方案)、基于Chatterjee等[17-19]提出的MD安德森癌症中心(MD Anderson Cancer Center,MDACC)评估系统和日本胰腺协会(Japan Pancreas Society,JPS)评估系统[23](表1)。Evans和JPS评估系统专用于胰腺导管腺癌,在日本常用[17-18]。CAP评估系统除用于胰腺导管腺癌,也应用于结肠癌、直肠癌和胆管癌,通常在美国使用[16]。目前我国指南推荐使用CAP评估系统[31]。MDACC与CAP 类似,但采用三分类而不是四分类标准[19,32]。以上4种TRG评估系统只有完全反应(Evans IV、CAP 0、MDACC 0和JPS 4)的评估标准一致,其余肿瘤消退程度的界值和标准都不同,因此很难将Evans、JPS、CAP和MDACC进行等级关联。

表1 国际常用的4种胰腺癌肿瘤退缩分级评估系统
不同评估系统基于的形态学标准也有所不同,包括坏死的存在[25]、受损肿瘤细胞的程度和分布[33-34]、肿瘤纤维化的百分比[25,35]、细胞退变的程度[36-37]和残余肿瘤的大小[38]。总的来说主要基于对2个要点的评估:损毁的肿瘤细胞(通过残留存活肿瘤细胞的数量间接推断)和治疗诱导的间质纤维化。但对损毁肿瘤细胞量的评估需要对原始肿瘤细胞的结构、形态和大小进行估计,新辅助治疗诱导的间质纤维化与胰腺癌相关的促纤维增生性基质及继发于慢性胰腺炎的纤维化类似,因此在对这些标准进行评估时可能不精确并过于主观。
另外胰腺导管腺癌高度分散并呈跳跃式的生长方式使该问题更加复杂,肿瘤常散在分布于广泛增生的间质中,这在肿瘤周边尤为突出(图2)。因此胰腺癌中肿瘤侵袭性前沿非常不明确[39],通常不可能将新辅助治疗诱导的纤维化与致密的纤维性间质区分开,因此很难明确新辅助治疗之前肿瘤的轮廓。基于手术切除标本中肿瘤组织的大小与新辅助治疗之前的影像学上肿瘤大小的比较可以为TRG的评估提供另一种方法,但是后者的信息通常无法提供给病理学家,而且影像学上评估往往会低估肿瘤周围散在分布的肿瘤细胞[27,40]。
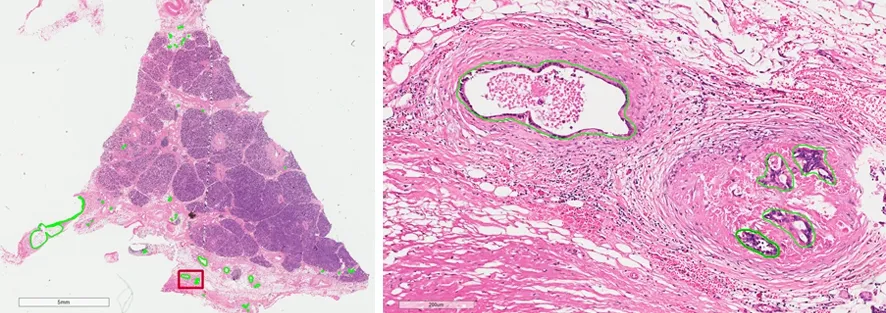
图2 胰腺导管腺癌细胞散在分布并呈跳跃式生长,在肿瘤周边更突出。绿线标注的为癌细胞,右图为放大的癌细胞
肿瘤完全退缩,接近完全退缩,部分退缩及无退缩是新辅助治疗的重要评价指标,其组织学评估主要在于建立可靠的完全退缩的诊断标准及可重复的不同退缩程度的评估,因此广泛全面的组织取样至关重要。但是,大多数研究缺乏有关取材范围的信息。少数已发表的数据表明研究内部和研究之间存在重大差异。一项基于胰腺和周围组织完全包埋的研究报告仅2.5%的患者出现肿瘤完全退缩[41]。而其他没有进行广泛取样的研究结果提示在<10%到最高可达33%的患者中出现肿瘤完全退缩[24-26,36-38,42-45]。由于TRG评估的主观性和病理学检查缺乏标准化,因此尚不清楚肿瘤退缩率的差异是否真正反应了各种治疗方案的疗效。
另外特别值得关注的是需要对主要血管(特别是肠系膜上动脉,其周围外周神经丰富,而胰腺癌通常可通过外周神经跳跃式生长)及其周围肿瘤退缩的评估。由于动脉切除不是常规进行,因此通常从邻近软组织边缘处是否存在残留癌细胞来推断累及动脉癌组织的退缩情况。但是考虑到胰腺癌本身跳跃式分布的生长模式及肿瘤分散斑片状退缩的方式,仅从动脉周围没有癌细胞并不能得出有关治疗对累及动脉壁肿瘤的疗效或做出治疗前动脉受累情况的预判。
一个理想的 TRG评估系统应该提供精确和定量的组织学标准而不应依赖于对未知因素如手术前对肿瘤大小、细胞结构或形态的推断,同时应该在回顾性和前瞻性研究中得到证实,以预测患者手术后的生存率。日常临床工作中可应用的评估标准应该是快速、简单和实用的,并可显示出良好的不同观察者之间的一致性。遗憾的是,广泛推荐使用的TRG评估系统没有一个被证明是理想的。
3.切缘状态的评估:未经治疗的胰腺癌手术切除标本切缘阳性(R1)的微观最小间距一直以来存有争议[46],采用适用于直肠癌的1 mm间距是否足够仍存在不确定性[39,47-49]。而且因为胰腺癌的生长方式本身就是跳跃式的,所以经过治疗后肿瘤细胞的分布更加分散,残余肿瘤细胞之间的距离也相应增加。因此,最小间距>1 mm并不能保证切缘之外没有残留肿瘤细胞,这可能会高估了完全切除率,也可以解释为什么一些研究ypR1切除率较低而局部复发率会很高[27,50]。基于以上考虑笔者认为需谨慎使用完全切除率(ypR0)作为新辅助治疗方案有效性的结局指标,并建议在日常的规范化病理报告中,当肿瘤距切缘的距离在5 mm以内时,尽量在显微镜下精准测量距离,保留准确完善的病理学参数,以方便后续的各项临床研究统计分析。
4.T分期的评估:新辅助治疗后肿瘤的大小和分期也是评估疗效的关键指标。但许多研究并未报告基于影像学[17,34,36-37,51-52]和(或)病理学[42-43,53]的这些指标,因此无法比较新辅助治疗完成之前和之后的差异。此外,基于影像学检查结果的传统评价标准即实体肿瘤反应评估标准(Response Evaluation Criteria in Solid Tumors,RECIST)尚未完全统一,因此可能无法准确反映肿瘤对治疗的反应[27],同时关于病理取材的规范也未得到统一,传统的病理小切片很难在一张切片上展示肿瘤的最大径,带来新辅助治疗后的胰腺癌大小的测量并不精准,从而导致T分期的不精准。因此笔者强烈推荐大组织病理取材,这样可以使肿瘤及其周围软组织包含在一张切片上,从而在显微镜下精准地测量肿瘤的大小,更好地去评估T分期。
有研究[35,42,54-55]提示新辅助治疗没有达到完全缓解的患者,肿瘤不会出现明显缩小。这可通过肿瘤退缩的随机性分布来解释:尽管肿瘤细胞广泛死亡,肿瘤仍可能存在于胰腺外区域并跨越很长的距离,即达到ypT3和较大的总体肿瘤大小。这也可以解释为什么残余肿瘤细胞少于50%的患者,也可能会出现胰腺切缘阳性[25]。
总的来说在相当大比例的患者中,好的治疗效果主要表现为肿瘤负荷的减少,而不是肿瘤的缩小或T分期等级的降低。因此关于新辅助治疗后是像未经治疗的胰腺癌标本那样通过肿瘤的大小进行T分期,还是基于肿瘤的负荷进行分期,这有待于对基于全面取材基础上病理学参数的统计分析得出相应答案。
5.肿瘤起源的不确定性:在胰十二指肠切除标本中,关于胰头癌、壶腹部癌或胆总管癌的鉴别一直是难点。有研究提示高达23%的壶腹部或远端胆总管癌被误诊为胰腺导管腺癌[56]。鉴定肿瘤起源最重要的是肿瘤中心的定位及其与十二指肠、壶腹部和胆总管的关系,而在新辅助治疗之后,这些特征可能会由于肿瘤消退而丢失,尤其是在具有良好治疗反应的情况下。新辅助治疗的胰头部癌大多被报告为胰腺导管腺癌。这样可能掩盖了新辅助治疗研究的结果,因为不同起源的癌在对治疗的反应和预后上都有所不同。
二、问题与挑战
有关胰腺癌新辅助治疗病理评估除了上述提到的,仍有许多问题尚未回答。胰腺导管腺癌的不同组织学亚型对新辅助治疗的反应是否有影响?有文献报道胰腺导管腺癌存在两种组织学亚型——胰胆管型和肠型[57],其预后不同[58-60],可能在化疗方案的选择及肝转移灶外科处理原则上也不同[61-62]。另外胰腺导管腺癌还存在透明细胞、泡沫细胞等细胞学亚型,是否也对新辅助治疗的反应有所不同,目前尚无相应的研究。
新辅助治疗对淋巴结转移灶是否同样有效?在胃肠道和乳腺癌中,原发灶和淋巴结转移灶均可见相似的肿瘤退缩改变。尽管在胰腺癌新辅助治疗后淋巴结转移率通常较低,但尚未有研究系统地比较原发灶和转移性灶对治疗反应的差异。目前在其他肿瘤已建议对淋巴结转移灶进行肿瘤退缩的病理学评估,并有一定的预后提示意义,但在胰腺癌中尚未提出。关于新辅助治疗后胰腺标本淋巴结检出量也无相应指南。
另外新辅助治疗对侵犯淋巴管、血管及外周神经肿瘤的影响也知之甚少。在胃癌中,累及淋巴管的肿瘤很少会有明显反应,这表明淋巴管中化疗药物的浓度可能不足以杀死肿瘤细胞。胰腺癌中尚无此类相关数据,现有的关于外周神经侵犯的观察结果也是相互矛盾的[25-26,63-64]。
残留肿瘤组织是肿瘤进展的主要原因,并最终导致患者死亡。是否可尝试进一步评估其生存能力、增殖能力和化学敏感性,从而筛选出预测性分子标记并预测对新辅助治疗的反应及患者的生存?乳腺癌中,残留肿瘤Ki67的水平可预测预后[65-66]。这是否也适用于胰腺癌,仍有待进一步观察。
三、结语
综上所述,新辅助治疗后胰腺癌切除标本的病理报告困难重重。当前缺乏用于大体检查,组织取材和显微镜下病理评估的共识,关于肿瘤消退的等级和切缘评估也尚无共识。新辅助治疗通常是临床研究的一部分,病理评估标准化的缺乏可能会使与治疗相关的患者预后评估产生偏差,因此,迫切需要关于新辅助治疗后胰腺手术标本病理检查及报告的国际共识。在此期间,仔细及详尽的宏观和微观评估对于获得可靠且可比性的数据至关重要。
利益冲突所有作者均声明不存在利益冲突

