围术期应用胰岛素泵病人血糖波动的影响因素
陈晓宇,黄洁微,周佩如,周 燕,刘雪彦,李艳萍
1.暨南大学第一临床医学院,广东 510632;2.暨南大学附属第一医院;3.暨南大学护理学院
围术期是指从确定手术治疗时起,直到与这次手术有关的治疗基本结束为止,时间为术前5~7 d 至术后7~12 d[1]。应用胰岛素泵的高血糖病人在围术期易出现高血糖、低血糖交替的情况,研究显示,围术期病人血糖波动幅度较大[2⁃3]。既往研究表明,围术期需多项治疗,可能影响病人血糖水平,如手术应激[1]、药物治疗[4]和营养支持[5]等因素;另外,病人血糖水平也与病人自身情况有关,如性别、糖尿病病程等因素,可能导致病人血糖波动异常,从而增加病人感染风险和术后并发症发生率,延长病人住院时间,甚至增加病人住院期间死亡率[6⁃7]。因此,为减少围术期病人并发症的发生风险,稳定病人血糖波动,本研究对围术期应用胰岛素泵病人血糖波动的影响因素进行调查。
1 对象与方法
1.1 对象 采用方便抽样法,选取2019 年3 月—2019年12 月于暨南大学附属第一医院行择期手术并应用胰岛素泵治疗的135 例病人为研究对象,其中19 例病人因治疗需要进行了2 次及以上同类型手术,最终本研究共收集167 例次手术资料。纳入标准:①年龄≥18 岁;②符合高血糖诊断标准的病人[8];③围术期应用胰岛素泵治疗的病人;④行择期手术的病人;⑤已知情同意,并签署胰岛素泵治疗知情同意书的病人。排除标准:①沟通能力较弱,不能配合研究者完成调查表填写的病人;②合并糖尿病酮症酸中毒、高血糖高渗综合征及糖尿病乳酸酸中毒等并发症的病人;③合并妊娠、胰腺炎、肾上腺肿瘤等疾病的病人。剔除标准:①因病人意愿或病情改变,需停用胰岛素泵,更改其他降糖方案者;②围术期死亡者。
1.2 干预方法 纳入研究的病人均进入我院自主研制的“围术期高血糖病人胰岛素泵应用管理路径”[9],该路径以时间⁃项目为框架,主要分为3 个阶段和6 个环节,3 个阶段指手术前、手术中、手术后;6 个环节是指胰岛素泵治疗当天、胰岛素泵治疗第1 天至术前1 d、胰岛素泵治疗手术当天、胰岛素泵治疗术后第1 天、胰岛素泵治疗术后第2 天至撤泵前1 d、胰岛素泵治疗撤泵当天。管理路径执行人员糖尿病专科医生、糖尿病专科管泵护士、非糖尿病专科医生、非糖尿病专科责任护士等根据时间点对病人进行相关管理,内容分为诊疗工作和护理工作,诊疗工作包括评估病人血糖情况、制定胰岛素泵治疗方案、开具高血糖相关检验项目医嘱等;护理工作包括安装胰岛素泵、对病人进行健康教育、每日巡视胰岛素泵、泵入三餐前胰岛素、撤除胰岛素泵等。
1.3 观察指标 采用自制的一般情况调查表和血糖波动相关因素调查表对病人资料进行收集。病人一般情况调查表主要内容包括:①基本情况,如性别、身高、体重等;②糖尿病相关资料,如糖尿病病程、上泵前空腹血糖、餐后2 h 血糖等;③实验室检查结果,如胆固醇、三酰甘油等;④手术情况,如手术类型、麻醉方式等。血糖波动相关因素调查表以手术因素、饮食因素、运动因素、药物因素、疼痛因素为理论框架,通过检索文献、临床调研、小组讨论等形式反复修改4 次后拟定终稿。本研究中血糖波动评价指标及正常参考值范围[10]:①血糖水平的标准差(SDBG)反映病人三餐前血糖值、三餐后血糖值、睡前血糖值及凌晨03:00 血糖值偏离平均血糖值幅度,正常参考值<2.0 mmol/L;②餐后血糖波动幅度(PPGE)反映病人餐后血糖波动幅度,正常参考值<2.2 mmol/L;③最大血糖波动幅度(LAGE)反映病人日内最大血糖波动幅度,正常参考值<4.4 mmol/L。
1.4 资料收集方法 向符合纳入标准的病人解释本研究的目的、内容,经病人同意后对其血糖波动相关资料进行收集。在纳入病人的当日完成基本情况的填写,如性别、年龄、入院诊断、上泵前空腹血糖等信息。自次日起,研究者每日上午于病人床旁采集前1 d 相关信息,包括病人手术情况、应用胰岛素泵情况、血糖、体温、疼痛评分结果、应用糖皮质激素药物剂量、饮食方式、饮食类型、饮食量、下床运动时间、应用胰岛素剂量等。饮食量(病人每日饮食量与平日进食量相比较)、饮食类型及饮食方式均以研究期间病人的主要饮食情况为准。病人下床活动主要指散步、慢走等,累计病人1 d 运动时间。填写完毕后需立即进行检查,如有漏项及时补填,检查后将符合要求的病人资料装订保存;若调查表缺失项大于20%,则剔除。
1.5 统计学方法 采用SPSS 19.0 软件对数据进行统计分析,定性资料采用频数、百分比等描述;统计分析采用Spearman 相关分析、Wilcoxon 秩和检验或Kruskal⁃WallisH检验;单因素分析结果中有统计学意义的变量进行多元线性回归分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 围术期应用胰岛素泵治疗病人的一般资料(见表1)
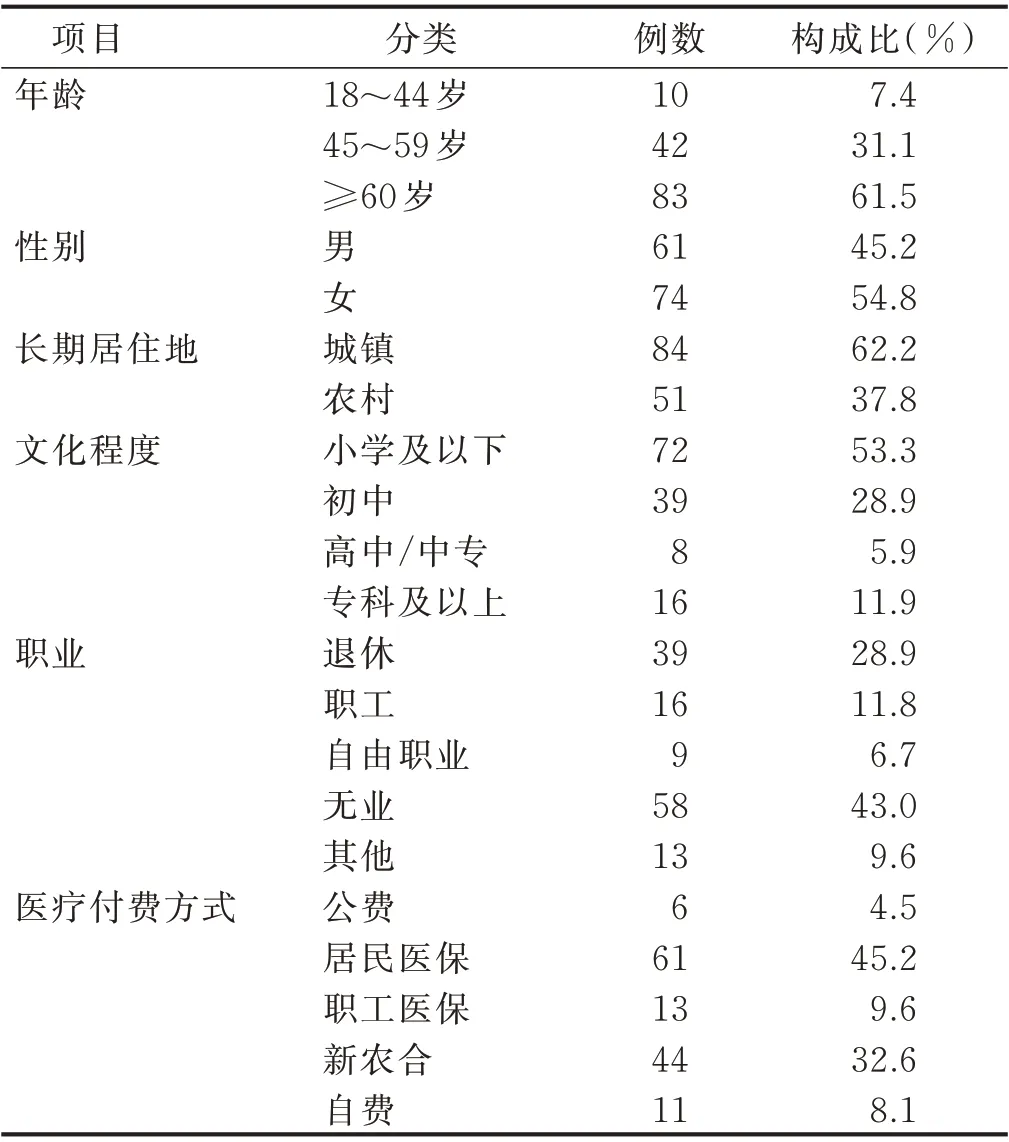
表1 围术期应用胰岛素泵治疗病人一般资料(n=135)
2.2 围术期应用胰岛素泵病人血糖波动影响因素的单因素分析(见表2)
表2 围术期应用胰岛素泵病人血糖波动影响因素的单因素分析(n=167,±s) 单位:mmol/L
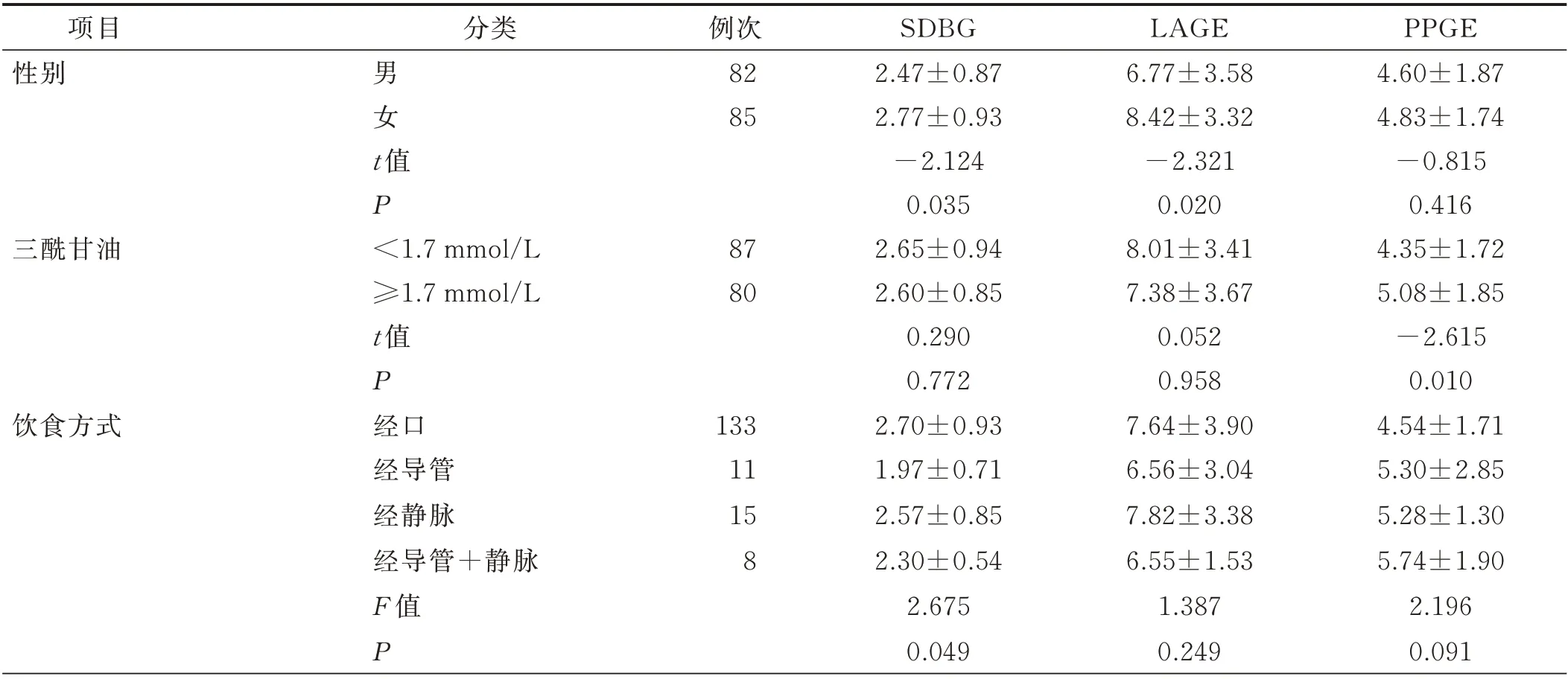
表2 围术期应用胰岛素泵病人血糖波动影响因素的单因素分析(n=167,±s) 单位:mmol/L
项目 分类 例次 SDBG LAGE PPGE性别男女82 85三酰甘油87 80饮食方式t 值P<1.7 mmol/L≥1.7 mmol/L t 值P经口经导管经静脉经导管+静脉F 值P 133 11 15 8 2.47±0.87 2.77±0.93−2.124 0.035 2.65±0.94 2.60±0.85 0.290 0.772 2.70±0.93 1.97±0.71 2.57±0.85 2.30±0.54 2.675 0.049 6.77±3.58 8.42±3.32−2.321 0.020 8.01±3.41 7.38±3.67 0.052 0.958 7.64±3.90 6.56±3.04 7.82±3.38 6.55±1.53 1.387 0.249 4.60±1.87 4.83±1.74−0.815 0.416 4.35±1.72 5.08±1.85−2.615 0.010 4.54±1.71 5.30±2.85 5.28±1.30 5.74±1.90 2.196 0.091

(续表)
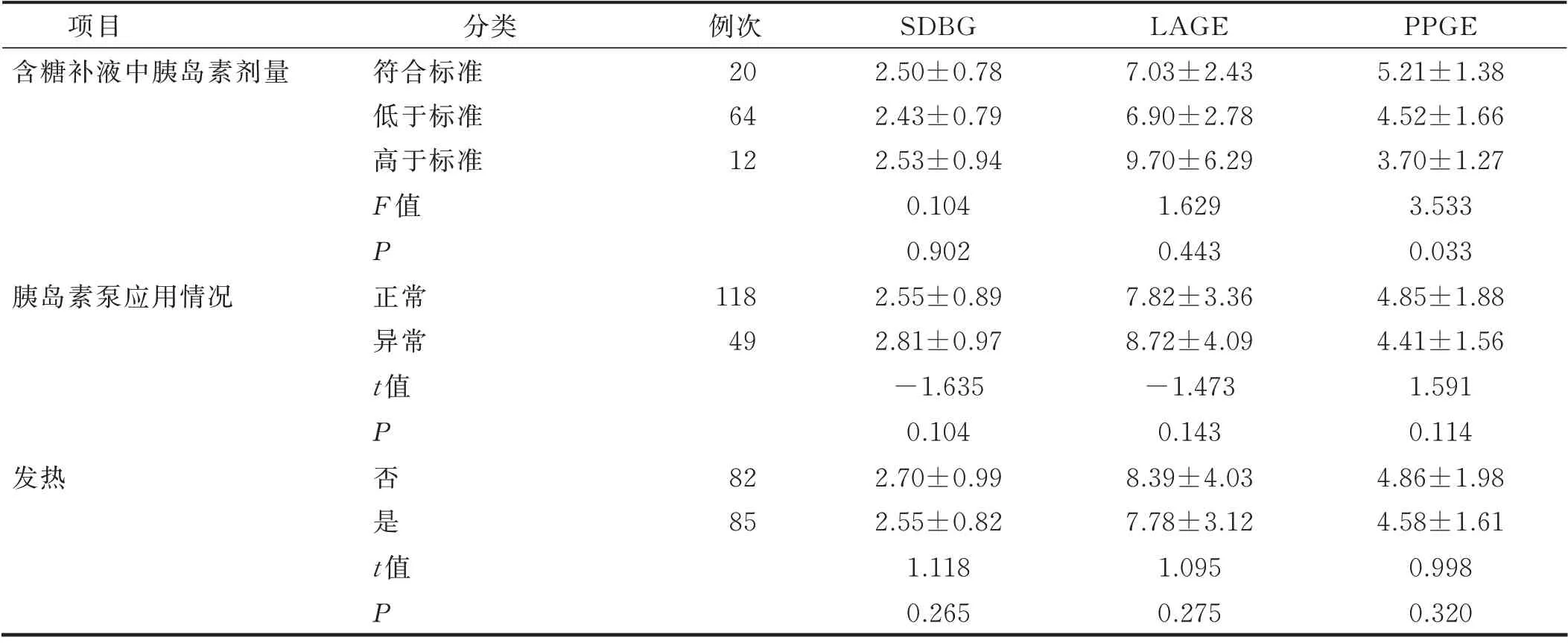
(续表)
2.3 围术期应用胰岛素泵病人血糖波动影响因素的相关性分析 围术期应用胰岛素泵病人糖尿病病程、体质指数(BMI)、高密度脂蛋白、低密度脂蛋白与病人SDBG 相关(r值分别为0.184,−0.293,0.193,−0.253,均P<0.05);手术持续时间与病人PPGE 相关(r=0.183,P<0.05);BMI、低密度脂蛋白与病人LAGE相关(r值分别为−0.202,−0.191,均P<0.05)。
2.4 围术期应用胰岛素泵病人血糖波动影响因素的多因素分析(见表3~表5)

表3 围术期应用胰岛素泵病人SDBG 影响因素的多元线性回归分析结果

表4 围术期应用胰岛素泵病人PPGE 影响因素的多元线性回归分析结果

表5 围术期应用胰岛素泵病人LAGE 影响因素的多元线性回归分析结果
3 讨论
3.1 病人一般资料对血糖波动的影响
3.1.1 性别 本研究结果显示,女性病人的血糖波动幅度(SDBG、LAGE)大于男性病人,与方福生等[11]研究结果一致,其原因可能与老年女性雌激素分泌较少、胰岛素抵抗程度增大有关,促使血糖升高,增大血糖波动,为绝经后女性补充雌激素可有效改善胰岛素抵抗现象[12]。
3.1.2 糖尿病病程 本研究结果显示,糖尿病病程与血糖波动(SDBG)有关,与周建华等[13]研究结果一致。一方面,可能是由于随着年龄的增长,糖尿病病程的延长,病人的胰岛细胞功能不断减弱,常伴有糖尿病慢性并发症,增加病人糖代谢紊乱程度,减弱了自身调控血糖的能力等因素,导致病人的血糖波动加剧[14];另一方面,随着糖尿病病人病程的增加,血糖达标率逐渐下降[15],病人应用胰岛素泵治疗前血糖水平较糖尿病病程短的病人高,在降糖治疗中易出现较大血糖波动。
3.1.3 BMI 本研究结果显示,BMI 与病人血糖波动(SDBG)有关,与王平等[16⁃17]研究结果一致,但导致该结果的原因不同。王平等[16]认为血糖波动的差异与消瘦和超重病人倾向于选用不同的降糖药物有关,消瘦病人选用胰岛素治疗,超重病人多选用口服降糖药,而胰岛素降糖效果较口服降糖药强,因此导致血糖波动幅度更大。本研究病人均使用胰岛素治疗,已排除不同降糖药物对病人血糖波动的影响,消瘦病人血糖波动幅度大的原因可能与BMI 较低的病人自身胰岛功能减弱有关[18],2 型糖尿病的发病与肥胖密切相关,消瘦的2 型糖尿病病人常常因胰岛功能更差,导致胰岛素分泌不足、体重下降;病人的自身调控血糖能力减弱,因此,BMI 较低的病人在使用胰岛素时出现的血糖波动幅度反而大于超重病人。
3.2 血脂水平对血糖波动的影响 本研究结果显示,病人低密度脂蛋白、高密度血蛋白、三酰甘油与血糖波动(SDBG、LAGE)密切相关,与Huang 等[19]研究结果相似。糖尿病病人血糖紊乱的同时常导致血脂异常,而血脂异常会加重血糖紊乱,二者相互影响[20]。
3.3 手术因素对血糖波动的影响
3.3.1 手术开始时间 本研究结果显示,08:00~12:00进行手术的病人血糖波动(SDBG、PPGE、LAGE)幅度较大,与李雪一等[21]研究结果相似。可能原因为:①与糖尿病病人血糖波动规律有关。有研究报道,糖尿病病人日内血糖峰值出现于08:00~09:00,日内血糖谷值出现于11:00~12:00[22],因此在该时间段进行手术可能导致较大的血糖波动。②与该时间段内手术持续时间较长有关。本研究中08:00~12:00 进行手术的病人其手术持续时间长于其他时间段病人手术持续时间,手术持续时间越长,其血糖波动越大[23]。③08:00~12:00 进行手术的病人病情普遍较危重,手术更复杂,其手术类型多为癌组织或肿物切除手术,导致病人术后应激反应较大,也可增加血糖波动幅度。
3.3.2 手术类型 本研究结果显示,胃肠道手术、骨科手术等病人血糖波动幅度较大,其原因可能是胃肠道手术常规禁食、禁饮时间较长,而较长时间的禁食可导致胰岛素抵抗,恢复进食后血糖剧烈升高。部分病人在禁食期间需进行肠外营养,而营养液中的葡萄糖和能量直接进入病人血液易导致血糖迅速升高,出现较大的血糖波动[5];另外,病人术后由肠外营养过渡到肠内营养时也会导致血糖波动幅度的增加[24]。骨科手术病人血糖波动较大的原因较多:①病人术后中等及以上疼痛发生率较其他手术高,易加剧病人术后应激程度,导致病人血糖波动增大;②术后常使用糖皮质激素,可促进糖异生和胰岛素抵抗,从而使血糖升高,导致术后血糖波动;③本研究中行骨科手术的老年女性病人占比较大,也可能导致结果中血糖波动幅度大。
3.3.3 麻醉方式 不同麻醉方式均会抑制病人的胰岛功能,导致术后血糖升高[25]。本研究结果显示,应用全身麻醉的病人血糖波动(PPGE)幅度大于其他麻醉方式的病人,局部麻醉对病人血糖波动的影响最小。叶文成等[26]通过对比全身麻醉病人和蛛网膜下腔阻滞麻醉的病人血糖情况发现,全身麻醉病人术后血糖相对不稳定,波动较大,与本研究结果相似。全身麻醉主要刺激大脑皮层或边缘系统的传导,麻醉深度控制不平衡,导致交感神经兴奋,血糖升高[26]。全身麻醉对胰岛细胞功能的抑制程度较强,而局部麻醉对胰岛细胞功能的抑制程度较弱。
3.4 含糖补液中胰岛素剂量 通常高血糖病人输注含糖补液需加入符合标准剂量的胰岛素[27],从而抑制病人输注葡萄糖后血糖上升。本研究结果显示,大部分病人使用的含糖补液中胰岛素剂量低于标准,原因可能与医护人员担心病人静脉输注胰岛素易导致低血糖有关。含糖补液中胰岛素剂量高于配比标准的病人血糖波动(PPGE)幅度明显小于其他病人。围术期病人处于多种应激中,对胰岛素的抵抗程度增加,标准剂量的胰岛素难以控制围术期病人高血糖,从而出现血糖波动幅度增加;而在含糖补液中加入高于标准剂量的胰岛素可稳定病人血糖,减少血糖波动幅度。
3.5 其他因素对血糖波动的影响 饮食和运动仅在单因素分析时对病人血糖波动有影响。本研究结果显示,经口进食的病人和经导管进食+静脉营养病人血糖波动幅度大于其他方式进食的病人。其原因可能与经口进食病人在进食过程中主观性大,不容易控制进食量有关;另外,围术期病人处于特殊时期,容易陷入过量营养的误区,更易饮食过量,造成较大血糖波动。经导管进食+静脉营养的病人通常病情较重,糖代谢紊乱程度较大,自身调控血糖能力较弱,尽管通过胰岛素泵帮助调控血糖,仍处于较大的血糖波动状态。下床运动时间≥30 min 的病人血糖波动(SDBG)幅度较小,原因可能与病人在餐后运动能有效降低进餐后导致的高血糖有关。本研究中病人接受了运动指导,常于餐后1 h 左右进行运动。研究表明,完成超过30 min的有氧运动病人就能有效降低血糖水平[28]。病人下床运动时间<30 min 的降糖效果弱于下床运动时间≥30 min 的病人,无法抵消进食对血糖的影响,导致血糖波动幅度增大。能下床运动的病人若不进行有效运动则血糖波动幅度较大。本研究中发热不是病人血糖波动的相关因素,与其他研究结果[29]不一致,可能是由于本研究中发热病人以低热为主,且经医护人员发现后迅速采取措施,使体温降至正常,发热持续时间短,减弱了发热对病人血糖波动的影响。
4 小结
较大的血糖波动会增加围术期病人并发症的发生率,通过控制血糖波动可以促进病人健康,减少医疗负担。本研究显示影响围术期病人血糖波动的相关因素较多,其中BMI、血脂水平、含糖补液中胰岛素剂量、饮食、运动等为可干预因素,未来可设计实验性研究进行深入研究,以验证其干预效果,提供有效的干预措施,减小围术期病人血糖波动幅度。但本研究为描述性研究,仅调查1 所医院内病人,验证的相关因素可能存在一定的局限性,建议未来进行多中心、大样本的研究。

