改良体位及自制约束带在神经外科术中的应用*
胡桃梅,华 薇,荣 辉
(南京大学医学院附属鼓楼医院麻醉手术科,南京 210008)
不合理的体位会影响手术视野的暴露,而科学摆放患者体位除了能顺利暴露手术视野外,还能在一定程度上避免手术过程中的压力性损伤,并有效拓展手术通道,提高手术效率[1-2]。侧卧位属于神经外科手术常见体位之一,在微血管减压术、颅内肿瘤切除术与颅内血肿清除术等术式中较为常见。神经外科侧卧位在应用时会引导患者将肩膀向足端伸拉,这一体位应用时还可允许患者肩膀前倾,以充分暴露手术视野[3]。但目前各类医疗机构对侧卧位的具体摆放方式缺少统一标准,且神经外科侧卧位手术复杂性较高、手术时间较长,患者身体与床面接触面积较小,导致术后患者出现术侧上肢并发症,影响预后[4-5]。因此,给予神经外科侧卧位手术患者有效干预显得尤其重要。为探究术侧前臂环抱于胸前结合自制上臂约束带对神经外科侧卧位手术患者的效果,本研究将该干预模式应用于神经外科侧卧位手术患者中并对比常规手术约束法效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年7月至2019年7月本院收治的130例神经外科侧卧位手术患者为研究对象,分为观察组和对照组,每组各65例。纳入标准:(1)神经外科侧卧位手术患者;(2)手术部位在头颈部,需要牵拉肩部,以有效暴露手术切口;(3)年龄在18周岁及以上;(4)上臂皮肤完整;(5)手术过程中麻醉平稳,不存在意外清醒、躁动等情况;(6)均自愿参与本研究,并签署知情同意书。排除标准:(1)需要约束部位存在皮肤破损;(2)术中出现严重并发症,如颅内血肿等;(3)麻醉过后意识恢复情况不佳;(4)术后24 h内出院,或死亡。观察组男35例,女20例;年龄20~70岁,平均(45.88±6.73)岁;手术时间2~10 h,平均(6.94±1.33)h;手术方式:微血管减压术23例,颅内肿瘤切除术20例,颅内血肿清除术22例;手术体位:左侧卧位37例,右侧卧位28例。对照组男36例,女29例;年龄20~70岁,平均(45.47±6.58)岁;手术时间2~14 h,平均(6.65±1.27)h;手术方式:微血管减压术21例,颅内肿瘤切除术23例,颅内血肿清除术21例;手术体位:左侧卧位35例,右侧卧位30例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准通过。
1.2 方法
1.2.1护理方式
两组均常规给予手术室干预措施,主要为健侧下肢建立外周静脉留置针、全身麻醉后配合麻醉医生留置经中央静脉置入中心静脉导管(CICC)和导尿管等;同时在术前、术中、术后等阶段给予相应干预措施,如(1)加强心理干预,向患者介绍不良情绪的危害性、手术目的与流程等,缓解其不良心理;(2)密切监测生命体征,观察其意识、瞳孔变化情况,记录术中出入量,确保置入管道畅通;(3)做好呼吸道清洁,确保呼吸道通畅。
对照组给予常规手术约束法,医护人员准备好相关物品,并进行体位摆放。其中物品包括体位枕与约束带,体位枕有腋下枕(60 cm×90 cm×7 cm)、腿枕(75 cm×20 cm×17 cm)、手托、棉垫等,每种准备2~3个;准备两个约束带(180 cm×16 cm),距离约束带两端25 cm处各缝上两根60 cm细带,距离约束带一端60 cm处缝上2个上宽下窄的保护套(宽32 cm,窄16 cm),并准备1条肩部约束带(长260 cm,中间宽12 cm,两边宽4 cm)。体位摆放步骤:(1)腋下枕放置时距离床头一臂距离,大约15 cm,患者背部与床边齐平;(2)患者受压侧上肢使用手托进行支撑;(3)医护人员按照患者实际情况摆放好腿枕,其中针对体型较胖的患者,医护人员尽可能将其下腿伸直,使上腿弯曲并骑跨于腿枕上;针对体型较瘦的患者,医护人员尽可能使其下腿弯曲,上腿伸直至腿枕上;(4)腰背部上床卡,耻骨联合上床卡,维持患者躯干稳定,对患者髋部与膝部适当进行约束,引导患者将腿通过约束带保护套内,确保膝关节在保护套内,约束带两头固定在床沿两侧,以免在术中移动病床而导致患者肢体下滑;(5)在肩部约束带中间铺好两块棉垫,使其垫置于患者两肩,约束带的两头斜拉向后并分别固定在床沿两侧。
观察组给予术侧前臂环抱于胸前结合自制上臂约束带,上臂约束带的组成部分有肩套、肩套绑带、前臂护套及前臂绑带;肩套和前臂护套属于一体式,并在腋下、肘上和前部等部位分别缝上1条宽5 cm的长带,以便对患者上臂进行全包裹;肩套则选择相对专业的运动护肩,与人体大致轮廓相同;除了绷带之外,约束带则选择莱卡布料、OK布料等,其厚度约为3 cm,并在约束带上打孔,以在使用时能够散热;约束带在紧贴患者皮肤一侧附上1层吸汗材料;肩套接上1对拉往患者足部的肩套绑带(130 cm×5 cm),前臂护套接上1对前臂绑带(60 cm×5 cm);每个绑带后段均有粘贴。见图1。在应用过程中,将患者术侧上肢的上臂放置于患者躯体之上,协助患者实施前臂弯曲,并自然环抱于垫置在其胸前的软枕;使用自制上臂约束带交叉约束好患者的上肢、前胸与后背,约束带对患者上肢上臂的1/3处及以下部位实施覆盖式约束,其中约束带的两条约束在交叉后,仅对患者的前后体位枕进行约束,另外两条约束在交叉后,跨过患者的上臂2/3处。对患者的躯干与上肢分别进行约束,并在使用自制上臂约束带限制患者上臂时,松紧程度以可插入1只手掌为最佳,之后可将游离前臂自然放置于软枕上。

图1 神经外科侧卧位上臂约束带实物图
1.2.2观察指标
(1)N9波异常率:使用美国Nicoli公司En_deavor_CR16通道监护仪监测患者的N9波异常情况。在仪器使用过程中,均采用针状电极,记录电极参考头部标准的10_20系统置于颈椎C3、C4位置,参考电极置于机体前额Fz点,锁骨上Erb点放置近端参考点,各个导联电极阻抗小于5 kΩ,刺激电极放置于腕横纹中点的2 cm位置,两个电极之间距离为2 cm;该仪器的刺激方式为恒流方波刺激,刺激强度为25 mA,脉宽为0.2 ms,频率为2 Hz,并叠加至200次,每次记录时重复刺激2次,若重复性较差则去掉重新刺激记录;在患者体位摆放合理后立刻进行刺激并记录其N9波,测量出波幅与潜伏期,以此作为基线,每间隔60 min测量N9波1次,并与基线作对比,按照10/50原则,即N9波的波幅降低50%或潜伏期延长10%及以上视为N9波异常[6]。(2)体位摆放时间和体位移动:记录好术中患者取侧卧位的开始、结束时间,得出体位摆放时间。在进行肢体约束时,记录患者肢体放置位置,在解除约束前,再次记录其肢体放置位置,测量出两个位置之间的距离,即为肢体移动距离。(3)并发症发生率:并发症包含肢体麻木、酸痛与肿胀,记录患者术后出现上述并发症的情况,并计算出总并发症发生率。
1.3 统计学处理
2 结 果
2.1 两组N9波异常率比较
与对照组比较,观察组N9波异常率更低(12.31%vs.0),差异有统计学意义(χ2=6.527,P=0.011)。
2.2 两组体位摆放时间和体位移动比较
与对照组比较,观察组体位摆放时间更少、体位移动更短,差异有统计学意义(P<0.05),见表1。
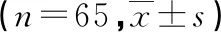
表1 两组体位摆放时间和体位移动比较
2.3 两组并发症发生率比较
与对照组比较,观察组总并发症发生率更低,差异有统计学意义(χ2=6.872,P=0.009),见表2。

表2 两组并发症发生率比较[n=65,n(%)]
3 讨 论
神经外科主治外伤造成的脑部、脊髓及周围神经系统疾病,此类疾病通常需要手术治疗[7]。患者的后顶枕部、后颅窝、后颅底及枕颈交界区等部位的手术通常需要摆放好神经外科侧卧位,而该术式需要患者充分暴露手术视野,以便手术能够顺利进行,但对于颈部较短、体型肥胖的患者来说,该术式并不能很好地暴露手术视野,因而需要加强约束带的使用,以便此类患者的手术视野能够充分暴露[8-9]。由于神经外科侧卧位手术稳定性较差,患者与病床接触面积较小,再加上手术时间过长,极易导致患者出现肢体损伤,从而影响手术效果[10-11]。在手术室干预中,侧卧位摆放一直颇受医护人员的关注,部分医疗机构探索并改良的侧卧位肢体摆放在临床应用中取得一定成效,但尚未形成统一标准,因此,神经外科侧卧位的应用效果差异较大[12]。术侧前臂环抱于胸前可使术侧上肢处于躯体功能位,有效避免了术侧臂丛神经的牵拉与压迫,从而避免了患者肢体功能受损,改善了预后[13]。
本研究观察组N9波异常率低于对照组,说明术侧前臂环抱于胸前结合自制上臂约束带可明显降低神经外科侧卧位手术患者的N9波异常率,主要原因为患者术侧前臂环抱于其胸前,使其处于机体功能位,并采用自制上臂约束带固定好患者上肢,该体位既能够让患者前臂游离并处于功能位,又能够有效避免传统四头约束带对术侧前臂的压迫与牵拉,尽可能避免牵拉术侧上臂,从而确保术侧神经臂丛不受损伤[14]。本研究观察组体位摆放时间少于对照组,体位移动短于对照组,表明术侧前臂环抱于胸前结合自制上臂约束带可缩短术中患者体位摆放时间,并有效避免术中体位移动,主要原因为传统四头约束带的使用步骤较为繁杂,导致术中体位摆放时间相对较长,而约束带的使用也极有可能会对患者的肩部造成牵拉,除了舒适度较低,还存在患者术中移动的可能。而通过术侧前臂环抱于胸前结合自制上臂约束带,对患者躯干进行一定约束后,再对其上臂进行稳固约束,增加了约束稳定性,且步骤较简便[15]。本研究观察组并发症发生率低于对照组,可见术侧前臂环抱于胸前结合自制上臂约束带可有效减少术后并发症的发生,主要原因为在手术过程中会对患者异常的N9波不断进行调整,并通过调整体位使其恢复至正常范围,由此可见不良的术侧上肢体位是导致N9波异常的主要原因,在调整患者体位后可有效消除术中存在的不利因素,也能够避免患者术后出现肢体麻木、肿胀等并发症[16]。
综上所述,术侧前臂环抱于胸前结合自制上臂约束带应用于神经外科侧卧位手术可降低患者的N9波异常率,减少肢体功能损伤,并有效避免术中患者体位移动,同时降低术后并发症发生率。

