基于云计算的脑卒中协同防治医联体分级诊疗模式构建与实施
燕丽娜 张焕新
山东省聊城市第三人民医院综合科 252000
脑卒中属于全球第二大死亡病因,不仅具有高致残率、高病死率的特点,而且会增加家庭疾病负担[1]。国务院颁布的《关于推进分级诊疗制度建设的指导意见》中指出:基层首诊、双向转诊、上下联动构建分级诊疗体系,为慢性病综合防控提出新的方向[2]。医疗联合体(简称医联体)可实现医疗资源纵向分流,可将二、三级医院、基层医疗单位设备、诊疗信息相协调强化,实现无缝对接[3]。云计算可整合医联体内部医疗资源,构建脑卒中专项云计算数据库来完善急救、社区卫生服务中心及三甲医院的救治流程[4]。脑卒中分级诊疗为脑卒中的疾病全过程[5],聊城市第三人民医院在原有医联体分诊模式基础上,构建基于云计算的脑卒中协同防治医联体分级诊疗模式,为脑卒中患者入院、在院、居家护理分级提供实施依据,探索一条符合云计算需求、适合脑卒中全程康复的分级诊疗模式,现将构建与实施结果报道如下。
1 资料与方法
1.1 一般资料 便利抽样法选取2018年2月至2020年3月于聊城市第三人民医院就诊的130例脑卒中患者,采用随机数字表法将患者分为对照组及观察组,各65例。(1)纳入标准:①首次发病;②经120或家属急诊入院,入院时改良Rankin量表(Modified Rankin Scale,MRS)评分4~5分[7];③经颅脑CT或MRI确诊为脑卒中患者;④年龄范围为18~80岁;⑤发病至入院<6 h。(2)排除标准:①中断康复计划患者;②既往存在颅脑肿瘤、严重脑积水等对脑神经功能存在影响者;③伴发精神疾病患者;④免疫功能缺陷及血液系统疾病患者。对照组男38例、女27例,年龄范围为38~79岁,年龄(66.25±6.92)岁;脑出血24例、脑梗死41例;合并糖尿病12例、合并高血压23例、合并高脂血症14例、合并糖尿病及高血压者16例。观察组男39例、女26例,年龄范围为38~79岁,年龄(66.41±6.84)岁;脑出血23例、脑梗死42例;合并糖尿病13例、合并高血压22例、合并高脂血症15例、合并糖尿病及高血压者15例。两组患者的性别、年龄、病变类型、合并症比较差异均无统计学意义(均P>0.05)。本研究经聊城市第三人民医院医学伦理委员会审批通过,纳入患者及家属对本研究知情同意并签署知情同意书。
1.2 方法
1.2.1 对照组 实施常规急诊转诊、常规神经科护理、常规门诊随访。即以聊城市第三人民医院及其周边社区医院和急救中心组建医联体,依据分级诊疗原则,建立脑卒中规范化三级诊疗体系,即急诊预检分诊,依据三级四区原则将危重患者送入急诊抢救室,护士迅速开通静脉通路,仰卧位,连接心电监护仪,通知急诊医生,进行采血、心电、颅脑CT筛查,疑似脑卒中患者告知神经内科医生,必要时进行急诊溶栓介入治疗。患者病情稳定后依据医生运动处方,进行锻炼活动。
1.2.2 观察组 观察组实施基于云计算的脑卒中协同防治医联体分级诊疗模式。
1.2.2.1 构建基于云计算的脑卒中医联体急诊分级诊疗模式 将脑卒中医联体作为信息共享、健康教育、疾病筛查、双向转诊、疾病自我管理、偏瘫康复、远程会诊7个领域,最终形成区域医疗协同云计算系统设计方案,将医联体系统部署在云计算系统上。最终形成社区与综合性医院信息互传、急诊与综合性医院信息互传2个分诊模式。(1)社区与综合性医院信息互传。将签约患者的基本信息及诊疗信息上传至云平台,社区医院医护人员应用医联体平台所内置的弗雷明汉心血管风险评估系统进行评估并反馈,依据患者的心血管风险严重程度设定为高危、中危、低危,继而对高危人群实施上级医院转诊。同时,上级医院治疗后好转患者,依据欧洲五维健康量表评估、日常生活活动能力指数评估,以利于社区医院医护人员在患者出院后给予进一步康复治疗及二级预防[8-9]。患者出院后综合性医院医生定期采用云平台为社区签约家庭医生推送患者出院后注意事项,医联体平台系统功能可针对患者康复情况加以评估,注意监测患者血压、血糖、血脂等临床指标水平。(2)急诊与综合性医院信息互传。当急救中心接到患者后,于急救车上进行神经功能检查,视既往就诊情况、诊疗情况及发病情况,通过医联体平台查看患者信息,为及时开启救治绿色通道提供保障。患者入院途中,应用医联体平台及视频技术,将患者院前临床表现、基本资料采集、急救诊疗措施等向院内卒中小组传递,使得急诊急救过程与综合性医院医护人员信息做到无缝衔接,缩短救治时间。急诊分诊流程图具体见图1。
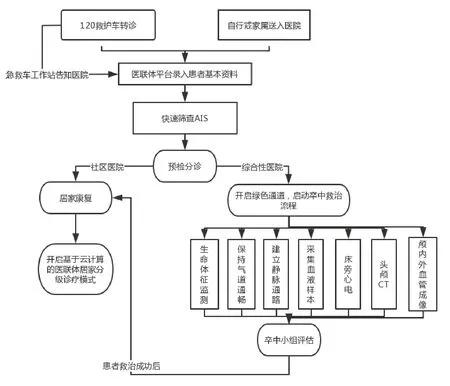
图1 基于云计算的脑卒中医联体急诊分诊诊疗模式流程图
1.2.2.2 构建基于云计算的脑卒中医联体居家分诊诊疗模式 综合性医院定期对辖区内社区医院进行脑卒中系统培训,同时,医联体平台定期推送脑卒中居家康复指南。通过云计算平台调取脑卒中患者的基本信息、主要查体、既往病史及治疗情况等信息采集,建立基本档案。脑卒中患者经救治后达到出院标准时,综合医院医生完成患者功能障碍程度评定(平衡能力、日常生活能力、步行能力、肢体痉挛情况)后,制定个性化居家康复诊疗处方,由社区医护人员根据医联体平台系统推送的居家康复诊疗处方进行督促及行为干预[10]。具体居家康复分级诊疗流程见图2。
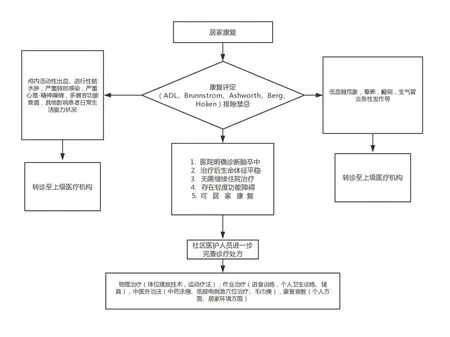
图2 基于云计算的脑卒中医联体居家分诊诊疗模式流程图
1.3 观察指标
1.3.1 脑卒中恢复情况 (1)于患者入院、入院7 d后采用改良爱丁堡-斯堪的纳维亚卒中量表(Modified Edinburgh-Scandinavia Stroke Scale,MESSS)进行评分,总分范围为0~45分,0~15分为轻型脑卒中损伤,16~30分为中型脑卒中损伤,31~45分为重型脑卒中损伤[11]。(2)于入院时及护理6个月后采用MRS评分对患者的神经功能及日常生活能力恢复状态进行评估,MRS评分范围为0~6分,0分为神经功能正常;1分为患者存在症状但无明显功能障碍;2分为轻度残疾,日常生活无需他人协助;3分为患者中度残疾需要部分帮助,但独立行走;4分为中重度残疾,无法独立行走,日常生活需他人协助;5分为患者卧床,二便失禁完全依赖他人照护;6分为死亡。
1.3.2 预检分诊时间、检查转运时间、首次医嘱下达时间(1)预检分诊时间:自患者入院至预检分诊结束时间;(2)检查转运时间:自患者出急救车至首次CT检查结束时间;(3)首次医嘱下达完成时间:患者自入抢救室至基本抢救措施(静脉通路、气道管理、生命体征监测、血糖、采血等基础措施)时间。
1.3.3 经济负担情况 对两组患者的治疗总成本(直接医疗费用、间接医疗费用)进行统计。直接医疗费用涵盖急诊诊断治疗费、住院相关费用、康复治疗费、并发症诊断等可追溯诊疗相关费用;间接医疗费用涵盖患者及家属患病后的工资损失。采用问卷调查形式对患者及家属的月工资、误工天数,结合Barnum法计算生产力权重,依据患者年龄分布情况设定年龄权重,即18~44岁权重为0.75,45~59岁权重为0.80,≥60岁权重为0.10。依据公式:MRS评分每减少1分所需成本=患者治疗总成本/(治疗前MRS评分-治疗后MRS评分)、MESSS评分每降低1分所需成本=患者治疗总成本/(治疗前MESSS评分-治疗后MESSS评分)[12]。比较两组患者MRS及MESSS评分每减少1分所需成本加以比较。
1.4 统计学方法 应用SPSS24.0软件进行统计分析,符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验,重复测量资料选用双因素重复测量方差分析,计数资料以例(%)表示,组间比较采用χ2检验,校正水准α=0.05,P<0.05为差异有统计学意义。
2 结 果
2.1 脑卒中恢复情况 两组患者入院时MESSS、MRS评分比较差异均无统计学意义(均P>0.05);观察组患者入院7 d后的MESSS评分、护理6个月后的MRS评分均显著低于对照组同期及本组入院时(均P<0.05)。具体见表1。
表1 两组脑卒中患者恢复情况比较(分,±s)
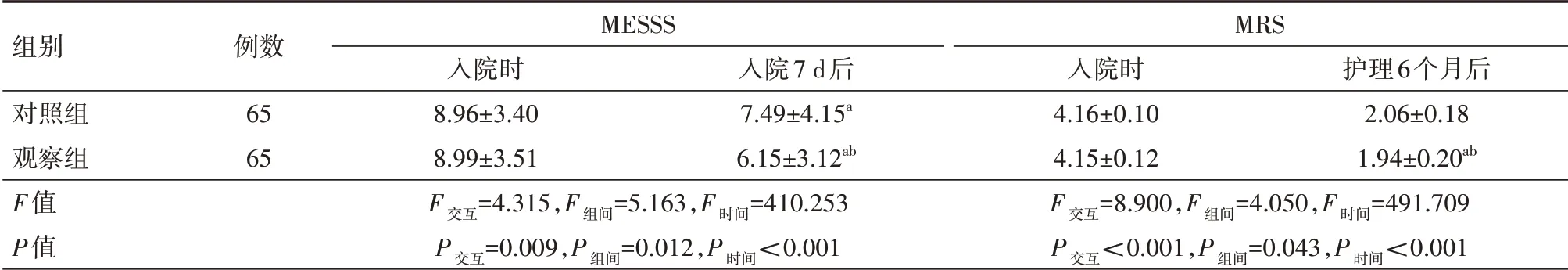
表1 两组脑卒中患者恢复情况比较(分,±s)
注:对照组实施常规急诊转诊、常规神经科护理、常规门诊随访,观察组实施基于云计算的脑卒中协同防治医联体分级诊疗模式;MESSS为改良爱丁堡-斯堪的纳维亚卒中量表,MRS为改良Rankin量表;a为与同组入院时比较,P<0.05;b为与对照组同期比较,P<0.05
组别对照组观察组F值P值例数65 65 MESSS入院时8.96±3.40 8.99±3.51 F交互=4.315,F组间=5.163,F时间=410.253 P交互=0.009,P组间=0.012,P时间<0.001入院7 d后7.49±4.15a 6.15±3.12ab MRS入院时4.16±0.10 4.15±0.12 F交互=8.900,F组间=4.050,F时间=491.709 P交互<0.001,P组间=0.043,P时间<0.001护理6个月后2.06±0.18 1.94±0.20ab
2.2 预检分诊时间、检查转运时间、首次医嘱下达时间 观察组患者的预检分诊时间、检查转运时间、首次医嘱下达时间均显著低于对照组(均P<0.05),详见表2。
表2 两组脑卒中患者预检分诊时间、检查转运时间、首次医嘱下达时间比较(min,±s)
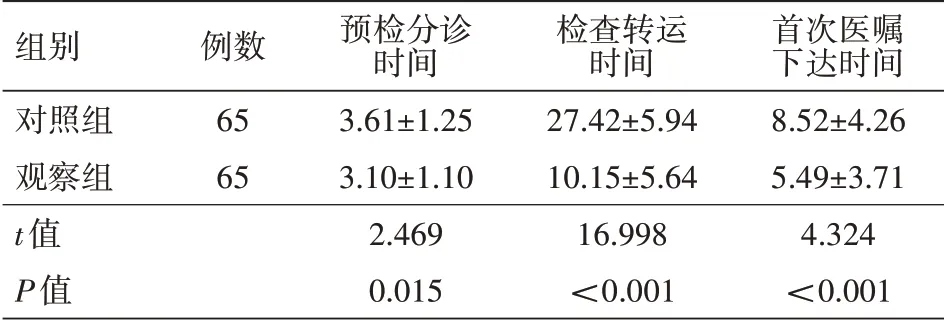
表2 两组脑卒中患者预检分诊时间、检查转运时间、首次医嘱下达时间比较(min,±s)
注:对照组实施常规急诊转诊、常规神经科护理、常规门诊随访,观察组实施基于云计算的脑卒中协同防治医联体分级诊疗模式
组别对照组观察组t值P值例数65 65预检分诊时间3.61±1.25 3.10±1.10 2.469 0.015检查转运时间27.42±5.94 10.15±5.64 16.998<0.001首次医嘱下达时间8.52±4.26 5.49±3.71 4.324<0.001
2.3 患者及家属的疾病负担情况 观察组患者的治疗总成本、MRS评分每减少1分所需成本、MESSS评分每减少1分所需成本均显著低于对照组,差异均有统计学意义(均P<0.05),具体见表3。
表3 两组脑卒中患者及家属的疾病负担情况比较(元,±s)

表3 两组脑卒中患者及家属的疾病负担情况比较(元,±s)
注:对照组实施常规急诊转诊、常规神经科护理、常规门诊随访,观察组实施基于云计算的脑卒中协同防治医联体分级诊疗模式;MRS为改良Rankin量表,MESSS为改良爱丁堡-斯堪的纳维亚卒中量表
组别对照组观察组t值P值例数65 65治疗总成本61 250±16 059 55 056±14 205 2.329 0.021 MRS评分每减少1分所需成本32 370±2 582 23 711±2 711 18.647<0.001 MESSS评分每减少1分所需成本22 571±2 382 14 524±7 948 7.819<0.001
3 讨 论
3.1 脑卒中协同防治医联体分级诊疗模式对脑卒中恢复情况的影响 脑卒中属于部分或弥漫性脑功能丢失所致的脑血管意外事件。脑卒中患者疗效水平随着患病时间增加会逐渐下降,患病后的前3个月进行康复治疗的有效率能达到100%,但3~6个月下降至73%,6~12个月下降至25%[13]。当患者发生脑卒中时,需要去大型专科医院进行急诊抢救及个体化康复治疗。脑卒中协同防治医联体运用平台中内置的弗雷明汉心血管风险评估系统[14],对患者发生脑卒中风险进行评估,将社区卫生服务中心的全科医生所采集的患者基线数据信息上传至医联体系统,依据患者脑卒中风险分级筛查出其中的高危人群,必要时实施转诊,配合个体化二级预防及康复管理方案,为院外神经功能恢复提供帮助。脑卒中急救患者在120急救车转运途中,及时上传医联体云计算系统,专科医院医生通过医联体系统掌握120急救全程,节约院内接诊、治疗、检查转运时间。医联体平台将生命体征监测、气道管理情况、静脉通道等通过急救车系统传输至专科医院。专科医院节约问诊、分诊时间,缩短血清学检查、影像学检查时间,有效提升脑卒中患者抢救治疗流程时间。同时,专科医院医生根据欧洲五维健康量表评估、日常生活活动能力指数对患者神经功能恢复情况加以评估,为患者出院后延续护理阶段制定个性化康复及二级预防方案。研究证实,脑卒中患者急性期后通过社区分级康复管理模式能够有效提升日常生活能力,促进神经功能恢复,这一结果与本研究结果相似[15]。尤其是观察组患者自入院的预检分诊时间、检查转运时间、首次医嘱下达时间均显著缩短。进一步证实,脑卒中协同防治医联体分级诊疗模式用于脑卒中,可有效缩短救治时长,避免神经损伤加剧,于出院后社区医院康复阶段患者的神经功能恢复更快。
3.2 脑卒中协同防治医联体分级诊疗模式对经济负担的影响 脑卒中的医疗经济负担直接关系着患者未来康复治疗持续时间。卒中患者虽然可通过医保报销部分医疗费用,但是受疾病影响而产生的交通费、主要照护者的饮食、陪护、住宿等费用仍需个人承担。常规延续护理多以口头告知形式,指导二级、三级康复治疗,当患者归家后通常放弃继续就诊,导致神经功能恢复水平差,患者后遗症增多,复发入院风险高[16]。本研究结果显示,观察组患者治疗总成本、MRS评分每减少1分所需成本、MESSS评分每减少1分所需成本均显著低于对照组(均P<0.05)。这表明基于云计算的脑卒中协同防治医联体分级诊疗模式能够有效降低患者及家属的治疗总支出,降低患者改善症状的经济成本。可见,从经济学角度而言,基于云计算的脑卒中协同防治医联体分级诊疗模式更具经济学效益。
综上所述,基于云计算的脑卒中协同防治医联体分级诊疗模式,用于脑卒中患者能够缩短分诊时间、检查转运时间、首次医嘱下达完成时间,降低神经功能缺损程度,减轻患者及家属的经济负担程度。

