腹膜透析患者的恶性肿瘤发生率及其危险因素分析
李 娟 朱 超 李双喜 赵丽芳 杜 俊 赖学莉 郭志勇
近年来,随着医疗水平的不断提高,透析技术的不断进步,终末期肾病(ESRD)患者的生存时间显著延长。由于ESRD患者(包括非透析患者、透析患者)体内毒素水平高,需行透析治疗,且存在免疫功能障碍,导致其恶性肿瘤的发生率显著高于普通人群[1-2]。2017年韩国学者对5 235例ESRD患者的前瞻性研究[1]结果显示,此类人群7年罹患恶性肿瘤的累积风险较普通人群高7.4倍。肾移植术后患者恶性肿瘤的发生风险较普通人群高2~3倍[3]。目前,恶性肿瘤已成为影响ESRD患者生存时间和生活质量的重要原因。ESRD患者的透析治疗主要采用腹膜透析或血液透析。腹膜透析具有保护残余肾功能、血流动力学稳定、适用范围广、可居家透析等优点,是ESRD患者的重要治疗手段。已有研究[4]结果表明,行血液透析治疗的患者恶性肿瘤发生率显著高于未行血液透析患者。持续行血液透析治疗5和10年的ESRD患者恶性肿瘤发生率分别为5%~10%和14%[5]。目前关于长期行腹膜透析治疗的患者恶性肿瘤发生率的研究较少,仅有个别小样本的研究。研究[2]结果显示,行腹膜透析治疗的患者恶性肿瘤发生率低于行血液透析患者。另有研究[6]结果显示,行腹膜透析与血液透析治疗的患者恶性肿瘤发生率的差异无统计学意义。恶性肿瘤的发生严重影响了长期行透析治疗患者的生存时间和生活质量。因此,早期发现、早期诊断、早期治疗,有助于延长行透析治疗患者的生存时间,并改善其预后。本研究回顾性分析长期行腹膜透析治疗患者恶性肿瘤的发生率及其发生的潜在危险因素,旨在为此类患者恶性肿瘤的防治提供参考。
1 对象与方法
1.1 研究对象 收集2010年1月—2020年12月海军军医大学第一附属医院收治的819例行维持性腹膜透析治疗的ESRD患者资料,男463例、女356例;年龄范围23~84岁,年龄为(57.3±15.6)岁;透析龄范围3~168个月,透析龄为(42.3±18.6)个月。原发疾病为慢性肾小球肾炎429例,良性小动脉肾硬化168例,糖尿病肾病99例,多囊肾51例,痛风性肾病30例,梗阻性肾病22例,乙型病毒性肝炎(简称乙肝)相关性肾炎12例,其他8例。纳入标准:腹膜透析治疗持续时间≥3个月,均于腹膜透析治疗后发现恶性肿瘤,影像学检查见恶性肿瘤的典型表现,穿刺活组织检查(简称活检)或术后病理学检查证实为恶性肿瘤。排除标准:腹膜透析治疗持续时间<3个月,腹膜透析治疗前已确诊的恶性肿瘤,因恶性肿瘤导致肾衰竭行腹膜透析治疗,临床资料不全。
1.2 治疗方法 采用1.5%或2.5%葡萄糖乳酸盐腹膜透析液(美国Baxter公司)行持续不卧床腹膜透析治疗,每天行腹膜透析交换3~5次,每次使用透析液2 L。
1.3 观察指标 根据有无发生恶性肿瘤,将患者分为发生恶性肿瘤组和未发生恶性肿瘤组。收集所有患者的临床资料,包括性别、年龄、透析龄、恶性肿瘤家族史、高血压病史、糖尿病史、吸烟史、引起肾功能不全的原发疾病、尿素清除指数(Kt/V),以及血红蛋白、铁蛋白、血钙、血磷、甲状旁腺素、血钾、白蛋白水平,比较发生恶性肿瘤组与未发生恶性肿瘤组患者的上述指标,并进行危险因素分析;记录恶性肿瘤的发生部位。再根据Kt/V值将患者分为透析不充分组(Kt/V<1.7)和透析充分组(Kt/V≥1.7),比较两组患者恶性肿瘤的发生率。
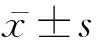
2 结 果
2.1 腹膜透析患者恶性肿瘤的发生情况 819例患者中,32例(3.91%)发生恶性肿瘤,男25例、女7例,年龄为(68.2±9.9)岁,透析龄为(46.8±20.5)个月。消化道肿瘤13例(40.63%,13/32),其中结直肠癌7例、肝癌2例、食管癌2例、胃癌1例、胰腺癌1例;泌尿系统肿瘤5例(15.63%,5/32),其中膀胱癌3例、肾癌2例;脑部肿瘤5例(15.63%,5/32);血液系统肿瘤3例(9.4%,3/32),其中多发性骨髓瘤2例、白血病1例;肺癌2例(6.25%,2/32);卵巢癌、宫颈癌、甲状腺癌、乳腺癌各1例。
根据Kt/V值将患者分为透析不充分组(180例)和透析充分组(639例)。透析不充分组恶性肿瘤发生率为4.44%(8/180),透析充分组恶性肿瘤发生率为3.76%(24/639),两组间差异无统计学意义(P>0.05);两组间各系统恶性肿瘤发生率的差异均无统计学意义(P值均>0.05)。见表1。

表1 透析不充分组与透析充分组各系统恶性肿瘤发生率的比较 [n(%)]
2.2 发生恶性肿瘤组与未发生恶性肿瘤组患者的临床资料比较 发生恶性肿瘤组男性患者比例和有恶性肿瘤家族史患者比例均显著高于未发生恶性肿瘤组(P值均<0.05),年龄显著大于未发生恶性肿瘤组(P<0.01),透析龄显著长于未发生恶性肿瘤组(P<0.05),血红蛋白和白蛋白水平均显著低于未发生恶性肿瘤组(P值均<0.01)。两组间患者原发疾病,有吸烟史、高血压病史、糖尿病史患者比例,以及Kt/V值和铁蛋白、血钙、血磷、全段甲状旁腺素、血钾水平的差异均无统计学意义(P值均>0.05)。见表2。
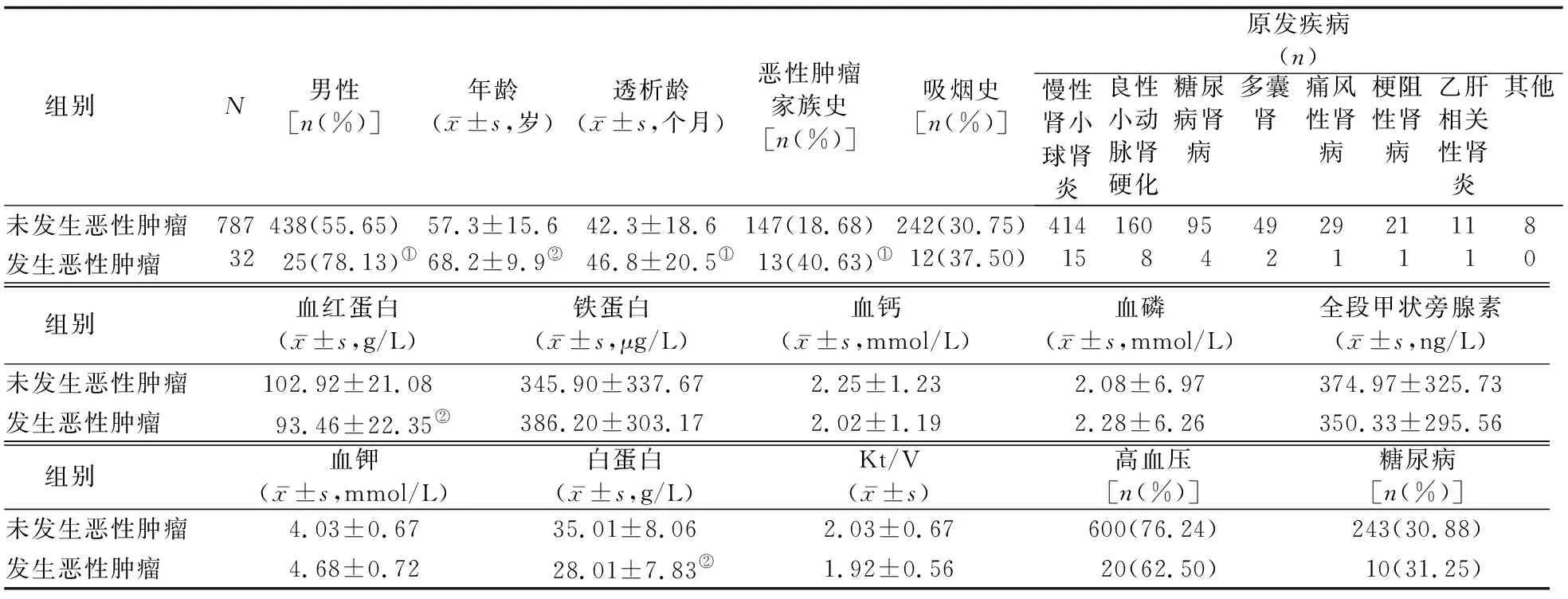
表2 发生恶性肿瘤组与未发生恶性肿瘤组患者的临床特征比较
2.3 多因素logistic回归分析腹膜透析患者恶性肿瘤发生的危险因素 以男性、年龄(≥65岁或<65岁)、透析龄(≥5年或<5年)、恶性肿瘤家族史、血红蛋白(<90 g/L或≥90 g/L)、白蛋白(<30 g/L或≥30 g/L)为自变量纳入多因素logistic回归模型,结果显示,男性(OR=3.326,95%CI为1.315~8.792)、透析龄≥5年(OR=1.874,95%CI为1.109~2.672)、恶性肿瘤家族史(OR=3.126,95%CI为1.283~5.278)和白蛋白<30 g/L(OR=2.014,95%CI为1.168~3.235)是行腹膜透析治疗患者发生恶性肿瘤的独立危险因素(P值均<0.05),年龄(OR=0.902,95%CI为0.687~1.414)和血红蛋白水平(OR=0.955,95%CI为0.835~1.126)不是行腹膜透析治疗患者恶性肿瘤发生的危险因素(P值均>0.05)。
3 讨 论
本研究结果显示,行腹膜透析治疗的患者恶性肿瘤发生率高达3.91%,显著高于我国普通人群的恶性肿瘤总发生率(2.78‰,278/10万)[7]。在肿瘤的类型方面,以消化道肿瘤的发生率最高,其次为泌尿系统肿瘤和脑部肿瘤。本研究结果显示,发生恶性肿瘤组男性患者比例和有肿瘤家族史患者比例均显著高于未发生恶性肿瘤组,年龄显著大于未发生恶性肿瘤组,透析龄显著长于未发生恶性肿瘤组,血红蛋白和白蛋白水平均显著低于未发生恶性肿瘤组;多因素logistic回归分析结果显示,男性、透析龄≥5年、恶性肿瘤家族史和白蛋白<30 g/L是行腹膜透析治疗患者发生恶性肿瘤的独立危险因素。
Lee等[6]对2000—2009年间4 491例行腹膜透析治疗、8 982例行血液透析治疗的患者和22 455例对照组(普通人群)的研究结果显示,3组恶性肿瘤总体发生率分别为4.5%、4.9%和3.6%;倾向匹配评分后,3组的恶性肿瘤总体发生率分别为3.3%、3.3%和2.3%。上述研究结果表明,行透析治疗的患者肝细胞癌、肾癌、膀胱癌和甲状腺癌的发生率均显著高于普通人群,而腹膜透析组与血液透析组间恶性肿瘤发生率的差异无统计学意义。Lin等[8]的研究结果显示,透析组恶性肿瘤(口腔癌、结直肠癌、肝癌、乳腺癌、肾癌和膀胱癌)的发生率均高于普通人群。Chen等[5]对1999年7月—2017年12月间新发病的639例ESRD患者进行了回顾性研究,随访5.61年的恶性肿瘤发生率为9.08%,以消化道肿瘤最为常见,其次为泌尿系统肿瘤和肺癌。上述研究结果与本研究结果基本相似。ESRD患者的恶性肿瘤发生率高,与其尿毒症状态、免疫功能受损、慢性炎症、抗氧化剂防御能力降低、致癌物质的积累、DNA修复受干扰、染色体异常、营养缺乏、持续的代谢改变、免疫抑制和细胞毒性药物的使用有关[4-5,9]。
Chen等[5]的研究结果表明,开始透析治疗时,高龄和促红细胞生成素剂量≥20 000 U/周是恶性肿瘤发生的独立危险因素。北京大学人民医院2008年发表的一项研究[10]结果显示,行透析治疗的患者恶性肿瘤发生率为6.62%,年龄和血红蛋白水平是恶性肿瘤发生的独立危险因素。本研究结果显示,发生恶性肿瘤组患者的血红蛋白水平显著低于未发生恶性肿瘤组患者;提示,对于贫血难以纠正的ESRD患者需考虑其是否并发恶性肿瘤的可能;男性、透析龄长、恶性肿瘤家族史和低白蛋白血症(白蛋白<30 g/L)是行腹膜透析治疗的患者发生恶性肿瘤的独立危险因素,与高燕等[11]的研究结果基本一致。Lin等[8]的研究结果显示,行透析治疗的男性患者的恶性肿瘤发生率(3.99%)略高于女性患者(3.90%),这与本研究结果一致。在普通人群中,恶性肿瘤的发生风险随着患者年龄的增长逐渐升高[12-13],这可以解释发生恶性肿瘤且行腹膜透析治疗患者的年龄大于未发生恶性肿瘤者。Lin等[8]的研究结果显示,50~<60岁行透析治疗患者的恶性肿瘤发生率(4.7%)显著高于<50岁和≥60岁行透析治疗的患者(3.3%和4.0%)。本研究结果显示,发生恶性肿瘤组患者的年龄显著大于未发生恶性肿瘤组患者;多因素logistic回归分析结果显示,年龄并非行腹膜透析治疗患者发生恶性肿瘤的独立危险因素。因此,关于年龄与行腹膜透析患者恶性肿瘤发生的关系目前尚无定论。长期行腹膜透析治疗的患者,因长期透析造成免疫系统功能受损,免疫监视能力下降,自然杀伤细胞减少,从而导致其恶性肿瘤发生率显著高于普通人群。低白蛋白血症诱发的免疫力低下会引起腹泻,导致蛋白质吸收障碍和分解增加,肝脏合成白蛋白减少,形成恶性循环,造成机体代谢和免疫功能紊乱而易发生恶性肿瘤[11]。乳腺癌、结直肠癌、胃癌等恶性肿瘤具有遗传倾向,故有恶性肿瘤家族史的患者恶性肿瘤发生率显著升高[14-16]。研究[17]结果表明,尿毒症毒素参与氧化应激损伤、慢性炎症、免疫损伤等过程导致肿瘤发生风险增加,同时肾脏排泄功能减退导致致癌化合物蓄积,故理论上透析不充分会增加肿瘤发生率,Kt/V值较低患者恶性肿瘤的发生风险增加。周海洋等[18]的研究结果显示,Kt/V是行血液透析治疗患者恶性肿瘤发生的独立危险因素。本研究结果显示,透析不充分组恶性肿瘤发生率略高于透析充分组,但差异无统计学意义,可能与本研究的样本量较小有关。
综上所述,长期行腹膜透析治疗的ESRD患者恶性肿瘤发生率较高,消化道肿瘤、泌尿系统肿瘤和脑部肿瘤是此类患者恶性肿瘤的好发部位。对于行腹膜透析治疗的患者,临床常用于恶性肿瘤筛查的肿瘤标志物均不易被透析有效清除,故假阳性率高、特异性较差。临床医师应加强对伴难以纠正的贫血、透析时间长、有恶性肿瘤家族史和低白蛋白血症等因素的高危患者进行监测,以早期发现、早期诊断和早期治疗,进而改善预后。

