肝胆外科病区噪声的分布特点及对手术病人的影响
谭文君,邢斌瑜,向俊西,申存毅,朱子语,杨勤玲,张毓萍
早在1895年,弗洛伦斯·南丁格尔在《护理札记》中曾专门写到医院的噪声问题以及其对病人的影响。2005年一项针对全球医院噪声的调查,发现相比于1960年,白天的噪声已经从57 dB上升到72 dB,夜间噪声从42 dB上升到60 dB[1]。世界卫生组织称,夜间噪声超过55 dB就会造成睡眠障碍,并增加患心脏病的风险,因此建议医院的噪声应保持白天不超过40~45 dB,夜里最好低于30 dB[2]。而我国由于大部分医院处于闹市,有研究表明病房昼夜间噪声强度均超过规定标准,最高可超出标准的48%,最低也超出标准的29%[3]。从医学角度而言,凡是妨碍病人及医护人员正常休息、学习和工作的声音,以及对想要听的声音产生干扰的声音都属于医院噪声。病人在嘈杂的环境中会使听觉迟钝、头晕眼花、血压升高、心动过速,有时甚至会发生低热、烦躁不安,直接影响治疗效果,使病情加重[4-5]。近年来,有不少关于医院病区噪声的报道,均显示病区噪声水平已超过规定限值,且对病人康复产生明显影响[6-7]。由于肝胆外科疾病病情较为复杂,创伤大,术后并发症发生率髙。且我院肝胆外科作为西北地区规模最大、技术最优的肝胆外科,常收住一些病情复杂、手术难度较高的病例,良好的医疗环境对病人的预后至关重要。而噪声对医院环境及病人术后恢复均可造成不同程度的影响[8]。为此,本研究通过测定病区噪声的分布情况,对病人进行调查了解,探讨噪声对病人的术后康复的不利影响,并进一步分析病区噪声的主要来源,提出相应的护理对策,旨在为病人提供一个满意、安静的住院环境。
1 对象与方法
1.1 研究对象 采用方便抽样的方法,选取西安交通大学第一附属医院自 2019 年1月—2019年12月200例肝胆外科Ⅲ级手术病人作为调查对象。纳入标准:①病人手术类型为肝胆外科Ⅲ级手术;②病人术后无明显并发症,均于1~2 d内转入普通病房;③病人除此次手术之外的其他生理指标基本正常,无心理疾病。所有被调查病人均知情同意并自愿参加本研究。
1.2 研究方法 采用横断面调查法。通过查阅文献、研究组成员讨论制订了病区噪声对住院病人影响的调查表,内容包括病人的一般情况及噪声对病人生理及心理因素的影响。题目均采用选择题形式,共20 题。
1.3 病区噪声的测定 应用希玛数字噪声精准测试仪,分别对住院病区不同区域的噪声水平进行测定,每小时测定1次(分别在每小时的中点时间开始进行测量如07:30、08:30等),每隔5 h为一时间段,计算每个时间段内平均值,作为该时间段内平均噪声水平。测定位点包括护士站、靠近护士站的2间病房、远离护士站的2间病房以及病房走廊共6个区域。共连续测定3 d,取3 d内测定值的平均值为最终的测定结果,并做进一步分析。评价标准依据我国《社会生活环境噪声排放标准》的规定,医院病区内噪声等效声级:昼间≤40 dB,夜间≤30 dB。《中华人民共和国噪声污染防治法》指出“昼间”是指06:00至22:00时间段,“夜间”是指22:00至次日06:00时间段。
1.4 病区各噪声源噪声强度的测定 应用希玛数字噪声精准测试仪,分别对住院病区不同噪声源产生的噪声强度进行测定,每种噪声源测定3次,分别在不同的时间段内,距离噪声源约3 m及与噪声源同一高度的范围内进行测定。测定的噪声源包括:①谈话声(清洁员、病人与陪护或家属、医护人员的谈话声);②电器声(电话铃声、电视声音、呼叫器铃声、手机铃声);③仪器声(呼吸机、心电监护、注射泵/输液泵);④车辆声(治疗车、护理车、保洁车);⑤物品碰撞声(移动床旁桌椅、移动病床、开关门、取放护栏);⑥其他(走路声、病人鼾声、病人呻吟声等)。计算3次测定值的平均值,作为该噪声源的噪声强度。
1.5 统计学方法 釆用SPSS 13.0 统计软件进行数据处理。计数资料用例、百分比描述。
2 结果
2.1 病区噪声强度分布特点 病区各区域昼夜间噪声测定分析结果见表1及图1。结果显示:几乎所有测定区域在所有时间段内的噪声强度均超过我国《社会生活环境噪声排放标准》的噪声规定标准。图1显示护士站噪声最大,靠近护士站的病房次之,然后是病区走廊,远离护士站的病房噪声相对而言较小。护士站噪声最大可达82.8 dB,白天噪声强度平均可达68.4 dB,夜间平均可达52.0 dB,最高可超出标准107.0%,最低也超出标准53.3%。远离护士站的病房也几乎在所有时间段内超标,远离护士站的2号病房仅在21:00~01:00噪声强度为29.8 dB,尚可达标。而靠近护士站的两间病房及病区噪声度均明显超标,可明显影响病人休息。图1显示病区各区域的噪声强度随着时间有明显的变化趋势,06:00~10:00噪声强度最大,随时间推进逐渐减小,到21:00~01:00降到最小,然后又逐渐增大,至次日06:00~10:00达高峰。且白天噪声强度均明显高于夜间噪声强度。
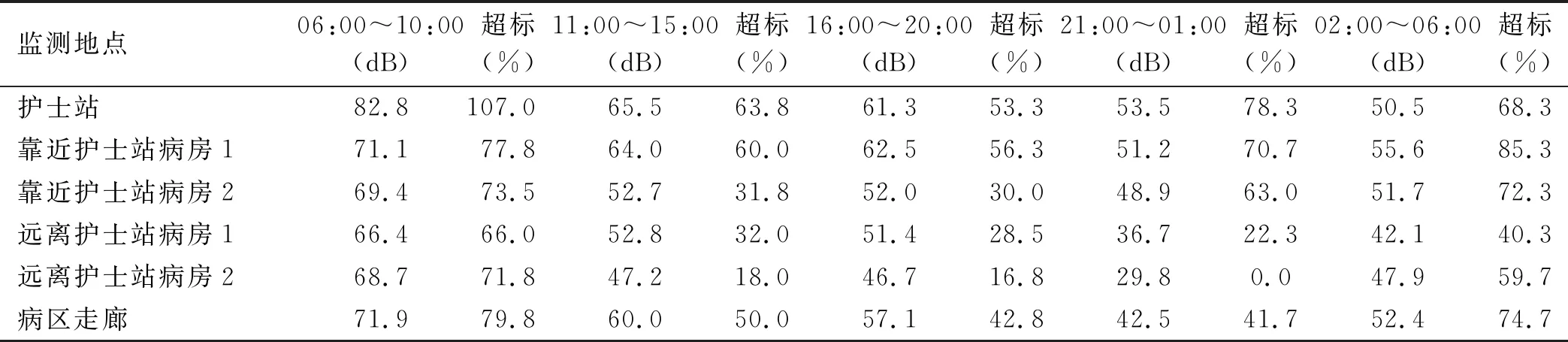
表1 病房各监测时间段平均声级及超标比例

图1 病区噪声在各区域不同时间段的分布特点
2.2 病区噪声的主要来源 对200份问卷调查结果进行分析,结果显示:病人认为谈话声是病区噪声的主要来源,其次为仪器声,后面依次为包括走路声、病人鼾声、病人呻吟声等其他声音,及包含移动床旁桌椅、移动病床、开关门、取放护栏的物品碰撞声。其中33.5%的病人认为包含电话铃声、电视声音、呼叫器铃声、手机铃声的电器声是病区噪声的主要来源,25.0%的病人认为移动床旁桌椅、移动病床、开关门、取放护栏等产生的物品碰撞声也是噪声的主要来源。详见表2。

表2 病区噪声来源分析结果(n=200)
2.3 各噪声源强度表 基于病人认为的主要噪声源,本研究对此类噪声源及相关病区噪声源均进行测定分析,见表3。可以看出呼叫器铃声产生的噪声强度最高可达96.8 dB,其次是医护人员的谈话声可达91.8 dB,走路声产生的噪声最小。由表3可以看出谈话声、电器声、仪器声、车辆声及物品碰撞声均严重超出噪声强度标准。
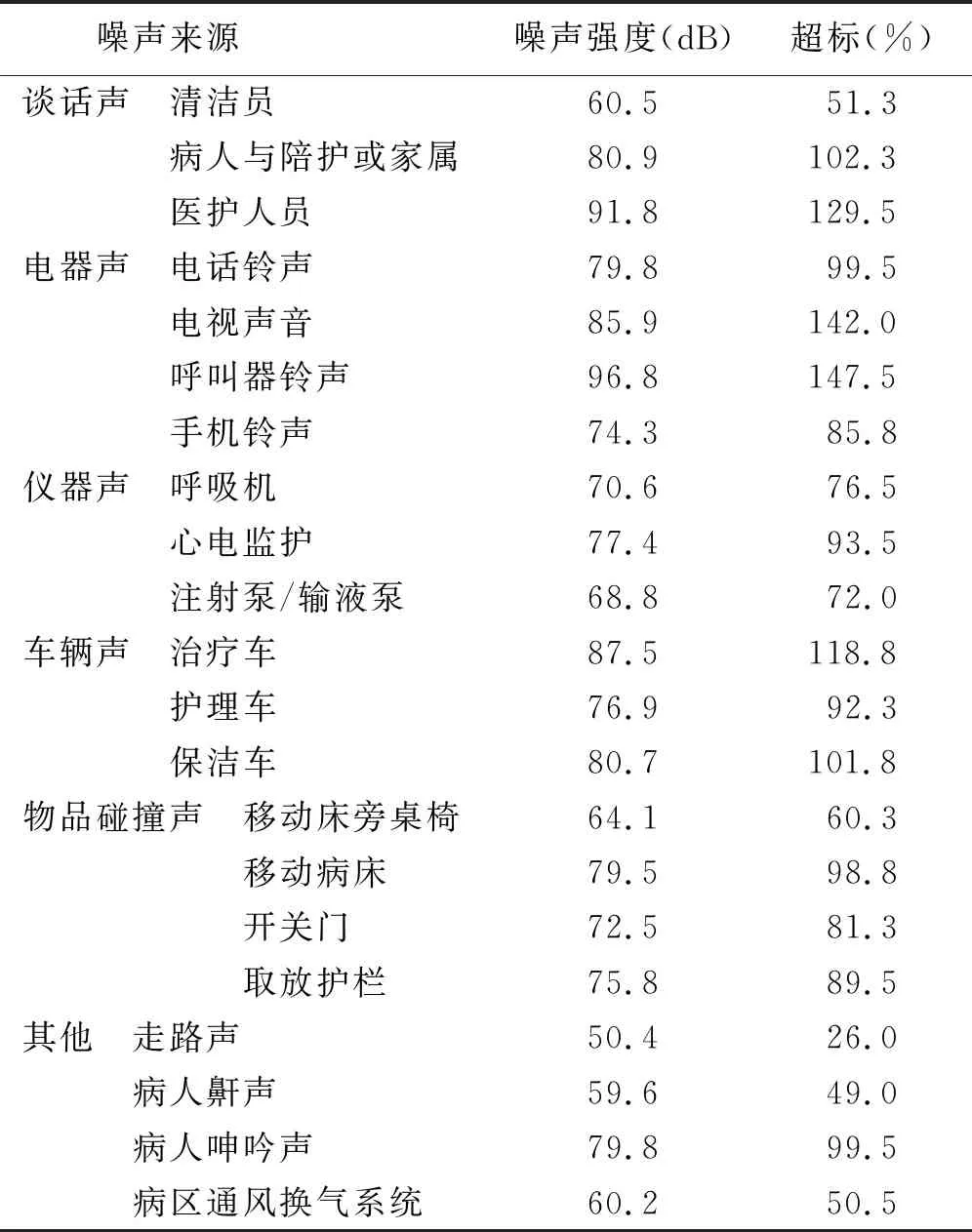
表3 病区各噪声源噪声强度的测定结果
2.4 病区噪声对病人生理及心理状态的影响 调查结果显示,噪声可致病人出现多种临床症状。见表4。

表4 病区噪声对病人的生理及心理影响(n=200)
3 讨论
3.1 病区噪声暴露现状 本研究结果显示本院肝胆外科住院病区无论是白天或是夜间噪声强度均严重超出国际噪声协会规定的标准,白天的平均噪声强度可达70 dB,06:00~10:00最严重,测定的各区域平均可达71.7 dB。夜间也平均在35 dB以上。随着时间的推进,病区噪声强度逐渐减小,21:00~01:00降到最小,但均高于规定标准。且不同区域的噪声强度差异较大,本研究结果显示,护士站的噪声强度最大,可达82.8 dB,因此导致靠近护士站的2个病房,其平均噪声强度可达70 dB,明显高于远离护士站的病房。此外,走廊噪声强度也较高,白天平均可达63 dB。研究表明不管是医院的规模大小或住院病人的类型(成人或儿童),医院日常噪声等级都远超过了世界卫生组织所建议的标准[9]。
研究表明医院噪声和病人产生的生理反应之间存在紧密的联系,强烈的噪声可刺激人体的交感神经,使病人出现心率加快,血压升高,疼痛病人的痛觉加剧[10-11],最严重的是会增加高血压和缺血性心脏病的危险[12]。对于经历了肝胆外科Ⅲ级手术的病人来说,医院噪声超出50 dB就会给病人的睡眠造成困扰[13]。此外,病区噪声也会影响医务人员的工作,如不可控的来自设备或其他方面的噪声可能会导致工作人员状态欠佳,被称之为“衰竭综合征”[14],甚至引发医疗事故。
从测定的区域来看,护士站与靠近护士站病房噪声水平高于远离病房噪声水平,原因主要与护士工作繁忙,护士站电话响铃次数多,人员流动性较大,医务人员交流也主要在此区域等因素有关。从监测的时间来看,昼间噪声水平明显高于夜间噪声水平,原因可能是昼间是医疗护理活动最集中的时间段、病房人流量较多、交谈声、各种仪器声音等因素有关。针对噪声的时间及区域分布特点采取相对应的措施对于降低住院病区内噪声污染有重大意义。
医院是一个监护仪器设备相对较为集中的地方,噪声的产生不可避免。鉴于病人对噪声污染更为敏感,本研究以肝胆外科Ⅲ级手术病人为研究对象调查分析,对手术病人而言的主要噪声源及噪声对其生理及心理状态的影响。本研究结果表明,80%以上的病人均受到噪声的影响,且意识到噪声的危害。病人认为主要的噪声源是谈话声、仪器声;其次为走路声、病人鼾声、病人呻吟声等其他声音以及物体碰撞声。为此,本研究测定了各噪声源的噪声强度。结果显示:在谈话声中医护人员的谈话声可达91.8 dB,强度仅次于呼叫器铃声(96.8 dB)。实际工作中也发现医护人员由于工作繁忙,沟通常常通过“喊话”进行。虽然各类电器产生的噪声强度明显高于谈话声及仪器声的平均强度,但可能由于其发生频次少,持续时间较短,于病人而言,并不是主要噪声源。而谈话声及仪器声可能因持续存在,成为主要的噪声源。走路声、病人鼾声、病人呻吟声、病区通风换气系统等噪声源虽然噪声强度并不是很高,可能由于夜间环境相对安静,这些声音则显得较为突出,成为夜间影响病人休息的主要的噪声源。此外,本研究对其他噪声源的测定结果与以往文献较一致。类似的研究结果表明,对监护仪器设备进行常规操作所产生的噪声分贝为:监护仪60 ~78 dB,呼吸机60~76 dB,负压吸痰78 dB,病人呻吟60~70 dB,电话铃响 73 dB,走路声60~70 dB,工作人员交谈60~72 dB,各种金属物品碰撞80 dB[3,15]。这些结果提示,所有监测的声音均超过规定标准,成为噪声源。而对于病人病房内也存在诸多噪声源,如各种人员的交谈声,各种电器声、仪器声、医疗车辆声、各种物品撞击声等,这些噪声可明显导致病人出现一系列病理及生理反应。
对接受手术的病人而言,手术本身即可作为一种客观存在的应激源,导致病人产生比较强烈的生理与心理应激反应。而不加任何限制的噪声,又会给病人增添新的应激因素,使其产生多种潜在危害或不良生理或心理影响。本研究结果表明:76.5%的病人可因噪声出现失眠、多梦、头晕、头痛、耳鸣等一些神经系统的症状;53.0%的病人可出现体倦乏力,不愿下床活动;37.0% 的病人可出现心悸、胸闷气短;35.5%的病人出现一些消化系统症状,如食欲缺乏、恶心呕吐、大小便不规律等;29.0%的病人可出现伤口疼痛感加剧。噪声对手术病人的生理影响主要表现为人体内分泌系统的应激反应。研究表明,65 dB的噪声强度就可刺激人体下丘脑-垂体-肾上腺轴,会增加皮质醇的释放、氧气消耗和血管收缩,可致血清17-羟皮质胆固醇水平升高[16],90 dB的噪声持续30 min可使尿中肾上腺素和去甲肾上腺素排泄量增加。此外,研究人员使用脑电图研究噪声发现,40~45 dB的噪声会使10%~20%睡眠者被惊醒或导致脑电图的睡眠状态发生改变,50 dB的噪声会使25%的睡眠者脑电图出现唤醒波,提示噪声可引起失眠或睡眠中脑电图改变[17]。有报道也表明从睡眠中觉醒的过渡期可能诱发心律失常。研究表明对于有动脉硬化基础疾病的病人而言,噪声还可影响其听力[18]。可见,噪声的生理影响是全身性的。
噪声对心理的影响主要是导致心理应激,最常见的心理反应是烦恼。本研究表明,26.0 %的病人因噪声影响感到烦躁,心情压抑,烦恼情绪与行为反应可直接影响到生理平衡,从而影响术后恢复。
3.2 护理对策 为了降低医院及病区噪声对病人及医务人员的危害,国内外研究人员也均尝试采用了多种方法去降低病区噪声[19-21]。
3.2.1 加强对噪声的认识 首先应提高医护人员对噪声问题的认识,同时加强对病人及陪护人员的健康宣教,告知安静的环境对病人休养的重要性和必要性。
3.2.2 实时监测医院环境的噪声 在人流量较大的地方和医院病房外应当加强关于噪声的公共宣传或者树立相应的警示牌。医院安装了语音指示灯给每个病房维持一个安静的环境。语音指示灯就像交通指示灯一样,当噪声在合理的范围内它的颜色是绿色的,但是随着噪声增加,指示灯就开始显示出黄色,当噪声超出正常标准,指示灯就变成红色。
3.2.3 采取有效的干预措施,降低病区噪声水平 本研究结果表明,医护人员的谈话声为病人认为的主要的噪声源,且其噪声强度确实很高,因此可尝试为医护人员配备对讲机,避免其在病区“喊话”。将对讲机系统应用于护理工作中便于科室医务人员沟通,除减少噪声外,还将时间利用最大化,有效地减少了反复跑腿时间,减轻劳动强度。且我国已有部分医院将对讲机应用于工作中,可明显提高医务工作者的工作效率。此外,医疗器械等也是噪声的主要来源,但由于其在病人护理工作中使用的必要性,不可避免,因此应尽可能地降低其影响。可通过定期检查和维修各类医疗设备,对医疗车辆进行保养,以保证轮轴的润滑,或更换车轮为静音轮。监测仪、输液泵、注射泵的报警系统应进行更改,可设置成较为柔和的提示音。此外,电话、呼叫器铃声、电视等系统的音量应调至最小,并加强对病房电视开放时间的管理。可要求病人及家属陪护将手机调为振动或静音,尽量避免在病房内高声接打电话。规定病区探视时间,限制陪人数量,病房内设置温馨提示,尽可能地减少噪声对病人的干扰。医护人员在室内的谈话声和走路声也是噪声的重要来源,特别在夜深人静的时候,值班的医护人员应将电话铃声、呼叫器铃声调至最低,还要做到说话轻、走路轻、操作的动作轻,避免治疗车、金属物品等碰撞发出声音。对于鼾声较大的病人建议其进行相关检查,排查相关疾病并进行治疗,或者安排至特殊病房。对疼痛呻吟的病人及时做好镇痛处理,将噪声降到最低的程度, 保证病人有安静的睡眠环境。因此,医院管理者应对病区噪声污染加以重视,为病人提供安静、舒适、整洁的住院环境,促进病人早日康复。
4 小结
长期以来,医务人员对医院病区空气的洁净度比较重视,而忽略了病区噪声的危害。长期暴露于噪声环境中,会导致一系列的心身疾病,对病人和医务人员的危害是不可忽视的。因此,在临床护理工作中要正确理解和识别噪声源,针对存在的多种噪声源,制定并实施减弱或消除噪声的有效防范和控制措施,控制应激反应的发生。这样既可避免医务人员工作分心失误,又可增加病人的安全感、舒适感,为病人和医务人员创造一个整洁、安静、舒适、优良的康复环境。

