611例皮肤基底细胞癌的临床及病理特点
李启凤, 王记红, 张金芳, 王开昕, 朱定衡, 薛汝增
1.华中科技大学协和深圳医院病理科,广东 深圳 518052;2.漯河医学高等专科学校病理教研室,河南 漯河 462005;3.南方医科大学皮肤病医院,广东 广州 510091
皮肤基底细胞癌(basal cell carcinoma, BCC)是皮肤科最常见的恶性肿瘤之一[1]。在我国BCC作为最常见的皮肤肿瘤,近年来发病率持续增加,且发病年龄逐渐年轻化[2]。BCC主要由多潜能基底样细胞组成,是一种可向表皮或附属器分化的皮肤肿瘤,恶性程度低,但可呈侵袭性生长,虽很少发生转移,但因起病隐匿,早期皮损无明显不适感,易发生误诊、漏诊[3]。因此,掌握BCC的临床特点,有可能为早期诊断、指导治疗及预后提供帮助。目前国内对BCC大样本病例研究较为欠缺,本研究对611例BCC患者进行回顾性分析。
1 对象与方法
1.1 研究对象
选取南方医科大学皮肤病医院2014年3月-2021年2月确诊的首诊为BCC患者611例,诊断标准参照WHO(2018年)皮肤肿瘤分类[4]及《皮肤病理学与临床的联系》(第三版)[5]中关于皮肤BCC的诊断和分类。
1.2 方法
所有患者皮损标本均经4%中性甲醛固定,常规切片,HE染色,经3位高级病理诊断医师复核病理切片。收集患者年龄、性别、发病部位、临床首诊结果及病理分型等资料。
2 结果
2.1 一般资料
611例患者中男268例,女343例,男女比例为1 ∶1.28;年龄19~92(64.18±13.90)岁。<35岁20例(男5例,女15例),占3.28%;35~60岁195例(男94例,女101例),占31.92%;>60岁396例(男169例,女227例),占64.82%。
2.2 患者临床表现
611例中,593例为单发,18例为多发(14例2个病灶,4例3~6个病灶不等),均分布于面颊及鼻部。临床表现(图1A~1I)为包块、肿物、赘生物、结节者296例(48.45%),表现为斑片、斑块、斑丘疹、丘疹、黑斑者248例(40.59%),表现为溃疡(60例)、糜烂(4例)、瘢痕(2例)、囊肿(1例)者共69例(11.30%)。
2.3 病理分型
611例病理分型如下:①结节型(结节囊肿型)377例(61.70%):肿瘤呈分叶状,基底样细胞团块界限较清楚,周围细胞呈栅栏状排列,周边可见收缩间隙,部分团块中央可见囊性改变,间质为纤维粘液样基质(图2A)。②浸润型85例(13.91%):肿瘤组织呈不规则的基底样细胞条索,周边裂隙可不明显,浸润性生长,间质粘液样变(图2B)。③溃疡型22例(3.60%):表面见溃疡,其下见基底样细胞团块,周围细胞呈栅栏状排列,周边可见收缩间隙,大多呈浸润性生长(图2C)。④浅表型69例(11.29%):表皮、真皮浅层内见基底细胞样团块,周围细胞呈栅栏状排列,见收缩间隙,间质为纤维粘液样基质(图2D)。⑤色素型8例(1.30%):基底样细胞团,可见较多嗜黑素细胞,肿瘤间质及肿瘤细胞内均可见(图2E)。⑥微结节型11例(1.80%):基底样细胞团呈小巢状排列,小巢较一致(图2F)。⑦腺样型18例(2.94%):基底样细胞排列呈网状,似腺样,间质呈黏液样变性,腔内黏液聚集(图2G)。⑧硬斑型2例(0.32%):基底样细胞条索状、巢状呈浸润型生长,可浸润至脂肪层及横纹肌组织,间质明显硬化(图2H)。⑨毛囊漏斗部13例(2.12%):基底样细胞呈条索状,周围细胞呈栅栏状排列,见收缩间隙,间质为纤维粘液样基质,可见毛囊、毛乳头分化(图2I)。⑩基鳞癌5例(0.81%):肿瘤细胞巢团胞浆丰富,角化明显,细胞核形态多样,胞核呈泡状,部分区域栅栏状结构不明显(图2J)。纤维上皮型(Pinkus纤维上皮瘤)1例(0.16%):真皮内粉染细胞条索,交互连接,间质呈黏液样变性(图2K)。

图1 BCC患者临床表现 1A:右面部蜡样光泽、中央微凹陷、蓝褐色结节;1B:右面部浸润性黑色斑片伴溃疡、结痂;1C:左面部质硬性斑块、边缘结痂、中央色白、下眼睑微外翻;1D:鼻部色素不均的黑褐色斑块,表面凹凸不平;1E:右耳后黑色、蜡样光泽丘疹;1F:头皮黄色浸润性斑块中见黑色丘疹、斑块伴结痂、出血;1G:左鼻根部疣状、黑色、蜡样光泽斑块;1H:胸部瘢痕边缘及周围皮肤见色素不均、边缘欠规则、褐色斑片;1I:鼻部蜡样光泽结节,中央微凹陷
2.4 误诊
611例BCC中,首诊误诊103例(16.86%)。83例临床被误诊为色素痣、脂溢性角化病、日光性角化病、鲍温病、病毒疣等良性或非典型病变;20例被误诊为其他恶性肿瘤,如鳞状细胞癌、黑素瘤;70例诊断为皮肤肿物性质待查或皮损性质待查。误诊病例中84例皮损分布于头颈面部,11例分布于躯干部,5例分布于四肢,2例在外阴,1例在腋窝。误诊病变以包块、肿物、赘生物、结节为表现形式者40例,以斑片、斑块、斑丘疹、丘疹、黑斑等为表现形式者56例,以溃疡、糜烂、瘢痕及囊肿为表现形式者7例。
各类型中,结节型BCC误诊数量最多,占15.92%(60/377);浅表型BCC误诊率约占30.44%(21/69);色素型BCC误诊率达50.00%(4/8),硬斑型BCC及基鳞癌的误诊率分别达50.00%(1/2)及60.00%(3/5)(表1)。
103例误诊病例中,被误诊为色素痣的例数最多,达27例(26.21%),其中19例为结节型,3例为浅表型,2例为浸润型,2例为腺样型,1例为毛囊漏斗部BCC。其次为误诊为脂溢性角化病,共13例(12.62%),其中9例为结节型,3例为浅表型,1例为色素型BCC。误诊为黑素瘤12例(11.65%),其中6例为结节型,2例为腺样型,浸润型、溃疡型、浅表型及色素型BCC各1例。误诊为鲍温病9例 (8.74%),其中7例为浅表型,2例为结节型BCC。误诊为鳞状细胞癌及湿疹的均为8例,大多为结节型BCC。误诊为日光性角化病4例,其中3例为浅表型,1例为溃疡型BCC。误诊为皮脂腺瘤、皮肤纤维瘤及寻常疣各3例,误诊为疣状瘤、汗管角化症、化脓性肉芽肿各2例,误诊为慢性光化性皮炎、毛细血管扩张症、硬化性苔藓、疣状表皮痣及脂溢性皮炎各1例,均主要为结节型BCC。误诊为疤痕1例,为硬斑型BCC。

图2 BCC各型组织病理(HE染色) 2A:结节型(40×);2B:浸润型(20×);2C:溃疡型(20×);2D:浅表型(20×);2E:色素型(40×);2F:微结节型(20×);2G:腺样型(20×);2H:硬斑型(10×);2I:毛囊漏斗部型(20×);2J:基鳞癌(20×);2K:纤维上皮型(10×)
3 讨论
皮肤BCC发病以50岁以上中老年人居多[6]。本研究中,发病年龄在60岁以上者64.82%,但35岁以下发病者占3.28%,35~60岁者占31.92%,年轻化趋势明显,且以女性为主;头颈面等曝光部位发生率高达89.52%,提示紫外线可能是诱发BCC的一个重要因素,这与Leiter等[7]研究一致,发病机制涉及基因水平的Hedgehog(Hh)途径异常、PTCH1失活突变及SMO激活突变[8]。
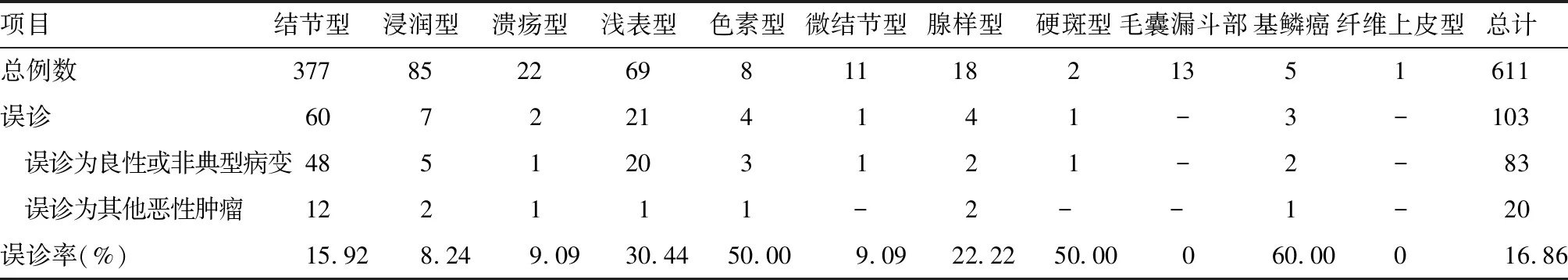
表1 各型误诊中病理分型 (例)Table 1 Pathological classification of misdiagnosis (Case)
根据美国国家综合癌症网络基底细胞癌临床实践指南[9],病理分型是决定基底细胞癌切除治疗后复发的重要因素,结节型、浅表型、色素型、毛囊漏斗部型及纤维上皮型等具有低风险复发可能。本研究中,低复发风险的BCC占83.14%,此类病变一般边界清楚,易于手术完整切除,预后较好;基鳞癌、硬化型/硬斑型、浸润型、BCC伴肉瘤样分化及微结节型等具有高风险复发可能。本研究中,此类型比例为16.86%,临床需予以重视,多选择Mohs显微描记手术或整体环周深部切缘评估式切除术[9],要求更宽的边距,以提高切缘肿瘤的清除率。虽然高危基底细胞癌比例很高,但手术完全切除治疗原发性基底细胞癌的效果明显,研究显示基底细胞癌切除术后复发率在10.1%以下,若完全切除,其复发率<2%,不完全切除的复发率为21%~41%[10]。对于高风险的BCC,与手术切除复发率2.9%相比,3年后莫氏显微摄影手术(MMS)的复发率(1.9%)可能略低[11]。关于基鳞癌,有研究表明,经广泛局部切除后复发率为12.00%~45.00%;而MMS的估计复发率为4.10%,显示5年无复发,生存率为95.1%,因此, MMS治疗BCC亚型是有效的[12]。在一项大规模回顾性研究中发现,原发性和复发性基底细胞癌MMS术后复发率较低,经MMS治疗的残留基底细胞癌复发率相对较高。MMS治疗的残余侵袭性基底细胞癌复发风险比原发性非侵袭性基底细胞癌高4倍以上[13]。另外,通过冰冻切片进行活检是确诊非黑色素皮肤癌的高度准确的方法,这种做法可以加快诊断和治疗,从而提高效果和患者满意度[14]。因此,精准的病理分型对手术方式指导及预后判断相当重要。
结节型BCC主要需与毛发上皮瘤鉴别诊断:CD34在毛发上皮瘤基质内强阳性,在BCC内+/-;Bcl-2在毛发上皮瘤细胞团周边阳性,在BCC内弥漫强阳性;CK20在毛发上皮瘤可见散在阳性,在BCC内阴性。最新研究显示AR及Bcl-2联合使用时,BCC的敏感性降低(70.60%),但特异性仍然很高(100.00%)。同样,临界/可疑基底细胞癌的敏感性为55.60%,而特异性为100.00%。虽然中度敏感,但结合这两种免疫标记物在区分BCC和毛发上皮瘤方面表现出极好的特异性[15]。伴有囊性改变时需与微囊附属器肿瘤鉴别;伴神经内分泌分化时需与merkel细胞癌鉴别,后者CK20阳性。浸润型BCC主要鉴别诊断包括:微囊附属器癌、结缔组织增生性鳞状细胞癌、结缔组织增生性毛发上皮瘤。溃疡型BCC主要与黑素瘤鉴别诊断,后者HMB-45、S-100、SOX-1常表达,还需与色素型原位鳞状细胞癌及色素型脂溢性角化病鉴别。浅表型BCC需与日光性角化病鉴别,后者Ber-ep4阴性。硬斑型BCC需与促结缔组织毛发上皮瘤鉴别,后者AE 1/3,EMA 和 Leu- M1(CD15)局灶阳性,CEA和S100 阴性,有些病例表达CK5,8,14和15。大多数情况下,用CK20可将促纤维增生性毛母细胞瘤与硬斑病样BCC和微囊性附属器癌鉴别开,因为促纤维增生性毛母细胞瘤中有 CK20阳性的神经内分泌细胞,而后两者组织内无;转移到皮肤的乳腺癌和皮肤微囊性附属器癌常为CK7阳性,而促纤维增生性毛上皮瘤为阴性。Stromelysin3 在硬斑病样基底细胞癌间质中有表达,而促纤维增生性毛上皮瘤间质却不表达,微囊附属器癌(Ber-ep4阴性)。基鳞癌主要需与鳞状细胞癌鉴别,后者Ber-ep4阴性。纤维上皮型BCC主要需与小汗腺汗管纤维腺瘤鉴别:前者组织病理显示吻合的基底样纤维从表皮向下延伸,纤维间质周围有成束的基底样细胞,在某些病变中可见基底样岛存在;后者病理表现为由立方形细胞构成的上皮性条索纵横交错,常延伸至真皮中层,上皮索之间为疏松的纤维血管性间质。是否纤维上皮型BCC起源于小汗腺纤维腺瘤尚存在争议[16]。
本研究中,BCC的首诊误诊率达16.86%。被误诊为色素痣的比例最大,占所有误诊的26.21%,病理分型主要为结节型及浅表型,大体主要表现为斑块、丘疹和肿物,表面稍粗糙,边缘不规则,不具有对称性,且常为曝光部位,而色素痣一般不伴溃疡,其病变中血管扩张不明显,皮肤镜有助于鉴别。其次易被误诊为脂溢性角化病,病理分型主要为结节型及浅表型,大体主要表现为丘疹、斑疹,此类病变表面粗糙且颜色较深,边缘较圆顿,且很少有溃疡,而BCC则边缘呈堤坝卷边状。被误诊为鲍温病者占所有误诊的8.74%,病理分型主要为浅表型及结节型,大体主要表现为丘疹、斑疹。鲍温病也叫原位鳞状细胞癌,表现为单一、界限清楚、逐渐扩大、形状不规则的丘疹、斑片或斑块,其病变上常有鳞屑和结痂,有3%~5%的患者发展成浸润性鳞癌[17],与浅表型BCC在临床上较难区分。本研究中,浅表型BCC的误诊率达30.43%,其中最易被误诊为鲍温病,提示临床上需辅助皮肤镜检查[18]与活检,以提高诊断率。被误诊为黑素瘤的比例占所有误诊的11.65%,其病理分型主要为结节型,主要临床表现为肿物及斑丘疹;黑素瘤一般表现为新发的扁平不对称皮损,直径一般大于6 mm,边缘不规则,色素分布不规则。皮肤镜对BCC与黑素瘤的鉴别诊断有很大帮助,可减少皮肤色素型肿瘤的误诊、漏诊[19]。在本研究中基鳞癌的误诊率最高,达60.00%,说明临床医生对此类病变认识尚不够深入,也可能与本研究基鳞癌例数较少有关;色素型BCC的误诊率达50.00%,是由于归属到其它病理类型后,合并了色素型的BCC就不再归类到色素型BCC的诊断中;初诊为 “肿物性质待查、皮疹待查”的比例为11.46%,此类诊断源于对BCC的认识程度欠佳,仅给予症状学诊断,与尹逊国等[20]调查结果一致。此类诊断中,有9例为浸润型BCC,属于高危型BCC,此类型易复发。BCC误诊率偏高,可能是因为BCC生长缓慢,且临床表现形式多样,医务人员及患者对该病缺乏深刻认识,加之某些亚型肉眼观察诊断的局限性所造成。提示临床医生应积累临床经验,仔细查体,必要时结合皮肤镜检查可减少误诊的发生,确诊需要行组织病理检查[21]。
综上所述,皮肤BCC临床和肿瘤病理表现多样,临床表现以肿物为主,病理分型以结节型为主,虽然预后较好,但部分亚型有浸润及复发风险,临床误诊率较高。提高皮肤镜检及活检率,加强对易误诊病变的认识,对改善BCC的诊断、治疗及预后有重要作用。

