116例颈静脉球瘤患者临床特点分析
吴媛媛 谭华章 冯勃 韩东一 黄德亮 杨仕明 戴朴 申卫东
颈静脉球瘤是罕见的颅底肿瘤,又称副神经节瘤或化学感受器瘤[1]。颈静脉球瘤虽然是中耳最常见的肿瘤,但仍临床少见,其部位深在、隐蔽,不易发现,其主要症状往往缺乏特异性故容易误诊误治。虽然绝大多数颈静脉球瘤是良性的,但是它具有很高的局部侵袭倾向,如:侵蚀邻近血管、后组颅神经、中耳、岩尖、海绵窦、内耳、颈动脉,甚至颞下窝,可能导致严重的后果,并且通常会复杂化肿瘤的手术治疗[1~4]。提高对颈静脉球瘤临床特点的认识,对其早期诊断和治疗是必要的,因此,本文回顾性分析2007~2017年解放军总医院耳鼻咽喉头颈外科收治的116例颈静脉球瘤患者的临床资料,总结其临床特点,报告如下。
1 资料和方法
1.1临床资料 回顾性分析2007~2017年解放军总医院耳鼻咽喉头颈外科确诊并收治的116例颈静脉球瘤患者的资料,其中男53例,女63例;年龄15~69岁,平均42.23±12.23岁;右侧49例,左侧67例;病程20天~21年,平均41±5.28年。除了1例68岁的患者因全身状况不佳未行手术、经影像学检查诊断,1例既往手术已经病理确诊,另1例经外耳道肿物活检确诊外,其余113例患者均行手术治疗,且术后均经病理学检查确诊为颈静脉球瘤,其中4例患者提示为恶性或者不除外恶性。116例患者中,有1例为功能性颈静脉球瘤,1例为右侧颈静脉球瘤及双侧颈动脉体瘤,1例为双侧颈静脉球瘤。
1.2听力检查 116例患者中有2例患者未查询到其纯音听阈检查结果,行纯音听阈检查者114例,行听性脑干反应(ABR)、畸变产物耳声发射(DPOAE)、40 Hz听觉相关电位及听性稳态反应检查19例,行言语识别率检查12例。
纯音听阈检查采用丹麦产Madsen-Conera型听力计或美国产GSI61型听力计,分别检测0.125~8 kHz 7个频率的气导听阈和0.25~4 kHz 5个频率的骨导听阈;根据0.250~2 kHz气导平均纯音听阈进行听力减退严重程度分级[5],分为听力正常(-10~25 dB HL),轻度听力损失(26~40 dB HL),中度听力损失(41~55 dB HL),中重度听力损失(56~70 dB HL),重度听力损失(71~90 dB HL),极重度听力损失(>90 dB HL);分别计算低频段(0.125~1 kHz)和高频段(2~8 kHz)的纯音听阈结果。
1.3影像学检查 116例患者均在外院或本院行颞骨CT、颅脑MRI平扫及增强扫描;行颅脑或颈部数字减影血管造影术(DSA)者102例,其中术前行血管栓塞者91例,颅脑磁共振DWI检查3例,颈部血管彩超检查1例,颅脑MRA检查1例,全身PET检查1例。
1.4其他辅助检查 116例患者中行耳内镜检查62例,电子喉镜检查32例,面肌电图18例,前庭功能检查13例,耳蜗电图检查9例,咽鼓管功能检查5例,前庭肌源性诱发电位检查2例。
1.5Fisch分型 根据影像学检查及手术所见对患者行Fisch分型[6,7],分为:A型(局限于鼓室),B型(局限于鼓室和乳突,无颈动脉管和颈静脉球骨质受累),C型(破坏颈静脉球骨质,侵犯迷路下、岩尖,累及颈内动脉)和D型(浸润颅内,可为硬膜外或硬膜内浸润),D型又分为De1型(颅内硬膜外浸润,后颅窝硬脑膜移位小于2 cm)、De2型(颅内硬膜外浸润,后颅窝硬脑膜移位大于2 cm)、Di1型(肿瘤硬膜内浸润深度小于2 cm)、Di2型(肿瘤硬膜内浸润深度大于2 cm)。
2 结果
2.1症状 116例患者中最常见的症状为听力下降(105例,90.52%)及耳鸣(94例,81.03%),且耳鸣多为搏动性耳鸣(71例,75.53%,71/94);其次为耳流脓、耳痛、眩晕、外耳道出血、声音嘶哑、耳胀满感、头痛、吞咽障碍、言语含糊、视力下降、晕厥(表1)。

表1 116例颈静脉球瘤患者不同临床症状例数分布
2.2体征 116例患者中最常见的体征是外耳道肿物,其次是面瘫、伸舌偏斜、鼓膜红色或蓝色、或鼓室内红色肿物、一侧软腭瘫、面部抽搐、上颈部包块、斜方肌或胸锁乳突肌无力(表2)。1例功能性颈静脉球瘤患者,血压波动明显,最高达220/155 mmHg,心率95~113次/分;有2例可同时窥及外耳道及鼓室肿物。
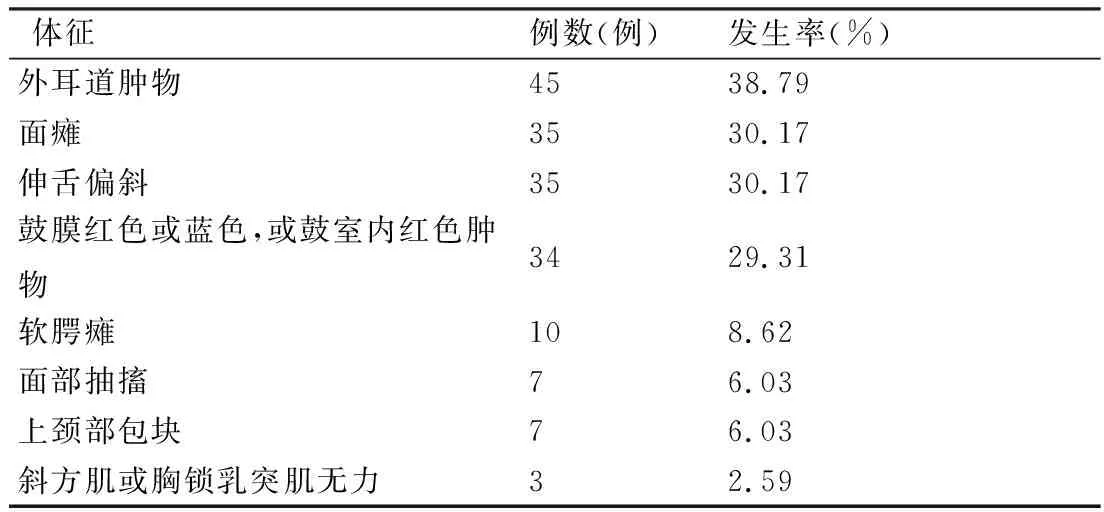
表2 116例颈静脉球瘤患者不同体征的例数分布
2.3听力损失的类型 114例患者的纯音听阈检查结果主要表现为全聋、传导性聋、混合性聋、重度和极重度感音神经性聋(表3)。4例恶性或疑为恶性肿瘤者3例全聋,1例为传导性聋。Fisch分型为A型(3耳)、B型(2耳)的患者听力表现为正常、传导性聋及混合性聋。Fisch分型为D型的56例患者中有30例为全聋,其中,17例Di2型的患者中有14例为全聋;2例De2型的患者中1例为全聋,1例为极重度感音神经性聋;28例Del型的患者中11例为全聋;7例Dil型的患者中4例为全聋。45例全聋患者中有30例Fisch分型为D型,Fisch分型为C型的患者则听力表现多样化。

表3 114例颈静脉球瘤患者不同听力损失程度及类型例数分布
2.4影像学特点 116例患者颞骨CT多表现为颈静脉孔区不同程度扩大,骨质呈虫蚀样破坏。颅脑MRI扫描T1加权成像可见肿瘤多为等信号, T2加权成像多呈明显高信号, 增强扫描可见明显不均匀强化,部分病灶呈现出特征性的“盐和胡椒征”外观。DSA检查表现为富血供型肿瘤, 并显示肿瘤主要由颈外动脉分支供血,多由咽升动脉、耳后动脉、枕动脉供血,其次有椎动脉的分支、颈内动脉的分支、颈外动脉的分支颞浅动脉、上颌动脉的分支耳深动脉参与肿瘤供血。
2.5肿瘤的Fisch分型 113例行手术治疗的患者行Fisch分型,其中A型3耳,B型2耳,C型52耳,D型56耳,其中De1型30耳, De2型2耳, Di1型7耳,Di2型17耳。
3 讨论
3.1颈静脉球瘤的症状和体征 听力下降和耳鸣是绝大多数患者的共同症状。因为肿瘤丰富的血管,搏动性耳鸣常常是最早的症状[8]。以往文献均报道搏动性耳鸣和听力下降是颈静脉球瘤患者最常见的症状,且耳鸣较听力下降更常见[1,9~12]。但本组病例中听力下降的患者比例高达90.52%,高于既往文献报道[9,12,13],不能排除既往手术、既往放疗、老年性聋、合并中耳炎等因素所致。本组病例中耳鸣患者占81.03%,其中搏动性耳鸣者占耳鸣患者的75.53%(71/94),与既往文献报道一致[9,13]。本组病例中耳部常见症状还包括:耳流脓、耳痛、眩晕、外耳道出血、耳胀满感;Jackson[9]报道有耳胀满感者约39%,为最常见的耳部症状之一,但在本组病例中仅有14.66%,是耳部症状中最少见的。
文献报道颈静脉球瘤最常见的体征是中耳肿块,但中鼓室肿块可能不易被发现[9]。本组患者中最常见的体征为外耳道肿物,占38.79%,其次为鼓膜呈红色或蓝色、或透过鼓膜可见鼓膜后红色肿物, 约占29.31%,其中2例患者可同时看见外耳道及鼓膜后肿物,即体检可见外耳道或鼓室肿物的患者占66.38%(77/116),但低于文献(100%)[9]报道。因为肿瘤富含血管,发现患者有外耳道或鼓室红色肿物,应该考虑到本病的可能,尽量避免鼓膜切开和外耳道活组织检查,除非所有重要的解剖结构被确定并且可以安全地控制出血[9]。
除了耳部,由于颅神经受到压迫患者通常出现其他颅神经症状和体征,穿行于颈静脉孔区的颅神经(颅神经IX-XI)受压可以引起吞咽困难、斜方肌和胸锁乳突肌无力、声音嘶哑,但通常发生在耳鸣和耳聋症状之后;颈静脉球瘤还可以引起面瘫、舌下神经麻痹,或霍纳征[1,8]。Seymour等[12]报道最常受累的颅神经是迷走神经(16%)、舌咽神经(16%)和面神经(8%)。Borba等[14]报道中晚期常有后组颅神经受损,面神经麻痹占10 % ~ 40 %。本组患者中最常见的颅神经症状是面瘫和伸舌偏斜,均占30.17%,即面神经和舌下神经在颈静脉球瘤中是最常受累的颅神经。面神经麻痹更可能是肿瘤直接侵犯面神经的结果[10],手术中也可见面神经的水平部或垂直部受侵犯,对预后无重要意义。本组病例中声音嘶哑者占15.52%,吞咽障碍者占4.31%,远少于Borba等[14]报道的声音嘶哑和吞咽困难者占55%。本组病例中较少见的症状和体征为面部抽搐、头痛、言语含糊、视力下降、副神经受损症状(斜方肌或胸锁乳突肌无力)、晕厥。
3.2听力特点 本组病例中Fisch分型为A型、B型的患者听力表现为正常、轻度传导性聋和混合性聋。Fisch 分型为D型的56例患者中有30例表现为全聋,而45例全聋患者中有30例Fisch分型为D型,17例Fisch分型为Di2型的患者中有14例为全聋。Fisch分型主要依据病变的范围和周围重要结构受累情况,故颈静脉球瘤患者的听力损失程度与肿瘤的范围、中耳及内耳的受累程度有密切关系。当肿瘤侵犯范围较小、局限于原发部位时,听力表现为正常,或轻、中度传导性聋,当肿瘤较大,向耳蜗、内听道、颅内侵犯时,患者听力检查表现为全聋、重度、极重度感音性聋或仅残余小部分听力。
3.3影像学表现 本组116例患者中有86例患者通过CT、MRI及增强扫描初步诊断为颈静脉球瘤,可见影像学检查在颈静脉孔区肿瘤的诊断中具有不可替代的重要作用。薄层颞骨CT、MRI及增强扫描可以相互补充地反映病变的特点。薄层颞骨CT在显示骨质破坏的范围上更有优势,强化核磁成像对确认肿瘤的范围最佳[8]。颈静脉球瘤常沿着最低阻力途径生长,如乳突气房、血管沟、咽鼓管及颅底孔道,在CT骨窗像上显示出更强的侵袭性,颈静脉孔区扩大,颈静脉孔周缘可见浸润性、破坏性骨质改变[15]。MRI能更清晰地呈现肿瘤的血管特征,在MRI T1加权成像可见肿瘤实质多为等信号, 少数呈稍高或稍低信号;T2加权成像肿瘤实质多呈明显高信号, 信号欠均匀;增强扫描可见明显强化[16]。在大于2 cm的病灶中肿瘤的高信号与血管流空的低信号形成的混杂信号的软组织影,呈现出特征性的“盐和胡椒征”外观。
本组116例患者中行DSA检查者102例,DSA 检查显示颈静脉球瘤为富血供的肿瘤, 肿瘤染色明显,可见DSA能准确地显示肿瘤的供血动脉、肿瘤血管的细节以及从整体上评价肿瘤与其周围血管的关系[16]。对疑有颈静脉球瘤的患者术前行 DSA 检查,对行血管栓塞、减少手术中出血有着十分重要的意义。本组术前行血管栓塞者91例,行血管栓塞后复查证实肿瘤染色明显减少,甚至基本消失。
3.4特殊病例
3.4.1功能性颈静脉球瘤 大约1%至3%的副神经节瘤是有分泌功能的[9,11],具有分泌功能的颈静脉球瘤可以引起高血压、头痛等症状[14]。本组116例病例中有1例功能性颈静脉球瘤的患者,为15岁的男性,入院后血压波动明显,最高达220/155 mmHg,心率95~113次/分,对本病诊断有明显的提示作用。24小时尿液中香草扁桃酸、去甲肾上腺素或者甲氧基肾上腺素的检测即可明确诊断。此类患者围手术期儿茶酚胺分泌过多可能导致患者术中死亡,因此,筛选儿茶酚胺内分泌肿瘤对颈静脉球瘤患者是必要的。血压升高常见于功能性肿瘤,但正常血压不能完全排除肿瘤的分泌活动,Schwaber等(1984)推荐所有副神经节瘤行尿儿茶酚胺排泄量估计,作为功能性肿瘤常规筛选检查。针对有分泌功能的颈静脉球瘤患者,应该进行周密的术前准备,避免术中因肿瘤突然分泌儿茶酚胺而引起灾难性的并发症。
3.4.2恶性颈静脉球瘤 大部分学者认为局部淋巴结或远处转移为颈静脉球体瘤唯一的恶性标志, 转移率4%[9]。Brewis等[17]报道常见转移部位依次为骨、肺、淋巴结、肝脏、其他,最晚可初次诊疗后30年发生转移,年龄、性别与肿瘤转移无关;转移肿瘤疼痛比较明显,耳聋发生率低。但本组4例恶性或可疑恶性的颈静脉球瘤患者均有耳聋,且3例为全聋,1例为传导性聋;而有疼痛症状的患者仅1例;4例患者中2例有面瘫及伸舌偏斜,值得注意的是,有2例患者有视力改变(1例复视,1例患侧单眼视力下降)。出现上述症状及体征均应注意是否为恶性颈静脉球瘤。
综上所述,颈静脉球瘤有以下主要特点:①病程较长,本组患者平均病程5.41年,个别达20年以上;②最常见的症状是听力下降及耳鸣,耳鸣大多数为搏动性耳鸣;③最常见的体征为外耳道肿物或透过鼓膜可见鼓膜后红色肿物;④最常见的其他颅神经症状是面瘫和伸舌偏斜;⑤CT、MRI及增强扫描能很大地提高颈静脉球瘤诊断的准确性。
颈静脉球瘤一直被认为是颈静脉孔区富于挑战性的肿瘤。对疑为该病患者应仔细询问病史及专科体检,考虑到颈静脉球瘤的可能,进而行影像学检查进一步诊断,早期诊断对该病的治疗及预后具有重要意义。

