磨玻璃结节肺浸润性腺癌危险因素分析及列线图预测模型构建
黄瑞雪 陈秋容 林育彤 黄育鑫
磨玻璃结节(ground glass nodules,GGN)被定义为肺内结节状、淡薄密度影增加的病灶区域,在该区域内任何正常结构(如血管、气道等)的边缘仍保持正常轮廓[1]。随着肺癌高分辨率CT筛查的普及,GGNs的检出变得越来越常见。根据美国胸科学会(American Thoracic Society,ATS)对GGN的分类,既可能是良性病变,如局灶性间质纤维化(focal interstitial fibrosis,FIF)、瘤性增生(atypical adenomatous hyperplasia,AAH);也 可能是浸润前病变,如原位腺癌(adenocarcinoma in situ,AIS)等;又可能是恶性病变,例如微侵袭性腺癌(minimally invasive adenocarcinoma,MIA)和侵袭性腺癌(invasive adenocarcinoma,IA)[2]。目前,GGN的合理管理和最佳治疗,有助于早期肺癌的检出和患者预后的改善,越来越受到临床和社会的关注。一般认为,较大的GGN直径是恶性病变的独立危险因素[3]。然而,亦有研究表明,直径小于1 cm的GGN也可能是侵袭性病变,提示直径可能无法有效预测GGN的良恶性结果[4]。因此,构建新的GGN恶性病变的预测模型,对于寻找最佳GGN干预时机和准确评估病变浸润程度具有重要意义。
列线图是建立在多因素回归分析的基础上,整合多个预测因素后,将复杂的回归方程通过带有刻度的线段转变变量之间的关系为可视化的图形[5]。列线图的可读性和方便理解,在临床研究和医学实践中也逐渐得到了越来越多的关注和应用。本研究拟通过肺GGN 的临床特征和CT征象,建立相应的线列图模型来预测肺GGN的恶性浸润程度,以期为肺GGN的定性诊断与临床管理提供证据支撑。
资料与方法
一、研究对象
本研究的研究对象为2017年1月1日至2019年12月31日期间于我院就诊并行胸腔镜手术的GGN患者。纳入标准:(1)年龄≥18周岁;(2)CT的肺窗和纵膈窗均显示为孤立性GGN,且病灶最大的轴位直径≤3 cm,无远处转移,未合并其他肿瘤病史;(3)根据肺腺癌国际多学科病理分类标准[6],术后病理诊断为AAH、AIS、MIA或IA。排除标准:(1)患者一般资料或者影像资料不完整;(2)发生远处转移。本研究已获得本院伦理委员会审批通过。
根据病理诊断结果,分为浸润前病变组和浸润性腺癌组。具体手术切除标准如下:(1)对于单纯GGN直径<1 cm,随访6个月内GGNs增大超过0.2 cm,应考虑手术切除。(2)对于单纯GGN直径>1 cm,在随访的最初3个月内无明显变化,建议手术切除1.5 cm或以上的GGN[4]。
二、数据收集
收集纳入研究对象的基线特征和临床资料,包括年龄、性别、吸烟史、肿瘤家族史、临床症状(咳嗽、咳痰、胸痛、发热等)、CEA和影像学特征,包括平均CT值(HU)、GGN最大直径、形状(圆形、类圆形或不规则)、病灶边缘(模糊、清晰)、胸膜牵拉征、毛刺征、分叶征、空泡征、血管集束征和支气管充气征。平均 CT 值的测量方法如下:在尽可能避免较大的肺支气管、血管和空泡的最大横截面上,通过椭圆形感兴趣区域(region of interest,ROI)包绕整个病灶边缘的内部测量。
三、统计分析
结 果
一、一般资料
根据纳入和排除标准,最终共收集191例GGN患者,其中男49例,女142例,平均年龄(54.51±9.15)岁。浸润前病变75例,包括AAH 16例和AIS 59例;浸润性腺癌116例,包括MIA 64例和IA 52例。两组患者在结节类型、吸烟史、病灶大小、平均CT值、形状、胸膜牵拉征、空泡征、分叶征、毛刺征的差异具有统计学意义(P<0.05),而在年龄、性别、CEA、肿瘤家族史、临床症状、边界、血管集束征等差异无统计学意义(P<0.05)。两组患者的一般基线资料详见表1。
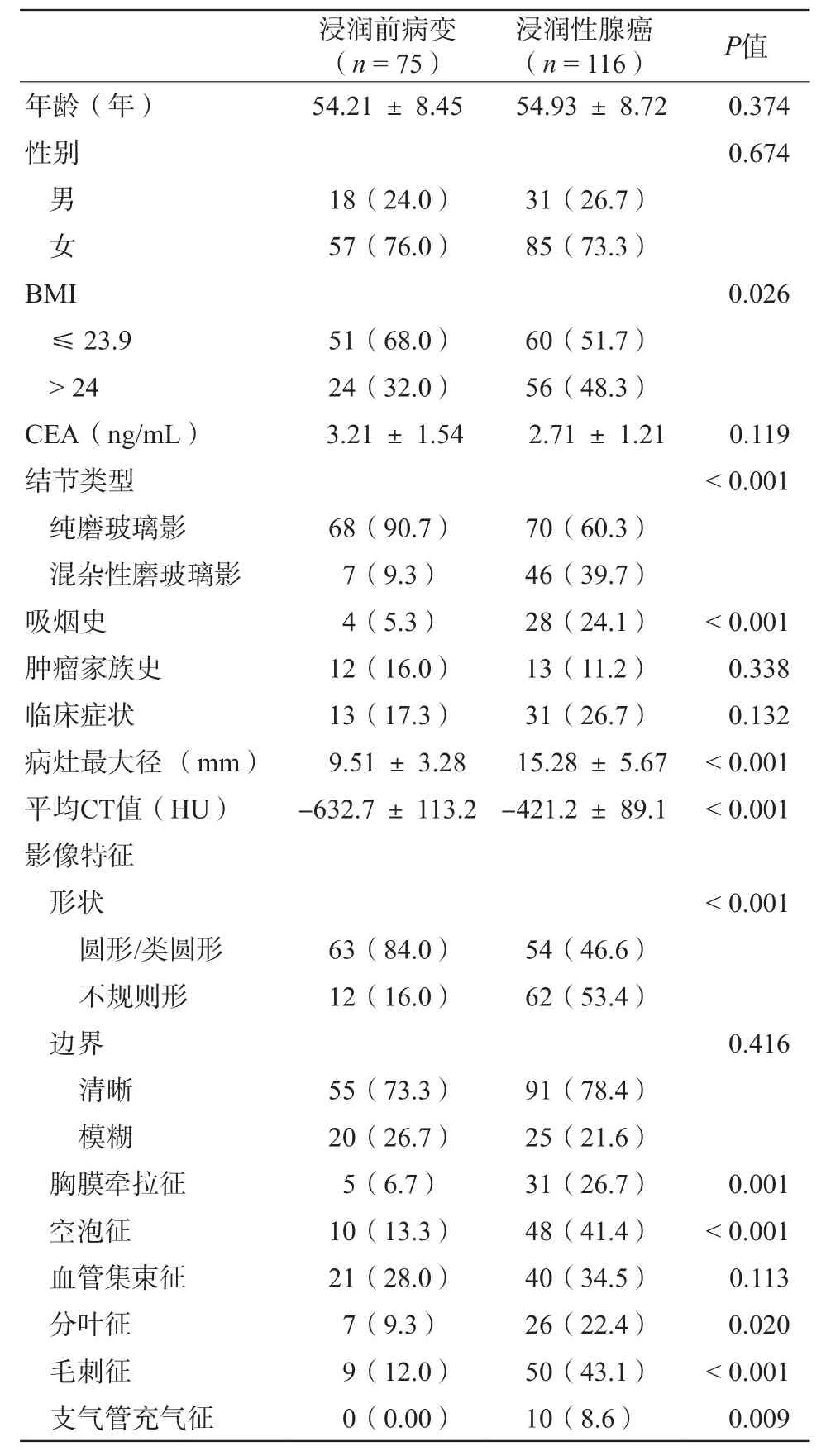
表1 两组患者基本临床信息和CT征象的比较(n,%)
二、多因素分析
将单因素分析中有统计学意义的变量纳入Logistic多因素分析,结果显示吸烟史、病灶最大直径、CT值、空泡征等是区分浸润前病变和浸润性腺癌的独立危险因素(P<0.05),具体见表2。

表2 Logistic回归分析浸润性腺癌的危险因素
三、列线图风险模型的建立
ROC曲线分析表明,平均CT值的最佳临界点为-570.4 HU,敏感度为71.93%,特异性51.56%,曲线下面积(area under the curve,AUC)为0.62。依照Logistic回归分析结果选出吸烟史、病灶最大直径、CT值、空泡征四个因素构建列线图模型(图1)。在列线图中,每个变量在刻度上具有一定的分数,总分为4个因素对应的分数总和。将分数总和投射到风险评分轴即可得到相应的浸润性腺癌预测;分数越高,说明浸润性肺腺癌的风险越高。列线图ROC曲线结果显示,预测浸润性腺癌风险值的最佳临界点为0.521 4,AUC为0.784,敏感度和特异度分别为72.31%、83.64%。
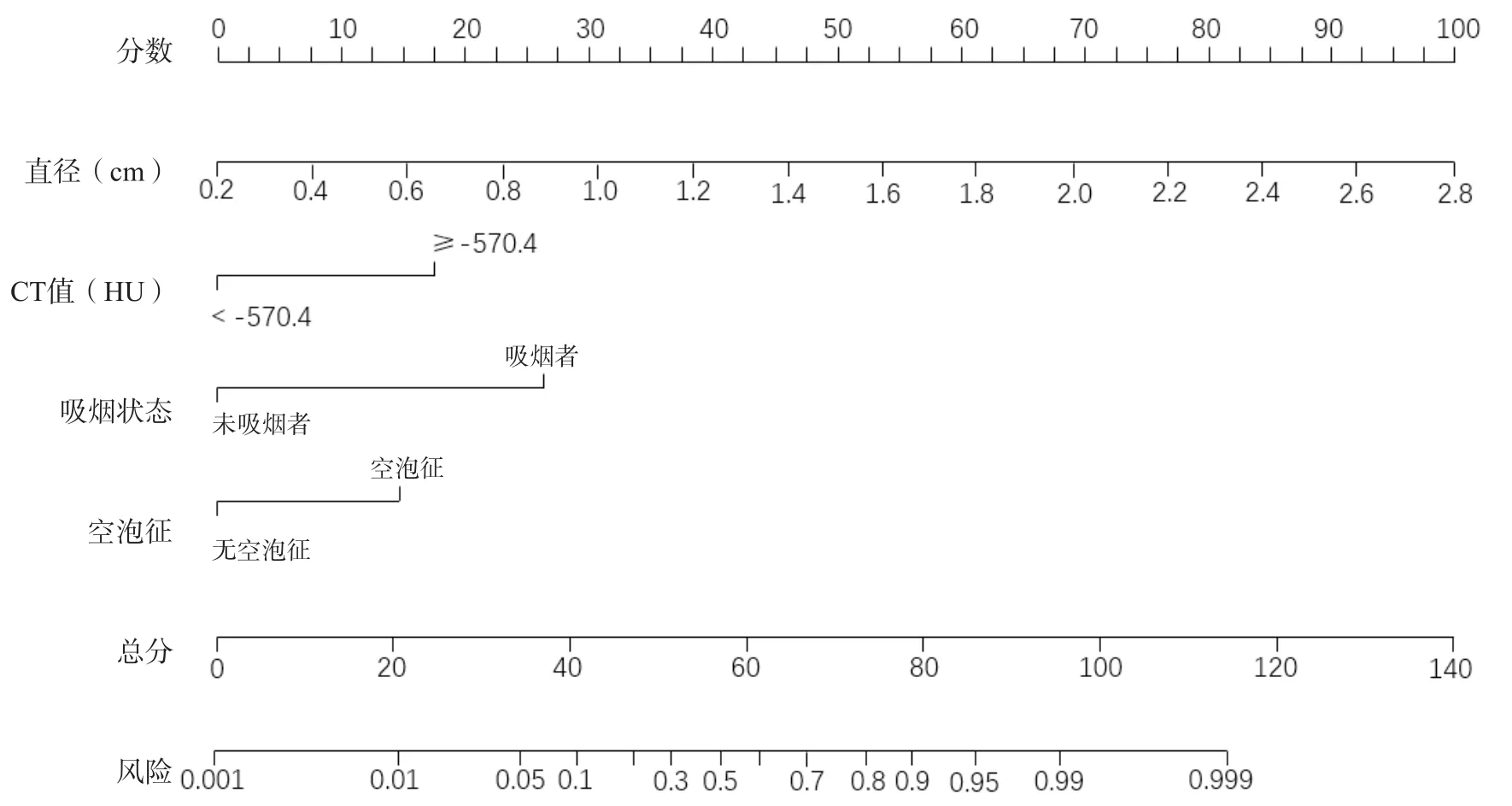
图1 列线图模型预测GGN浸润性腺癌的风险
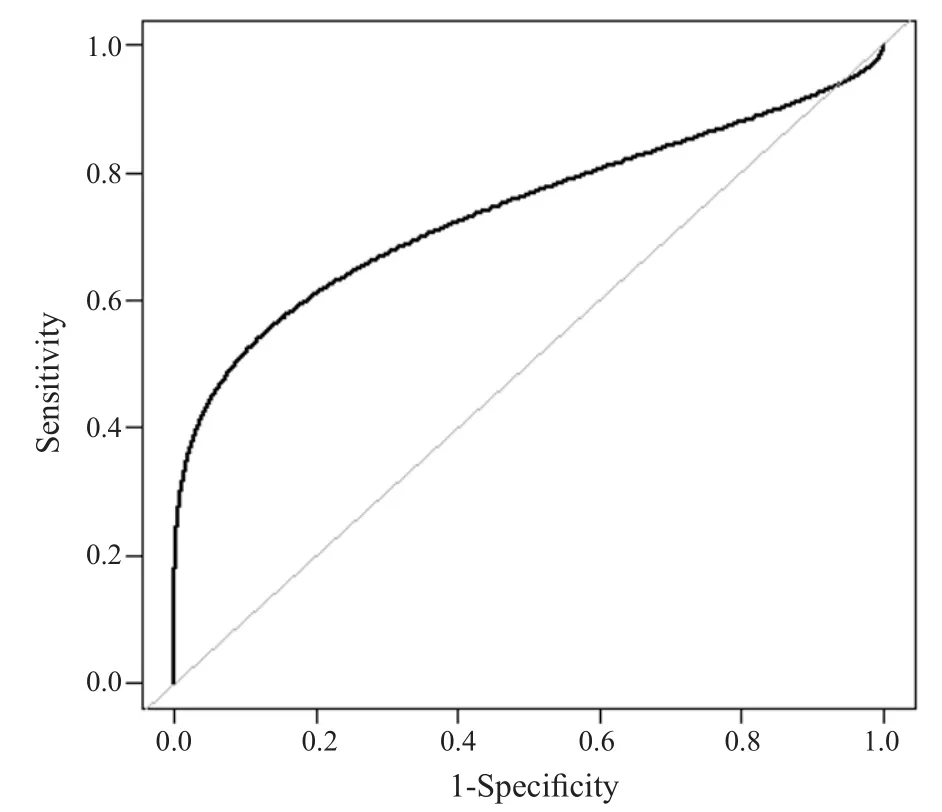
图2 列线图模型的ROC曲线
讨 论
作为一种非特异的影像学征象,GGN良恶性鉴别是当前影像诊断的重要问题。虽然良恶性GGN的CT表现各有不同的影像学特征,但由于影像学征象上的重叠,仅仅凭借单一的影像学特征往往容易出现误诊。本研究综合了临床资料和CT征象,发现吸烟史、病灶最大直径、CT值、空泡征是区分浸润前病变和浸润性腺癌的独立危险因素,并建立了相应的列线图模型。
本研究进一步证实了更大的病灶最大直径和更高的平均CT值与浸润性腺癌的相关性。对于GGN而言,病灶最大直径一直都是其最基本也是最重要的影像学特征;而研究显示,平均CT值越高反映了肺泡中肿瘤细胞的增多,也提示其病变正在向侵袭性的方向发展[7]。越来越多的研究报道了病灶直径和平均CT值在预测GGN的影像学价值。李等[8]通过Logistic多因素回归分析表明,最大横截面长径和平均CT值是病灶浸润程度的独立预测因子(P<0.05);She等[7]对来自5个医疗机构的397例浸润性腺癌的回顾性分析发现,最大横截面长径和平均CT值是诊断GGN浸润性腺癌的重要影像学特征。依照国外关于GGN管理指南的推荐[10],对于直径小于5 mm的GGN不需要CT随访,而本研究有多个病变小于5 mm的术后病理为浸润性腺癌。尽管较多研究报道了平均CT值对于浸润性腺癌的预测价值,但其临床应用仍存在一定的争议,因为其大小容易受到测量方法、重建方式、影像层厚的因素的影像。因此,实际临床的应用更加强调了多种CT征象的联合使用。
大量研究报道了吸烟和肺腺癌的发病风险升高 的 相 关 性[11-12]。Kobayashi等[13]对 67名 GGN患者随访研究发现,吸烟史与GGN增长的速度密切相关;Chang等[14]分析了122名没有恶性肿瘤病史的GGN患者,发现GGN结节增长快的患者中,吸烟者比例更高。因此,对于合并吸烟史的GGN患者,浸润性腺癌的发病风险升高,吸烟史可能是预测GGN浸润性腺癌的重要因素。在本研究中,空泡征也是区分浸润前病变和浸润性腺癌的独立危险因素,该结果与其他相关文献报道[15]一致。
列线图是一种使用不同的变量和相应的权重大小来计算潜在风险的图形统计工具,在临床上可以根据单个患者的具体特征提供风险评估。在现实临床工作中,放射科医生往往需要结合多项临床或影像学指标来提高自己的疾病诊断准确水平。列线图的出现,使得临床诊断更加客观、定量和实用,也更加符合循证医学的理念,有助于制定合理的GGN管理模式,对患者预后和生活质量具有重要意义。综上所述,吸烟史、病灶最大直径、CT值、空泡征是区分浸润前病变和浸润性腺癌的独立危险因素,对其综合评估对于GGN肺浸润性腺癌的诊断具有较高的临床应用价值,值得进一步推广使用。
本研究也存在一定的不足:(1)作为一项回顾性研究,仅纳入了手术切除后具有病理结果的GGN病例,可能造成一定的选择偏倚,因此需要前瞻性研究来验证本预测模型的诊断效能;(2)本研究仅纳入了手术切除后的病理证实为浸润性腺癌或浸润前病变的患者,GGN的直径相对较大,研究结果可能具有潜在的偏倚,限制了本研究结果的权威和推广;(3)本研究仅对照GGN中AAH和AIS来诊断浸润性腺癌,研究结果可能无法适用于诊断所有GGN中的浸润性腺癌,研究结论需要进一步的前瞻性研究来验证。

