腹腔镜结肠癌根治术治疗进展期结肠癌的效果分析
魏东庆
宁津县人民医院外一科,山东德州 253400
结肠癌发生在直肠与乙状结肠交界位置,是一种恶性程度较高的肿瘤, 其发病率占胃肠道肿瘤前3位,占全身恶性肿瘤的第4 位,且呈逐年递增的趋势,40~50 岁人群为疾病的高发人群[1],由于该种恶性肿瘤症状隐匿, 无特异性症状,10%的患者确诊时存在局部进展,如未能及时得到救治,会影响患者的生存质量及生存率。 手术是目前最有效的治疗方式,以开腹术及微创术为主,前者可有效根除病灶,手术技术成熟,但手术带来的创伤大,术后疼痛剧烈,患者需要经历较长的恢复时间[2]。 腹腔镜结肠癌根治术是微创手术的代表,其具有创口小及恢复快的优势[3],手术适应范围更广,接受度更广,但该种手术的根治效果及安全性缺乏循证医学依据。 鉴于此,抽取2018 年4月—2020 年5 月在该院接受治疗的84 例进展期结肠癌患者为研究对象, 对其实施腹腔镜结肠癌根治术及开放手术后取得的效果进行综合比较,现报道如下。
1 资料与方法
1.1 一般资料
抽取在该院接受治疗的84 例进展期结肠癌患者为研究对象,纳入标准:①经影像学、细胞学及术后病理确诊为结肠癌;②术前未接受放化疗治疗;③无手术禁忌证;④病理分期为T3 期或T4 期,固有肌层浸润深度5 mm 以上;⑤预计生存期超过6 个月。 排除标准:①中途转为开腹手术、术前接受免疫治疗者;②伴随肠梗阻、穿孔或粘连等情况;③严重感染或凝血功能异常;④心肝肾功能障碍。 采用奇偶分配法将其分成两组实施研究, 分别列入对照组与观察组中,每组 42 例。 对照组男女比为 26∶16;年龄下限值为 46岁,上限值为 80 岁,平均年龄(59.23±3.19)岁;TNM 临床分期:T3 期 23 例,T4 期 19 例。 观察组男女比为 27∶15;年龄下限值为48 岁,上限值为82 岁,平均年龄(59.19±3.20) 岁;TNM 临床分期:T3 期 24 例,T4 期18 例。 两组患者的一般资料比较差异无统计学意义(P>0.05),具有可比性。研究在患者或家属同意的前提下实施,均签署知情同意书,得到伦理委员会批准。
1.2 方法
术前给予患者营养支持及胃肠减压,做好肠道准备,调节患者体内酸碱平衡。
对照组采用传统开腹术,实施气管插管全麻成功后,取膀胱截石位,在患者肿瘤下腹部位行切口,长度为15~20 cm, 将腹腔肌层切开后, 准确定位肿瘤位置,观察周围组织,沿直肠系膜下动脉,离断根部,将肿瘤及周围组织实施钝性分离,直至周围膜系距离病灶2 cm,操作时注意避开输尿管及周围神经组织,切除病灶后,实施肠管吻合,冲洗盆腔、置入引流管,逐层缝合切口,关闭腹腔,术毕。
观察组采用腹腔镜结肠癌根治术,实施气管插管全麻成功后,取头低左侧高的改良截石位,将腹部实施常规消毒,在脐部上方约2 cm 位置建立人工气腹,采用Trocar 穿刺,压力为12~15 mmHg。 在患者脐孔周围1 cm 位置做1 个孔,作为观察孔,在患者左右麦氏点做3 个孔,作为操作孔,将超声刀、操作钳及腹腔镜置入腹腔,观察内部脏器情况,准确定位肿瘤位置,观察其有无淋巴结转移的情况。采用纱带扎紧肿瘤周围的肠管及系膜根部,游离出结肠,并将肠系膜血管分离至根部。 对于降结肠癌及横结肠癌的患者,将其左下腹穿刺孔扩大至5 cm,游离出肠段,在肿瘤处腹腔外10 cm 位置切除肠段,吻合两端肠管,将其置于腹腔。 对于乙状结肠癌患者,在其肿瘤上端行12 cm 切口,采用超声刀分离结肠系膜至下血管位置,然后将其离断。清扫患者盆腔,通过腹腔镜,分离骶前筋膜前方至肿瘤下3 cm 位置,冲洗腹腔,置入引流管,术毕。
1.3 观察指标
①术中出血量、切口长度、手术时间、胃肠功能恢复时间及住院耗时;②吻合口瘘、吻合口出血、切口感染及粘连性肠梗阻等并发症发生情况。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析,计量资料用()表示,两组间比较进行独立样本t检验;计数资料采用[n(%)]表示,组间比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者各项临床指标比较
与对照组比较, 观察组患者术中出血量更少,切口更短、手术时间更短、胃肠功能恢复时间更快,住院时间更短,差异有统计学意义(P<0.05),见表 1。
表1 两组患者各项临床指标比较()
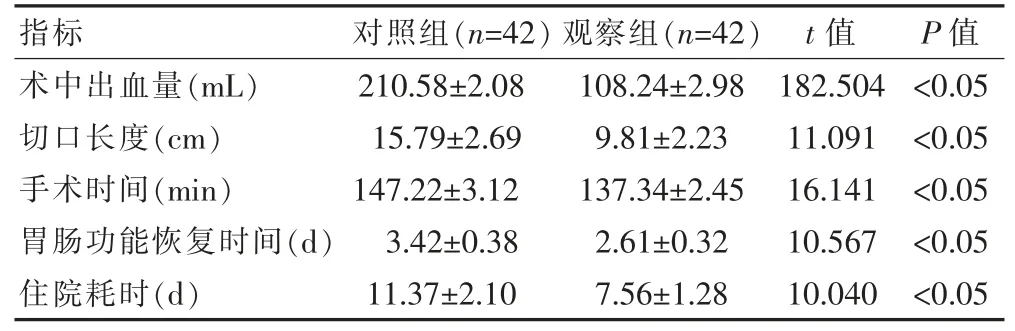
表1 两组患者各项临床指标比较()
指标 对照组(n=42) 观察组(n=42) t 值 P 值术中出血量(mL)切口长度(cm)手术时间(min)胃肠功能恢复时间(d)住院耗时(d)210.58±2.08 15.79±2.69 147.22±3.12 3.42±0.38 11.37±2.10 108.24±2.98 9.81±2.23 137.34±2.45 2.61±0.32 7.56±1.28 182.504 11.091 16.141 10.567 10.040<0.05<0.05<0.05<0.05<0.05
2.2 两组患者并发症发生情况比较
观察组与对照组并发症率分别为4.76%及28.57%,差异有统计学意义(P<0.05),见表 2。

表2 两组患者并发症发生情况比较[n(%)]
3 讨论
手术切除是治疗进展期结肠癌的有效方式,但术后复发及转移的概率高,预后效果差,研究证实,40%的进展期结肠癌患者实施根治术会出现复发情况,尤其是术后1~2 年[4],复发部位多为病灶剥离面及邻近组织[5], 主要原因是手术中无法通过肉眼完全发现及根除微小病灶[6]。随着腔镜技术的不断发展与进步,腹腔镜的微创理念短期效果及安全性有着显著优势,但由于肠黏膜屏障受损严重,肿瘤细胞易扩散[7],此种手术方式是否适用于进展期直肠癌患者,其远期效果及预后是否更具优势还有待商榷。
腹腔镜手术成为当今主流手术方式,患者接受度及耐受性高, 在临床的适应证范围也在不断扩大,且能达到与开腹手术相近的效果[8]。 由于结肠癌手术操作复杂,对术者操作技术要求高,因此,不仅需要专业的医师,还需要优质的手术器械。 腹腔镜根治术与传统手术比较,微创手术显然切口更小,出血量更少,且由于仪器的进步及医师操作技能的提升,其手术用时短于开腹手术[9]。实施腹腔镜手术的过程中,扩大手术视野,能清晰显示血管走向,防止术野不足加大对周围组织的血运的损害,加大术中出血量[10]。 同时,腹腔镜手术可避免术中牵拉胃肠道,对其造成损伤,降低肠粘连的发生,使得气道得以尽快恢复,患者更快恢复[11]。 该次研究结果显示,与对照组比较,观察组患者术中出血量更少,切口更短、手术时间更短、胃肠功能恢复时间更快,住院时间更短,术后并发症发生率更低(P<0.05),这是因为腹腔镜手术视野大,避免对周围器官组织的损害,患者恢复更快。 该次观察组与对照组并发症率分别为4.76%及28.57%, 是因为观察组实施的腹腔镜结肠癌根治术属于微创手术,满足创口小的需求,可减少术中出血量,减少对周围正常组织的破坏,因此术后并发症更少,将该次研究数据与蒋文川等[12]学者的研究数据相比较,观察组并发症发生率5.13%,对照组28.21%,观察组术后并发症发生率少于对照组(P<0.05),结果发现,与该次研究结果数据几乎一致,进一步证实观察组并发症发生情况优于对照组。
综上所述,进展期结肠癌实施腹腔镜结肠癌根治术优势显著,患者术中出血量少,切口短、手术时间短、胃肠功能恢复时间更快,住院时间更短,并发症更少,值得临床推广。

