蒿芩清胆汤治疗胆囊炎、胆石症临床观察
王联民
胆囊炎、胆石症是临床常见病和多发病,临床治愈难度大。近年来,笔者采用蒿芩清胆汤加减治疗慢性胆囊炎、胆石症43例取得了良好疗效,现将治疗体会报告如下。
1 资料与方法
1.1 一般资料全部纳入病例均为平凉市崆峒区中医医院2018年7月—2020年6月治疗过的门诊及住院患者116例,其中急性胆囊炎36例,分治疗组16例,对照组20例。治疗组中男性6例,女性10例;年龄16~70岁,平均38.6岁;其中单纯性胆囊炎8例,伴胆石症9例,其中泥沙样结石3例,成形结石6例。对照组中男性8例,女性12例;年龄19~62岁,平均33.5岁;其中单纯性胆囊炎9例,伴胆石症12例,其中泥沙样结石4例,成形结石8例。慢性胆囊炎80例,治疗组43例,对照组37例。治疗组中男性17例,女性26例;年龄14~73岁,平均52.2岁;其中单纯性胆囊炎13例,伴胆石症38例,其中泥沙样结石12例,成形结石26例。对照组中男性15例,女性22例;年龄15~62岁,平均52.8岁;其中单纯性胆囊炎9例,伴胆石症27例,其中泥沙样结石10例,成形结石17例。胆囊摘除术后复发肝内胆管结石者15例,胆总管结石者4例,分治疗组11例,对照组8例。在116例患者中,其中胆结石患者共105例,治疗组58例,对照组47例,治疗组中男性25例,女性33例;年龄23~72岁,平均61.7岁。116例患者按照接诊先后顺序随机分组。
1.2 病例选择标准诊断标准:根据《中医内科学》[1],诊断标准如下。①间歇性右上腹痛或右上腹饱胀感,重者可有右上腹或中上腹持续性钝痛。伴阵发性加剧,可向后背及右肩背放射,食欲不振,口苦,轻者仅有右上腹或上腹饱胀不适。症状发生多跟情志变化及饮食有关;②均经B超确诊为胆囊炎或胆石症;③有或无右上腹压痛及反跳痛,莫非氏征阴性或阳性。纳入标准:凡具备上述诊断标准的病例,皆在入选范围。排除标准:有急腹症指征;胆石症患者结石直径大于3 cm;B超示胆囊功能丧失者;不能按疗程完成用药治疗或资料不完整影响疗效观察者。
1.3 方法
1.3.1 治疗方法治疗组:均用蒿芩清胆汤加减治疗,基本方:青蒿10 g,黄芩10 g,清半夏10 g,竹茹10 g,枳壳10 g,茯苓10 g,陈皮10 g,滑石20 g,甘草6 g。其中胆石症及B超诊断为淤积性胆囊炎者,基本方加金钱草30 g,海金沙20 g,鸡内金10 g,郁金10 g,在基本方的基础上随症加减。每日1剂,分2次早晚服。急性胆囊炎:多表现为胁肋胀痛,口苦,嗳气恶心,胸闷纳呆,小便黄赤,舌红苔黄腻,脉弦。基本方加延胡索、川楝子、青皮等,舒肝理脾、理气止痛。兼发热、黄疸者加茵陈、黄柏以清热利湿退黄。若肠胃积热,大便不通,腹胀腹满者加大黄、芒硝等。慢性胆囊炎:多表现为胁肋胀痛,胸脘痞满,口苦,抑郁或易怒,多有脾虚之症,如兼呃逆,纳差,呕恶或腹痛,腹泻,舌淡苔白,加党参、白术、茯苓、山药等健脾益气之品。若兼胁肋胀痛拒按,痛如锥刺,昼轻夜重,舌质紫暗,脉沉涩加桃仁、红花、五灵脂、延胡索。淤积性胆囊炎及泥沙性胆结石,在基本方的基础上,湿重、热重、偏瘀血重者按照上述加减治疗。另有胁肋隐痛,悠悠不休,遇劳加重,头晕目眩,舌红少苔,脉细数之肝肾阴虚重者,基本方去枳壳加沙参、生地黄、枸杞子、麦冬等养阴柔肝。对照组:急性胆囊炎及伴胆石症者,用青霉素640万U或丁胺卡那0.6 g,另加甲硝唑250 ml,一日1次静脉滴注,以抗菌消炎。伴胆石症者必要时加用654-2,10~20 mg,单纯慢性胆囊炎者用阿莫西林0.75 g,一日3次,口服,合并胆石症及单纯胆石症者用爱活胆通0.4 g,每日3次,口服。
1.3.2 疗效判断标准根据2000年中华医学会肝胆分会西安会议制定的疗效标准作为参考,制定以下疗效标准。痊愈:治疗后临床症状与体征消除,B超复查未发现结石,胆囊壁光滑,无胆汁淤积。显效:治疗后临床自觉症状及体征基本消除,B超复查胆囊体积较前明显缩小,无胆汁淤积,结石排出50%以上。好转:治疗后自觉症状及体征好转,B超复查较治疗前明显改善,结石排出50%以下。无效:治疗后自觉症状及体征无改善,甚至有所加重,B超复查较治疗前无改善,未见结石排出。
1.3.3 建立患者档案一旦确诊并用药后,即建立患者档案,留下联系电话、住址,以进行随访。
1.3.4 统计学方法本研究采用SPSS 19.0软件进行统计分析。计数资料以率(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2组疗程均在1~4周,治疗组多数患者在1周内症状改善,2周时达到最大疗效,第4周结束时,急性胆囊炎、慢性胆囊炎、胆石症患者总有效率分别93.75%、100.00%、96.55%,其中获效最捷者仅服药1剂,急性胆囊炎疗程多在3 d到1周,伴胆石症者有时需4周。另外,疗程观察淤积性胆囊炎及泥沙性胆结石的治疗率接近100%,结果尤为明显。对照组急性胆囊炎疗程3~4 d,总有效率分别85%,与治疗组差异无统计学意义,慢性胆囊炎、胆石症患者总有效率分别78.72%、76.60%,对照组明显低于治疗组,半年后复发率明显高于治疗组。见表1、表2。
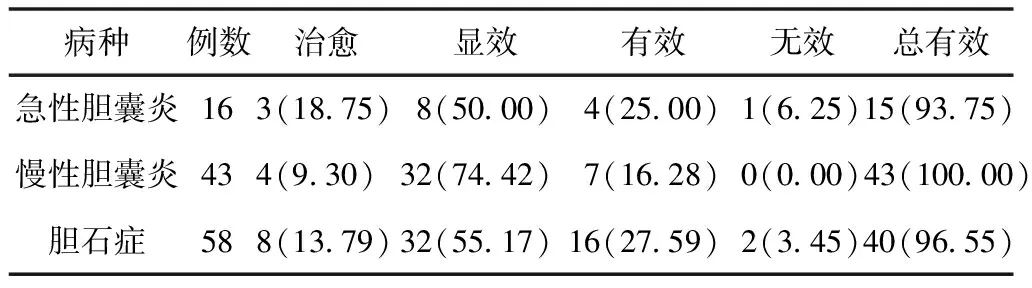
表1 治疗组治疗结果 (例,%)

表2 对照组治疗结果 (例,%)
3 讨论
急性胆囊炎是临床常见的急性消化系统疾病,常由胆囊管不同程度梗阻和细菌感染引起。慢性胆囊炎是由急性或亚急性胆囊炎反复发作,或长期存在的胆囊结石所致胆囊功能异常[2]。两者大多伴发胆石症,临床上单纯胆石症患者也很多,以上三证均属于中医“胁痛”范畴,临床以胁肋胀痛为主症,多数医者认为“痛则不通,通则不痛”是本病总的病因病机,其“不通”是病机关键[1]。笔者临床观察,湿热不论外感或内伤,都会使湿、热、痰郁阻于少阳胆与三焦,影响气机不畅所致,临床上胆囊炎、胆石症湿热郁阻型的发病率最高。王德军[3]用中药利胆排石汤治疗慢性胆囊炎并发胆结石48例总有效率88.57%。闫振立[4]认为慢性胆囊炎多由肝胆瘀阻,气机不畅,肝胆湿热煎熬胆汁,久致阴阳气血失调而发病。因其病机为“痛则不通”,所以在治疗上以“通”为主,以达到“通则不痛”之目的。笔者治疗本病总以清胆利湿的蒿芩清胆汤加减治疗,胆石症均加用利胆排石的四金汤,在临床应用中疗效肯定。
方中青蒿味辛微苦寒,气味芳香,善清肝胆郁热,清解少阳邪热,黄芩苦寒善清透胆热,并燥湿,两药合用,既能清透肝胆少阳湿热,又能透热达表,祛邪外出。竹茹善清胆胃之热,化痰止呕,清半夏燥湿化痰,和胃降逆,枳壳、陈皮理气化痰,四药合用,使热清湿化痰除。茯苓、碧玉散既可导热下行,又能清热利湿和中,湿去痰消,热无以留,胆中正之官安和。金钱草、海金沙、鸡内金、郁金可疏利胆汁,使肝气条达,胆汁循环旺盛,利于排石化石,鸡内金还可健脾消食。临床根据中医证候特点,随症加减,根据热郁,湿重,瘀血内阻,脾虚之兼症,调整药物及剂量。因其主方对主症,故每每获得良效。
单纯急性胆囊炎对照组与治疗组疗程均在1周左右,2组对照,有效率差异无统计学意义,但治疗组在时间与经济支出方面有明显优势;慢性胆囊、胆石症患者因蒿芩清胆汤及加四金汤重在疏利胆汁,增加胆囊舒缩功能,作用持久而稳定,故治疗组不仅疗效肯定,而且随访半年中,复发率明显低于对照组,淤积性胆囊炎及泥沙性胆结石几乎100%有效。其他类型胆石症,临床根据中医特点,辨证施治,重在改善症状,而不应该单纯追求排石效果。中药作用缓慢,药效持久,若复发,可再用仍有效。因此,对于病程久,易复发的慢性胆囊炎、胆石症患者,可考虑给予蒿芩清胆汤加减治疗,从而提高临床疗效。

