改良腮腺浅叶部分切除术在腮腺良性肿瘤治疗中的临床应用
刘志亮
(辽宁省健康产业集团阜新矿总医院,辽宁 阜新 123000)
腮腺组织内含有大量脂肪,由于所处位置较特殊,因此,肿瘤发生风险较高,肿瘤类型包括多形性腮腺瘤以及黏液表皮性腮腺瘤,主要位于外耳道下方,多为良性肿瘤,对患者听力、面部神经功能以及吞咽能力等均会造成一定的影响,恶性可能性较大,需及时为患者提供积极有效的干预措施[1]。手术治疗可延缓肿瘤进展,临床常用术式包括传统腮腺肿瘤切除术、改良腮腺肿瘤切除术等,传统手术创伤较大,如腮腺导管被切断后患者出现口干的风险较高,甚至会造成腮腺彻底萎缩,导致应用受限[2]。本研究对两种术式的手术疗效及安全性进行比较和分析,旨在为患者提供高效优质的治疗措施,现报道如下。
1 资料与方法
1.1 临床资料 选取2018年5月至2019年3月本院收治的腮腺良性肿瘤患者66例,依据术式不同分成改良手术组与传统手术组,各33例。改良手术组男18例,女15例;年龄28~85岁,平均年龄(55.78±4.76)岁;嗜酸性腺瘤15例,腺淋巴瘤12例,混合瘤6例。传统手术组男19例,女14例;年龄26~87岁,平均年龄(56.13±4.59)岁;嗜酸性腺瘤15例,腺淋巴瘤12例,混合瘤6例。两组临床资料比较差异无统计学意义,具有可比性。本研究获得医院伦理委员会审核批准。纳入标准:经腮腺CT及B超检查确诊并经组织病理检查确诊为良性肿瘤;患者自愿意参与本研究并签署知情同意书。排除标准:鼻咽部肿瘤转移者;伴有重度感染患者;有重度出血性疾病者;重度凝血功能障碍患者;有精神发育迟滞或伴有人格障碍者;合并其他恶性肿瘤者;严重神经官能症者[3]。
1.2 方法 传统手术组实施传统手术治疗,应用“S”形切口,逐层切开皮肤、皮下组织及颈阔肌,于腮腺咬肌筋膜浅面翻瓣,充分暴露肿瘤及腺体,逆行性解剖面神经颊支及面神经下颌缘支,完整切除腮腺浅叶及内部肿瘤,结扎腮腺主导管,术后放置橡皮引流,应用十字交叉法进行加压包扎[4]。
改良手术组实施改良腮腺浅叶部分切除术,根据不同肿瘤部位选择手术切口,若腮腺肿瘤位于后下极则自耳垂绕下颌角至下颌下缘做切口,若腮腺肿瘤位于腮腺浅叶前缘或者上极则做“S”形切口。将皮肤、皮下组织以及颈括约肌逐层切开并分离腮腺咬肌筋膜,然后翻起皮瓣,充分暴露肿瘤与周围腺体轮廓[5]。以肿瘤为中心切除瘤体、部分腺体与筋膜,术中需注意保护耳大神经,不可损伤腮腺主导管与相应分支导管,断面缝扎剩余腺体。确保取得彻底的止血效果后向腮腺床内植入彻底浸泡过的海奥生物膜,将之缝合固定于咬肌后缘,确保充分覆盖腺体表面及面神经,完全隔离皮瓣及面神经,分层关创后将引流条放置于腺体及膜片间[6]。
1.3 观察指标 ①比较两组围手术期相关指标,包括术中失血量、住院时间等。②比较两组并发症总发生率,包括术后面部神经损伤、面部畸形、切口感染、口干等。③评价切口愈合情况,甲级:切口部位无硬结、红肿表现,表皮对合理想,切口外观为直线状;乙级:切口部位可见硬结及瘢痕,对合较好;丙级:有明显红肿且存在脓性分泌物,对合不佳。④术后随访1年,比较两组患者术后肿瘤复发情况。
1.4 统计学方法 采用SPSS 19.0统计学软件进行数据分析,符合正态分布的计数资料采用[n(%)]表示,行χ2检验,计量资料采用“±s”表示,行t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组围手术期指标比较 两组术中失血量、手术时间以及术后引流量比较差异无统计学意义,改良手术组住院时间短于传统手术组,差异有统计学意义(P<0.05),见表1。
表1 两组围手术期指标比较(±s)Table 1 Comparison of perioperative indexes between the two groups(±s)
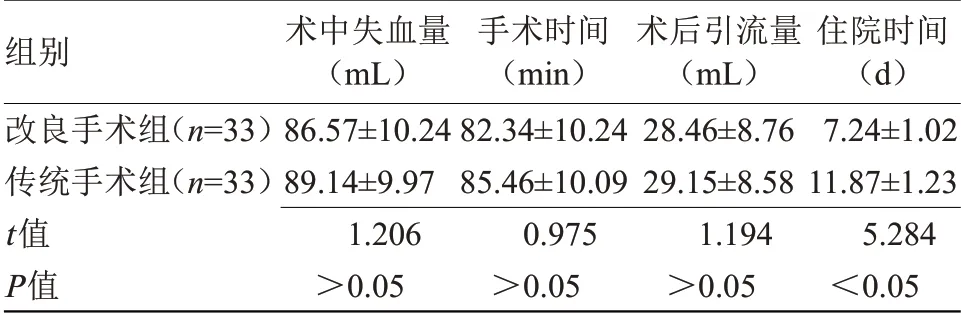
表1 两组围手术期指标比较(±s)Table 1 Comparison of perioperative indexes between the two groups(±s)
组别改良手术组(n=33)传统手术组(n=33)t值P值术中失血量(mL)86.57±10.24 89.14±9.97 1.206>0.05手术时间(min)82.34±10.24 85.46±10.09 0.975>0.05术后引流量(mL)28.46±8.76 29.15±8.58 1.194>0.05住院时间(d)7.24±1.02 11.87±1.23 5.284<0.05
2.2 两组并发症发生率比较 改良手术组并发症总发生率为12.12%,低于传统手术组的30.30%,差异有统计学意义(P<0.05),见表2。))
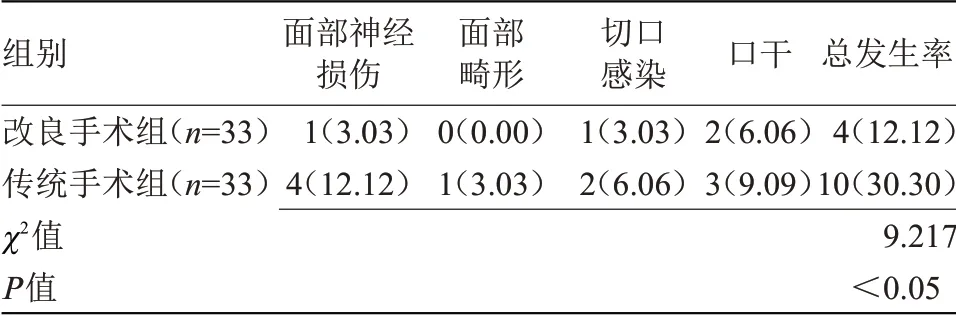
表2 两组并发症发生率比较[n(%)]Table 2 Comparison of the incidence of complications between the two groups[n(%)]
2.3 两组切口愈合情况比较 改良手术组切口愈合效果明显优于传统手术组,差异有统计学意义(P<0.05),见表3。
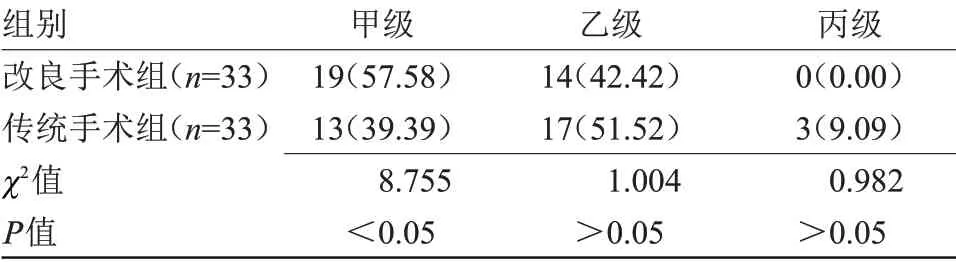
表3 两组切口愈合情况比较[n(%)]Table 3 Comparison of incision healing between the two groups[n(%)]
2.4 两组术后肿瘤复发率比较 术后1年,改良手术组术后无肿瘤复发患者,传统手术组肿瘤复发患者3例,总复发率为9.09%,改良手术组术后肿瘤复发率低于传统手术组,差异有统计学意义(P<0.05)。
3 讨论
腮腺良性肿瘤属于口腔颌面部外科多发病,以良性肿瘤较常见,外科手术为临床主要治疗手段。传统术式可使面神经腮腺浅叶得到保留,具有视野清晰以及治疗彻底等特点,但术后并发症发生率较高。此外,手术创伤较大,需对面神经主干及分支进行解剖,患者出现暂时性面瘫的可能性明显升高,影响预后[7]。
面神经存在于腮腺浅叶深面实质内并经结缔组织与腺小叶分隔开,面神经与腮腺密切相关,传统手术需对面神经进行解剖,部分患者可能出现暂时性面瘫,影响术后恢复效果。改良手术切口小且手术时间短,仅需对与肿瘤邻近神经进行解剖,可明显降低神经损伤风险[8]。传统术式切断并结扎腮腺导管后掀起腺体浅叶,易造成腺体丧失分泌功能并萎缩。改良术式可使腮腺导管得到保留,且剩余腺体仍存在分泌功能,可显著降低不良反应发生率,保留耳大神经,且还能明显减轻数术后耳垂麻木等不适感,同时,应用生物膜重建腮腺咬肌筋膜可减少术后面瘫[9]。
本研究结果显示,两组术中失血量、手术时间以及术后引流量比较差异无统计学意义,改良手术组住院时间短于传统手术组,并发症总发生率低于传统手术组,切口愈合效果优于传统手术组,术后1年肿瘤复发率低于传统手术组,差异均有统计学意义(P<0.05)。提示改良腮腺浅叶部分切除术有助于减少术后相关并发症,手术治疗安全性较高。与方喜泉等[10]研究结果一致。
综上所述,腮腺良性肿瘤患者采用改良腮腺浅叶部分切除术治疗可促进切口愈合,保留腮腺导管,重建腮腺腰肌筋膜,能显著减少相关并发症并缩短患者住院时间,术后配合加压包扎,确保包膜缝合彻底,有利于加快其术后功能恢复,同时为患者提供饮食指导,利于切口愈合,改善腮腺功能。

