小剂量雄激素联合精索静脉高位结扎术治疗少弱精子症合并精索静脉曲张的临床研究
刘继普,钟煜韡,郑永宏,张碧如,林惠芳
惠州市第六人民医院泌尿外科,广东惠州 516200
少弱精子症是困扰人类的世界性难题,给患者家庭带来严重的精神影响。WHO调查显示,2019年少弱精子症的出现率为2 318/10万人[1-2],特发性少、弱精子症占11.2%和3.9%,且这一比例呈上升态势。目前,少弱精子症的致病机制尚不完全清楚,临床主要采用精索静脉高位结扎术治疗,但部分患者预后仍然存在精液质量和雄性激素改善不明显的情况,所以需寻找一种与手术方式联合的治疗方案。有研究结果显示,持续性服用一定量的雄性激素,可以提高患者精子活性,并改善精液成份[3]。也有学者认为,持续性服用雄性激素,会增加患者术后激素紊乱的发生率,需要控制激素的摄入量[4]。基于上述原因,该文以小剂量雄激素联合精索静脉(varicocele,VC)高位结扎术为治疗方法,对2019年12月—2021年1月收治的100例少弱精子症并精索静脉曲张患者进行临床治疗效果进行研究。现报道如下。
1 资料与方法
1.1 一般资料
以该院泌尿外科收治的100例少弱精子症并精索静脉曲张患者为研究对象,并将其分为观察组(IG)和对照组(CG),每组50例。IG组年龄25~39岁,平均(28.12±1.23)岁;病程2~12年,平均(8.22±0.71)岁;BMI(56.27±1.29)kg/m2。CG年龄25~38岁,平均(28.47±1.89)岁;病程2.5~12年,平均(8.91±1.11)岁;BMI(56.88±0.98)kg/m2。CG与IG组的一般临床资料(年龄、病程、BMI)对比,差异无统计学意义(P>0.05),且该研究经该院医学伦理会批准,可以进行临床分析。
纳入标准:个人或家属签署同意书;婚后同居性功能正常;女方妇科检查生育功能正常;精液常规检查正常,且符合《WHO不孕夫妇标准检查与诊断手册》中少、弱精子症标准;抗精子抗体为阴性;精液中果糖水平正常,或略低于正常值;未避孕;
排除标准:婚后不能长期同居;存在既往性功能异常,或不能将精液排入女方阴道;查体外生殖器存在异常;FSH、LH、PRL、T和E2等生殖激素中任意一项存在异常;精液液化时间异常;患有无精症者;肝肾等重要脏器存在异常。
1.2 方法
1.2.1 CG组CG组采用精索静脉高位结扎术进行治疗,定位髂前上嵴内侧3 cm处,后平行于腹股沟韧带,取内环上3 cm处,切2 cm长开口。逐层剥离直至后腹膜腔,打开精索筋膜,找到并固定精索内静脉,切开后对两断端行双重结扎。然后,对阴囊探查并寻找其他充盈的精索内静脉分支,并逐一缝扎。最后,用4号皮内美容线缝合切口,完成手术。
1.2.2 IG组在CG组行精索静脉高位结扎术的基础上,用餐时口服小剂量安特尔(国药准字H20091047),40 mg/次,1次/d,疗程75 d。
1.3 观察指标
以术后75 d为观察节点,观察指标包括:精液密度、前向运动精子比例、精子活动率、精子液化时间、果糖、酸性磷酸酶,以及卵泡刺激素(follicle stimulating hormone,FSH),黄体生成素 (luteinizing hormone,LH),催乳素(prolactin,PRL),睾酮(testosterone,T)和雌二醇(estradiol,E2)的生殖激素5项水平。其中,酸性磷酸酶的参考值为>200 U/L,果糖的参考值为>13μmol/L,FSH的参考值为1.10~10.5 IU/L,LH为1.0~8.4 IU/L,PRL为2.4~13.5 mU/L,T为9~38 nmol/L,E2为0~0.16 nmol/L。
1.4 检测方法
1.4.1 精液常规检测患者禁欲3~7 d,以自慰方式获得精液,并置于专用容器中,保存在37℃环境中,静待30 min后检测。用WLJY-9000型全自动彩色精子质量检测系统,分析精子的密度、前向运动精子比例、精子活动率,相关标准参考WHO推荐指南。
1.4.2 精液特殊检测采用磷酸苯二钠法检测精浆中酸性磷酸酶,间苯二酚法检测精浆果糖。
1.4.3 生殖激素检测晨起空腹,抽取静脉血10mL,3 000 r/min离心,20℃环境中静待10 min,撇去上层液,用时间分辨免疫荧光法检测FSH、LH、PRL、T和E2,相关试剂盒由采购于芬兰WALLAC公司。
1.5 统计方法
采用SPSS 20.0统计学软件分析数据,计量资料的表达方式为(±s),采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者精液常规结果比较
IG组的精液密度、前向运动精子比例、精子活动率均优于CG组,组间差异有统计学意义(P<0.05),见表1。
表1 两组患者精液常规结果比较(±s)Table 1 Comparison of routine semen results between the two groups of patients(±s)

表1 两组患者精液常规结果比较(±s)Table 1 Comparison of routine semen results between the two groups of patients(±s)
组别 精液密度(×106/mL)前向运动精子比例(%)精子活动率(%)IG组(n=50)CG组(n=50)t值P值54.82±1.98 51.23±1.61 9.947<0.01 41.91±1.17 38.44±1.26 14.270<0.001 51.71±1.24 47.97±1.07 16.147<0.001
2.2 两组患者酸性磷酸酶、果糖和液化时间比较
IG组的酸性磷酸酶、果糖量均高于CG组,液化时间短于CG组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组患者酸性磷酸酶、果糖和液化时间比较(±s)Table 2 Comparison of acid phosphatase,fructose and liquefaction time between the two groups of patients(±s)

表2 两组患者酸性磷酸酶、果糖和液化时间比较(±s)Table 2 Comparison of acid phosphatase,fructose and liquefaction time between the two groups of patients(±s)
组别 酸性磷酸酶(U/L) 果糖(μmol/L) 液化时间(min)IG组(n=50)CG组(n=50)t值P值273.13±4.23 265.31±4.18 9.298<0.001 17.14±4.12 25.31±4.18 9.843<0.001 23.27±1.19 24.81±1.64 5.374<0.001
2.3 两组患者生殖激素比较
IG组的PRL和T等生殖激素水平均优于CG组,而FSH、LH和E2水平低于CG组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组患者生殖激素5项比较(±s)Table 3 Comparison of 5 reproductive hormones between the two groups of patients(±s)
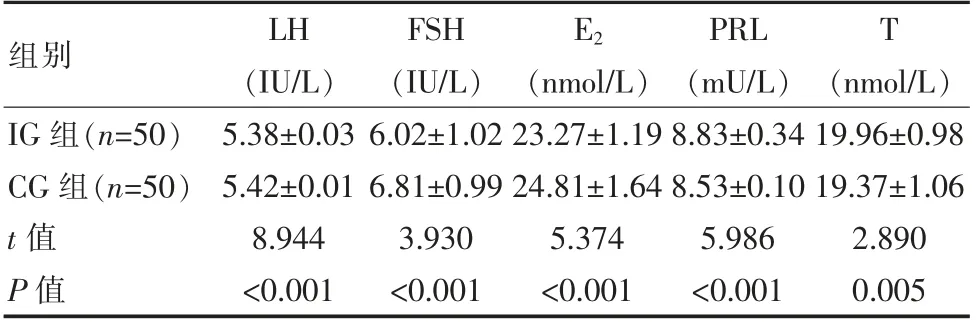
表3 两组患者生殖激素5项比较(±s)Table 3 Comparison of 5 reproductive hormones between the two groups of patients(±s)
组别LH(IU/L)FSH(IU/L)E2 T(nmol/L)PRL(mU/L)(nmol/L)IG组(n=50)CG组(n=50)t值P值5.38±0.03 5.42±0.01 8.944<0.001 6.02±1.02 6.81±0.99 3.930<0.001 23.27±1.19 24.81±1.64 5.374<0.001 8.83±0.34 8.53±0.10 5.986<0.001 19.96±0.98 19.37±1.06 2.890 0.005
3 讨论
少弱精子症是困扰男性生殖健康的首要问题,其致病机制比较复杂,目前尚不能完全掌握其致病机制,且临床上传统的手段疗效不肯定[5]。有研究结果显示,少弱精子症患者中98%以上与精索静脉曲张有关,而且精索静脉曲张的进展性疾病会使得睾丸功能逐渐衰退,出现睾丸生长障碍[6]。“高温理论”是目前被广泛接受的睾丸损伤理论,而精索静脉高位结扎术能有效地逆转精索静脉曲张的进程。因此,寻找一种更加有效的少弱精子症治疗手段,是目前临床医生亟待解决的问题。改变睾丸、附睾局部内环境的雄性激素水平是目前少弱精子症治疗的研究重点方向。有研究显示,雄性激素对于精子的产生有着重要的促进作用,而且附睾丸及精囊也对雄性激素有着一定的依赖性,并影响精液的构成和精子活力,所以口服一定量的雄性激素,可以在一定程度上改善少弱精子症[7]。为此,该文以小剂量口服安特尔为辅助手段,与精索静脉高位结扎术进行联合,验证该方法对于少弱精子症合并精索静脉曲张的临床治疗效果。结果显示:IG组的精液密度 (54.82±1.98)×106/mL、前向运动精子比例 (41.91±1.17)%、精子活动率 (51.71±1.24)%均优于CG组的(51.23±1.61)106/mL、(38.44±1.26)%、(47.97±1.07)%。该结果验证了上述论断,也提示小剂量的持续服用安特尔,能促进睾丸间质的内分泌功能的恢复,维持血液中的睾酮水平,增强曲细精管的生精作用,并提高精子的抗损伤能力。赵克刚等[8]对102例患者进行临床研究发现,口服雄性激素7 d后,能够将精液密度提高到48.2310 6/mL,精子活动率提高到48.2%,且前向运动精子比例达到40.2%,但大剂量雄性激素服用会提高不良反应率。同时,精索静脉高位结扎术可以改善睾丸、附睾的血液循环,消除由于静脉曲张所致的血流淤滞,提高阴囊内的局部温度,恢复睾丸的生精上皮功能,降低由于抗精子抗体引发免疫性少弱精子症的发生概率。杨静[9]用精索静脉高位结扎术联合安特尔胶丸方法,可以改善睾丸的血流量,提高睾丸的供氧量,增加营养物质对睾丸的输送,降低局部一氧化碳的浓度,进一步促进精子的产生。冯玲等人[10]认为精索静脉高位结扎术对精索内静脉分支的结扎,有效地降低了左侧精索静脉内血液逆流的发生,减少同侧的肾上腺代谢产物(5-羟色胺)、儿茶酚和类固醇的反流,避免出现不成熟精子过早脱落。
精浆是精子由产生到排出体外这一过程中,保持自身活性的重要载体,由附睾、精囊和前列腺分泌液共同构成,其中含有维持精子生理功能的活性物质[11]。精浆果糖是在酶促反应的作用下,由血液中的葡萄糖转化成,为精浆中精子运动提供营养和能量,也是评价精囊功能改善程度的主要指标之一[12]。酸性磷酸酶是前列腺的重要分泌物,也是前列腺功能评价标志之一,且参与精子的代谢过程,并提高精子的活力。同时,酸性磷酸酶可以调解精浆内的酸碱度,使得精浆中生物酶的活性增强,相对减少精液凝固因子,缩短精液的液化时间。因此,果糖、酸性磷酸酶在精浆中的含量,对于精液的质量有着一定程度的影响,是精液质量评价的重要指标。该文研究结果显示:IG组的酸性磷酸酶(273.13±4.23)U/L、果糖量(17.14±4.12)μmol/L均高于CG组的(265.31±4.18)U/L、(25.31±4.18)μmol/L,而IG组 的液化时间 (23.27±1.19)min低于CG组的(24.81±1.64)min,验证了上述研究。朱媛媛等[13]对65例少弱精子症男性中,精浆中果糖含量为18~19μmol/L患者的精子活性率为52%,高于果糖含量为18~19μmol/L患者的46%精子活性率,与该文研究结果一致。
临床研究结果显示,90%以上的少弱精子症男性与精索静脉曲张有关[14]。由于精索静脉曲张,使得睾丸的血流量出现改变,造成睾丸组织学异常,并使其雄性激素分泌功能失常,加重了其生殖功能的损害[15]。因此,调节患者血液中的生殖激素水平,可以调节睾丸的雄性激素分泌水平。该文研究结果显示,IG组的PRL(8.83±0.34)mU/L和T(19.96±0.98)nmol/L水平均优于CG组的(8.53±1.10)mU/L、(19.37±1.06)nmol/L,而FSH(6.02±1.02)IU/L、LH(5.38±0.03)IU/L和E2(23.27±1.19)nmol/L水平低于CG组(6.81±0.99)IU/L、(5.42±0.01)IU/L、(24.81±1.64)nmol/L,验证上述分析。卞玉莹等人[16]对120例不育患者进行临床研究,发现当FSH(6.32±0.82)IU/L、LH(8.92±0.52)IU/L分别高于5.3 IU/L、6.5 IU/L时,睾丸的生殖功能损伤为53%,高于FSH(5.1±0.52)IU/L、LH(6.3±0.54)IU/L患者的12%,与该文研究结果一致。肖戈等人[17]发现E2(26.9±0.43)高于2.4 nmol/L,PRL(5.6±0.83)mU/L低于8.6mU/L患者的睾丸生殖功能损伤为3.4%,显著低于高于E2(2.3±0.14)nmol/L,PRL(8.7±0.16)mU/L患者的睾丸生殖功能损伤为0.6%,与该文研究结果一致。
综上所述,小剂量雄激素联合精索静脉高位结扎术可以治疗少弱精子症合并精索静脉曲张,且治疗效果优于单一的传统手术方式,具有临床推广意义。

