分化型甲状腺癌患者临床病理特征及中央区(Ⅵ区)淋巴结转移的危险因素分析
宋桂芳,苗恩君,顾建华,王文礼,王 韵,陈 颖,费 健,康 婷
甲状腺癌是临床上常见肿瘤疾病,其中分化型甲状腺癌(DTC)占 80%以上[1]。 DTC 恶性程度较低,临床治愈率在85%左右,且越早治疗,治愈概率越高,但淋巴结转移是造成疾病复发的重要因素[2]。中央区(Ⅵ区)淋巴结是多数甲状腺癌转移的第一站,但术前中央区淋巴结转移漏诊率较高,不利于治疗方案的拟定[3]。 本研究回顾性分析2017 年11月 ~ 2019 年 11 月 218 例DTC 患者临床病理特征及超声影像特征,探讨其与中央区淋巴结转移的关系,为临床上规范DTC 的治疗方案提供帮助。
1 对象与方法
1.1 对象 回顾性分析 2017 年 11 月 ~ 2019 年11 月上海市瑞金康复医院首次就诊的218 例DTC患者临床资料,纳入标准:经术后病理学检查确诊为DTC[4];首次接受甲状腺手术;行甲状腺部分或全切术及中央区淋巴结清扫术; 术前接受超声等检查;无手术禁忌证;临床病理资料完整。 排除标准:其他部位肿瘤或继发性甲状腺肿瘤;颈部手术史或复发性肿瘤;意识或认知障碍、精神病史;术前6 个月内服用过治疗甲状腺疾病药物;未接受手术治疗患者;手术病理证实为良性病变。
1.2 方法 218 例DTC 患者均接受甲状腺部分或全切术,其中单侧腺体及峡部切除96 例,甲状腺全切122 例。 所有患者在保留喉返神经及甲状旁腺的情况下行中央区淋巴结清扫术,淋巴结清扫范围包括气管旁、气管前以喉前淋巴结,上限到舌骨平面,下限至胸腺,外限到颈动脉鞘内侧。
收集患者临床病理特征,包括性别、年龄、病理类型、肿瘤直径、肿瘤单/多发、病灶部位、甲状腺良性病变、中央区淋巴结转移等。 应用多普勒彩色超声诊断仪(LOGIQE8 型,美国GE 公司)检测肿瘤情况,设置探头频率为9 ~ 12 MHz,记录癌结节形态、边界、纵横比、内部回声、钙化、是否突破被膜以及血流分级等情况。
1.3 统计学处理 采用SPSS 19.0 软件包进行统计分析,计数资料以(%)表示,用χ2检验;对有显著差异指标采用二元logistic 回归分析,以P < 0.05 为差异有统计学意义。
2 结果
2.1 DTC 患者中央区淋巴结转移率及术后随访所有DTC 患者经病理检查证实合并中央区淋巴结转移62 例,转移率为28.44%。所有患者术后均随访7 ~ 24 个月,术后并发声音嘶哑7 例(占3.67%),术后3 ~ 5 个月恢复正常;并发甲状腺功能减退13 例(占5.96%),术后1 ~ 7 个月恢复。
2.2 淋巴结转移组和未转移组患者临床特征比较转移组中肿瘤直径≥5 mm、多发病灶、肿瘤位于甲状腺下极患者比例显著高于未转移组,差异均有统计学意义(P < 0.05),见表 1。
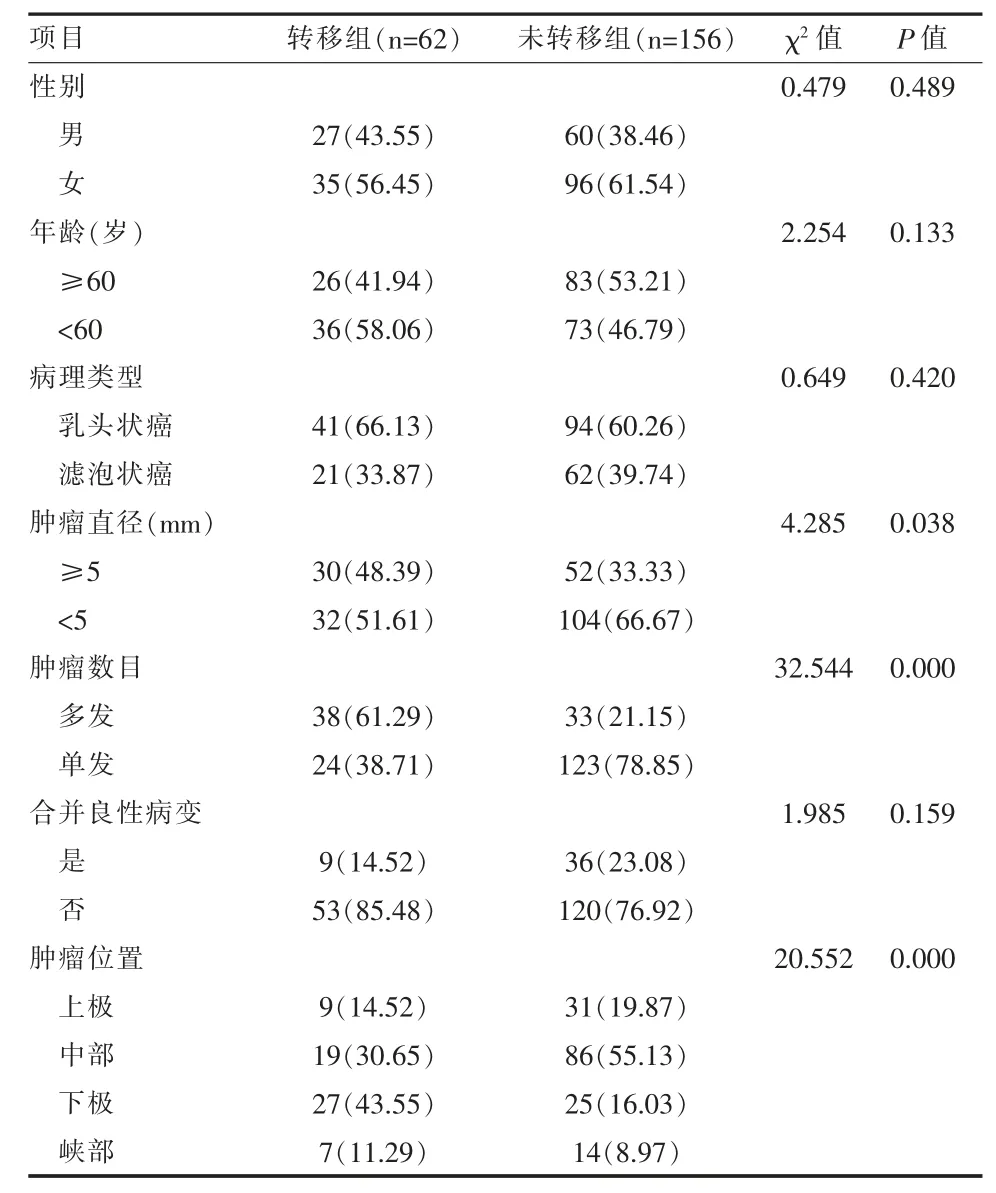
表1 两组分化型甲状腺癌患者临床特征比较[例(%)]
2.3 淋巴结转移组和未转移组患者超声影像特征比较 转移组中肿瘤边界不清晰、 肿瘤内部钙化、突破被膜以及血流分级Ⅱ~ Ⅲ级患者比例均高于未转移组,差异有统计学意义(P < 0.05);而两组肿瘤形态、纵横比、内部回声情况,差异无统计学意义(P > 0.05)。 见表 2。
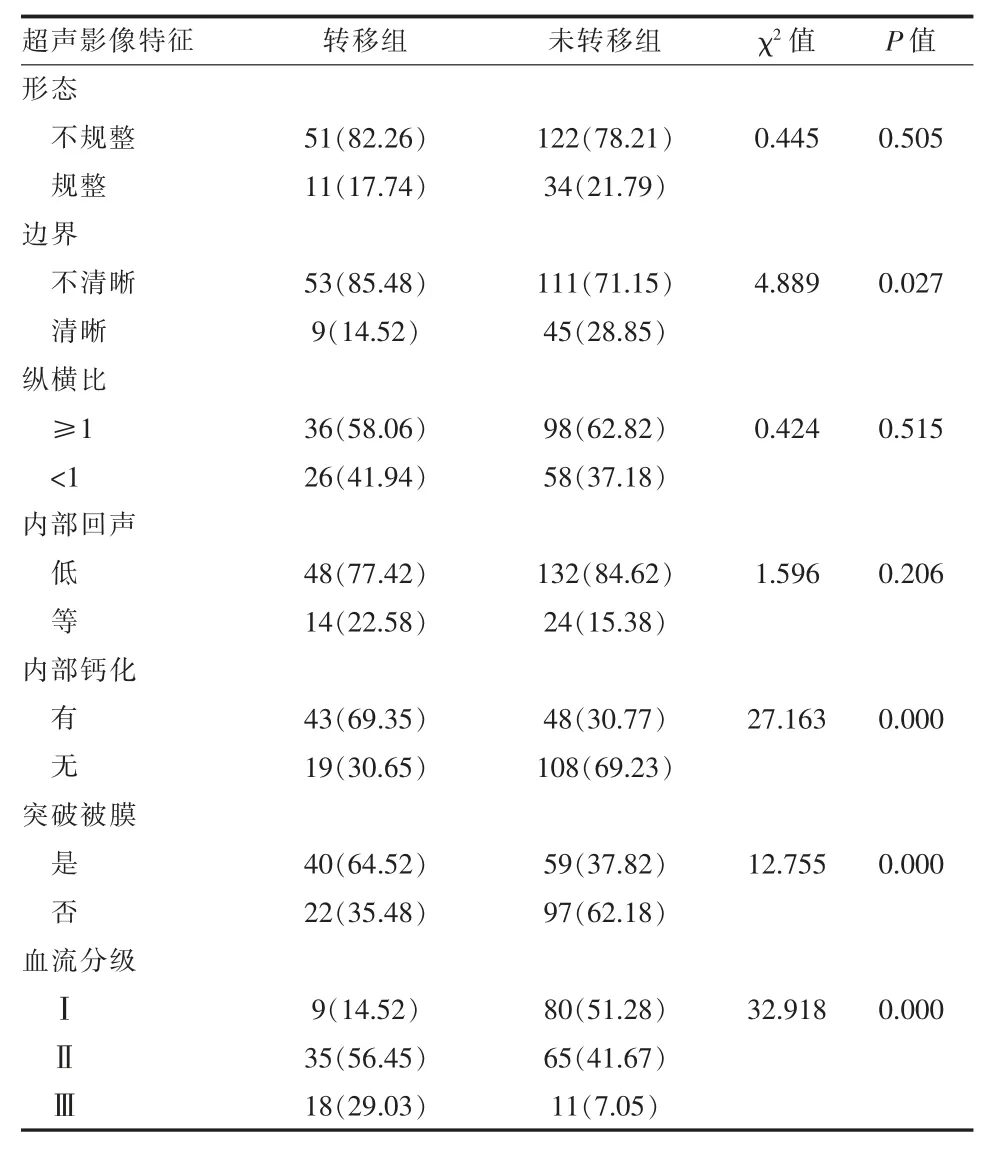
表2 两组分化型甲状腺癌患者超声影像特征比较[例(%)]
2.4 logistic 多因素回归分析 logistic 回归分析显示,DTC 患者中央区淋巴结转移与肿瘤数目、 边界是否清晰、内部钙化、突破被膜以及血流分级有关(P < 0.05);而肿瘤直径、肿瘤位置则未纳入回归模型(P > 0.05)。 见表 3。
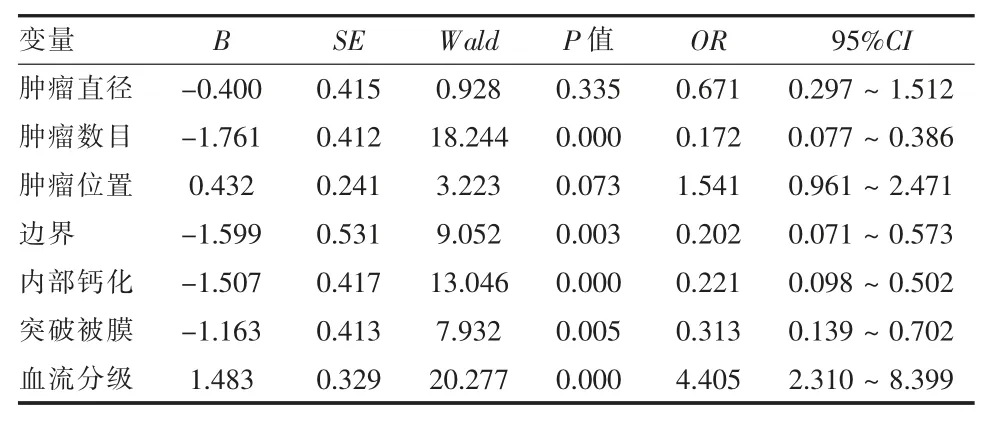
表3 218 例分化型甲状腺癌患者临床及超声特征指标的logistic 回归分析
3 讨论
DTC 中央区淋巴结转移存在较高的漏诊率,临床淋巴结阴性患者往往在术后病理检查发现存在淋巴结转移,故而术前准确评估DTC 淋巴结转移风险,对于制定合适的手术方案具有重要意义[5]。本研究显示,合并中央区淋巴转移率为28.44%,这与既往文献报道基本一致,充分体现了早期评估中央区淋巴结转移风险的重要性[6]。
目前, 在临床上尚无可靠的鉴别DTC 淋巴结转移的风险指标,而临床病理特征分析对于其危险性判断尤为重要[7]。 本研究结果显示,肿瘤直径、数目以及位置在中央区淋巴结转移和未转移的DTC患者之间存在差异,其中肿瘤多发是DTC 患者中央区淋巴结转移的独立风险因素。肿瘤细胞可经腺体内淋巴管转移至其他部位或淋巴结,多发病灶患者由于癌结节中心较多,导致其淋巴结转移风险也明显升高[8]。 有研究认为,病灶大小是肿瘤生物学进展的重要标志,癌体积越大,出现淋巴结转移机会越高[9]。 但本研究分析发现,肿瘤直径与 DTC 淋巴结转移无明显相关性,可能是由于部分具有高侵袭性DTC 患者在发病初期、病灶较小时就已发生局部侵犯或淋巴结转移,故而肿瘤直径并不能作为评价其侵袭或转移风险的唯一标准。
超声影像是甲状腺占位性病变检查的首选方法,能够显示病灶形态、内部回声、钙化以及血流信息等情况,有助于初步判断病变的良恶性[10]。 本研究分析218 例DTC 患者超声影像特征发现,原发灶边界不清、内部钙化、突破被膜以及血流分级高是造成淋巴结转移的高危因素;其中边界不清甚至部分原发灶呈蟹足样改变,这可能与肿瘤浸润生长方式有关。 边界不清晰预示着肿瘤浸润性较强,病灶侵袭和局部淋巴结转移风险较高。 肿瘤病灶内部钙化会影响糖蛋白等因子表达, 促进肿瘤病灶的生长,从而容易发生淋巴结转移[11]。 此外,甲状腺包膜对局部淋巴组织具有一定的保护作用,随着甲状腺癌病情的加重,病灶突破被膜,使其不能对相关淋巴组织发挥保护作用,故而增加病灶向淋巴结区转移的风险[12]。 本研究也发现,中央区淋巴结转移的DTC 患者原发灶中血流分级较高,原发灶血流状况对肿瘤生物学行为会产生较大影响,淋巴结转移患者会表现出血流丰富且血管生成活跃的现象,为肿瘤细胞的生长代谢提供物质基础,肿瘤恶性程度往往较高;另一方面,丰富的血流为肿瘤细胞的生长和逃逸提供条件,脱落的肿瘤细胞经血管侵袭至淋巴结、肺脏及骨骼等组织,造成了病灶浸润和转移。
综上所述,肿瘤数目、边界是否清晰、内部钙化、突破被膜以及血流分级与DTC 患者淋巴结转移有关,完善临床病理指标及超声影像检查对指导临床医生拟定合理的手术方案具有重要意义。 但本研究为回顾性分析,样本量也较少,部分研究结果与既往报道存在差异,尚需扩大样本量深入讨论。

